Педиатрия [Нэлла Сергеевна Парамонова] (fb2) читать онлайн
[Настройки текста] [Cбросить фильтры]
[Оглавление]
Нэлла Сергеевна Парамонова Педиатрия
Введение
Во все времена для успешной деятельности врача-педиатра имеет большое значение своевременная и правильная диагностика заболевания, следствием чего является назначение соответствующего лечения. В последние годы в связи со стремительным развитием как экспериментальной, так и клинической медицины, изменились представления об этиологических факторах и патогенетических звеньях заболеваний. Появились новые современные методы диагностики, модифицировалось течение заболеваний, изменились взгляды на тактику лечения, появилось много новых лекарственных препаратов, которые стали с успехом применяться при лечении болезней у детей разных возрастных групп. Внедрение новых технологий, нетрадиционных методов лечения способствует успешному проведению реабилитационных мероприятий, препятствующих рецидивированию и хроническому течению заболевания у детей. В данном пособии изложены проблемы этиопатогенеза, диагностики и лечения острых и хронических заболеваний органов дыхания, пищеварения, сердечно-сосудистой системы, почек, системы кроветворения, гельминозов у детей. Рассмотрены вопросы, касающиеся как избытка, так и недостатка витаминов, и болезни, связанные с этими дефицитными состояниями. Ряд заболеваний взрослых начинается в детском возрасте, а грудной период детства является одним из важнейших периодов жизни ребёнка, поэтому знание пограничных состояний, возможностей профилактики, диагностики и лечения болезней этого возрастного периода сможет сохранить здоровье и предотвратить развитие более серьёзных заболеваний у взрослых. В имеющейся учебной литературе разделы клинической медицины у детей изложены весьма разрозненно. Данное пособие органично дополняет существующие учебники и медицинскую литературу, составлено в соответствии с программой обучения на педиатрическом факультете с учётом новых современных методик диагностики и лечения заболеваний у детей и включает перечень современных классификаций, алгоритмы диагностики, лечения и методов реабилитационных мероприятий основных заболеваний детского возраста. Внедрение пособия в учебный процесс студентов педиатрических факультетов высших медицинских учреждений будет способствовать углублению знаний по данному разделу медицины.Рахит
Хлебовец Н. И. – доцент, канд. мед. наук
КОД ПО МКБ-10 Е55.0. Рахит активный.Младенческий, классический (витамин D-дефицитный) рахит широко распространён у детей первых лет жизни. Первое упоминание о рахите встречается в трудах Сорана Эфесского (98–138 гг. н.э.), который выявил деформацию нижних конечностей и позвоночника у детей. Гален (131–201 гг. н.э.) дал описание рахитических изменений костной системы, включая деформацию грудной клетки. В Средние века рахит называли «английской болезнью», так как именно в Англии отмечали распространённость его тяжёлых форм, что было связано с недостаточной инсоляцией в данной климатической зоне. Полное клиническое и патологоанатомическое описание рахита сделал английский ортопед Френсис Глиссон в 1650 г. По его мнению, основными факторами риска развития рахита у детей являются отягощённая наследственность и неправильное питание матери. В 1847 г С. Ф. Хотовицкий описал не только поражение костной системы при рахите, но и изменения желудочно-кишечного тракта, вегетативные нарушения, мышечную гипотонию. В 1891 г. Н. Ф. Филатов отметил, что рахит является общим заболеванием организма, хотя и манифестирует, главным образом, своеобразным изменением костей. Рахит – заболевание детей грудного и раннего возраста с расстройством костеобразования и недостаточностью минерализации костей, ведущим патогенетическим звеном которого является дефицит витамина D и его активных метаболитов в период наиболее интенсивного роста организма. Согласно современным представлениям, рахит – заболевание, характеризующееся временным несоответствием между потребностями растущего организма в фосфоре и кальции, и недостаточностью систем их транспортировки в организме. Это болезнь растущего организма, обусловленная нарушением обмена веществ (прежде всего, фосфорно-кальциевого обмена), основным клиническим синдромом которой является поражение костной системы (нарушение образования, правильного роста и минерализации костей), при котором патологический процесс локализуется, главным образом, в области метаэпифизов костей. Поскольку рост и скорость пе-рестройки костей наиболее высоки в раннем детстве, поражения костной системы наиболее выражены у детей 2–3 лет.
Эпидемиология
Рахит встречается во всех странах, но особенно часто у северных народов, которые живут в условиях недостатка солнечного света. Дети, родившиеся осенью и зимой, болеют рахитом чаще и тяжелее. В начале XX в. рахит отмечали у 50–80% детей раннего возраста в странах Западной Европы. До 70% детей в России в эти годы также имели рахит. По данным А. И. Рывкина (1985), рахит у детей первого года жизни встречается до 56,5%, по мнению С. В. Мальцева (1987), его распространённость достигает 80%. Наиболее тяжело протекает заболевание у недоношенных детей. До настоящего времени рахит занимает значительное место в структуре заболеваемости детей раннего возраста. В России его частота в последние годы колеблется от 54 до 66%. По данным педиатров г. Москвы, классический рахит в настоящее время встречается у 30% детей раннего возраста. Этот показатель можно считать заниженным, поскольку регистрируются только тяжёлые и среднетяжёлые формы болезни. В развитых странах, где введены специфическая профилактика рахита витамином D и витаминизация продуктов детского питания, тяжёлые формы рахита стали редкостью, но субклинические и рентгенологические его проявления остаются широко распространёнными. Так, во Франции скрытый дефицит витамина D выявлен у 39%, а явные клинические проявления – у 3% детей, поступавших в стационары по поводу различных заболеваний. В северных провинциях Канады гиповитаминоз Д обнаружен у 43% обследованных детей. В южных странах, несмотря на достаточную интенсивность ультрафиолетового облучения, рахит остаётся весьма распространённым заболеванием. В Турции рахит выявлялся у 24% детей в возрасте 3–6 мес., хотя введение профилактики витамином D позволило снизить его распространённость до 4%.Этиология
Главный этиологический фактор рахита – дефицит витамина D и нарушение его преобразования в активные формы. Биологическая роль витамина D связана с его участием в процессах обмена кальция и фосфора. Метаболиты витамина D ускоряют всасывание кальция в кишечнике, увеличивая его концентрацию в крови, что стимулирует адекватную минерализацию костной ткани. В этом процессе также участвуют продуцируемый паращитовидными железами паратгормон и кальцитонин – гормон С-клеток щитовидной железы.Основные физиологические функции витамина D: 1. поддержание концентрации кальция в организме на постоянном уровне; 2. регуляция всасывания ионов кальция и фосфора в кишечнике, отложение их в костях; 3. усиление реабсорбции кальция и фосфора в почечных канальцах; 4. способствование своевременному достижению пиковой костной массы; 5. модулирование физиологических процессов; 6. стимуляция иммунитета; 7. поддержание мышечного тонуса; 8. гормоноподобное действие метаболита витамина D3; 9. обсуждается нейропротекторное действие витамина D3 (П. В. Новиков, 2007г.).
Причинные и предрасполагающие факторы
Дефицит солнечного облучения и пребывания на свежем воздухе, т.к. 90% эндогенно образующегося витамина D (холекальциферола) синтезируется в коже под влиянием солнечного облучения. Существует два пути поступления витамина D в организм: с пищей и путем образования в коже. Витамин D3 образуется в коже из 7-дегидрохолестерина под воздействием ультрафиолетовых лучей (наибольшим «антирахитическим» действием обладают ультрафиолетовые лучи с длиной волны между 290–310 ммк). Установлено, что для детей старше 1,5 лет ежедневное пребывание на солнце в течение 1–2 часов с облучением лишь лица и кистей достаточно для поддержания нормального уровня в крови 1,25(ОН)2Б3 (Шабалов Н. П., 2004). Количество витамина D, образующегося в коже, зависит от состояния кожи и дозы УФО. Солнечное облучение кожи в течение 1030 минут способствует образованию 200 МЕ витамина D (Шварц Г. Я., 1998). Здесь необходимо учитывать и загрязненность атмосферы крупных городов. Пищевые факторы, среди которых надо иметь в виду отсутствие профилактики рахита витамином D, не сбалансированное питание детей раннего возраста, вскармливание неадаптированными смесями детей до 1 года, позднее введение прикорма, получение преимущественно вегетарианских прикормов и т. д. В женском и коровьем молоке витамин D содержится в очень небольших концентрациях, которые не удовлетворяюта потребности растущего организма. Поэтому дети раннего возраста нуждаются в дополнительном поступлении витамина D.Источники витамина D: 1. продукты животного происхождения: желтки яиц, сливочное масло, маргарин, молоко, некоторые сорта рыб (треска, тунец, палтус, лосось), печень, рыбий жир; в этих продуктах он представлен в виде витамина D3 (холекальциферола); 2. продукты растительного происхождения: растительные масла, ростки пшеницы, орехи; в этих продуктах он представлен в виде витамина D2 (эргокальциферола).
Концентрация кальция в сыворотке крови у детей первого года жизни и старших составляет 2,50–2,80 ммоль/л, у взрослых – 2,252,75 ммоль/л (И. В. Воронцов, А. В. Мазурин, 2009г.). В сыворотке крови кальций содержится в трёх формах: в виде комплекса с органическими кислотами, связанными с белками и ионизированный кальций. Суточная экскреция кальция с мочой у грудных детей при вскармливании грудным молоком составляет 4–5 мг/кг, при вскармливании коровьим молоком и смесями на его основе – 6 мг/кг/сутки. Ионизированный кальций составляет 50% от общего – 1,22–1,37 ммоль/л (П. В. Новиков, 2007г.). Содержание фосфора в сыворотке крови у детей первого года жизни составляет 1,29–2,26 ммоль/л, в последующие годы он снижается, и в 2–14 лет составляет 0,65–1,62 ммоль/л, у взрослых 1 ммоль/л (И. В. Воронцов, А. В. Мазурин, 2009 г.). За сутки с мочой выводится 10–40 мг/кг неорганических фосфатов. В норме концентрации кальция и фосфора поддерживаются в соотношении 2:1, что необходимо для правильного формирования скелета. Поступает фосфор в организм с пищей (мясные и рыбные продукты, молочные продукты, хлеб), преимущественно всасываясь в тощей кишке. На концентрацию фосфора в сыворотке крови большее влияние оказывает величина почечной экскреции, чем всасывание. Повышение концентрации паратгормона в сыворотке крови снижает реабсорбцию Р в почечных канальцах и усиливает экскрецию фосфатов с мочой. Рахит значительно чаще возникает у детей, получающих в качестве прикорма однообразную углеводистую пищу (каши, мука). Содержащаяся в зерновых продуктах фитиновая кислота образует с кальцием пищи нерастворимые соли, которые не усваиваются организмом ребенка. Этот механизм формирования рахита в последние годы дополнен данными о нарушении энтерогепатической (между кишечником и печенью) циркуляции витамина D и его метаболитов вследствие связывания желчных кислот фитиновой кислотой и лигнином пищевых зерен и повышенной их экскреции, что приводит к нарушению всасывания витамина D. В развитии рахита может играть роль также избыток фосфора, железа, стеариновой и пальмитиновой кислот в пище, которые обусловливают снижение абсорбции кальция в кишечнике. Патогенетическое значение имеет и тот факт, что при несбалансированном вскармливании развивается белково-энергетическая и витаминная недостаточность, дисбаланс аминокислот, дефицит микроэлементов. Макро- и микроэлементы, витамины запасаются плодом внутриутробно в последние месяцы беременности. Отсюда, чем меньше срок гестации, тем ребенок более предрасположен к рахиту.
Таблица 1 – Факторы, предрасполагающие к рахиту
Со стороны матери 1. Возраст матери <17 и >35 лет. 2. Токсикозы беременности. 3. Экстрагенитальная патология (обменные заболевания, патология ЖКТ, почек). 4. Дефекты питания во время беременности и лактации (дефицит белка, кальция, фосфора, витаминов D, В1, В2, В6). 5. Несоблюдение режима дня (гиподинамия, недостаточная инсоляция). 6. Неблагоприятные социально-бытовые условия.Со стороны ребёнка 1. Время рождения ребёнка (чаще болеют дети, рождённые с июля по декабрь). 2. Недоношенность, морфофункциональная незрелость. 3. Большая масса при рождении (>4 кг). 4. «Бурная» прибавка в массе в первые 3 мес. жизни. 5. Раннее искусственное и смешанное вскармливание неадаптированными молочными смесями. 6. Недостаточное пребывание на свежем воздухе. 7. Малая двигательная активность (тугое пеленание, отсутствие ЛФК, массажа). 8. Заболевания кожи, печени, почек. 9. Синдром мальабсорбции.
Нарушение метаболизма костной ткани могут вызвать различные лекарственные препараты. Наиболее часто развитие остеопороза вызывают кортикостероиды. На втором месте стоят остеопатии на фоне применения противосудорожных препаратов (фенобарбитала). Нарушение фосфорно-кальциевого обмена возможно при применении тиреоидных гормонов, длительного использования гепарина (более 3 месяцев), антацидов, содержащих алюминий, циклоспорина, тетрациклина, гонадотропина, производных фенотиазина, прием в избыточных дозах антагонистов витамина D (витамины группы В и А).
Патогенез
витамин D, поступающий в организм с пищей, или синтезированный в коже, соединяется с α2-глобулином и поступает в печень, где под действием фермента 25-гидроксалазы превращается в биологически активный метаболит – 25-гидроксихолекальциферол (25-OH-D3), (кальцидиол).Этот метаболит поступает из печени в почки, где под влиянием фермента а-гидроксилазы из него синтезируется 2 метаболита: 1. 1,25-дигидроксихолекальциферол [1,25-(OH)2-D3] (кальцитриол), который в 5–10 раз активнее витамина D. Это быстродействующее активное соединение играет ключевую роль в регуляции всасывания кальция в кишечнике и доставке его к органам и тканям. 2. 24,25-дигидроксихолекальциферол [24,25-(OH)2-D3], который обеспечивает фиксацию кальция и фосфатов в костной ткани, подавляет секрецию паратгормона. Это длительно-действующее соединение, контролирующее минерализацию кости при достаточной доставке кальция к участкам её образования.
Всасывание ионов кальция осуществляет эпителий тонкой кишки при участии кальций-связывающего белка, синтез которого стимулирует активный метаболит витамина D – 1,25-(OH)2-D3. Он необходим, наряду с гормонами щитовидной и паращитовидных желёз, для нормального окостенения и роста скелета. Недостаток витамина D приводит к снижению уровня активного метаболита в сыворотке крови, что нарушает всасывание ионов кальция в кишечнике, их реабсорбцию почечными канальцами, а также снижает активность резорбции кальция и фосфора из кости, что может привести к гипокальциемии. Снижение уровня ионизированного кальция в плазме крови приводит к стимуляции рецепторов паращитовидных желёз, что стимулирует продукцию паратгормона. Основной эффект паратгормона – активация рассасывающих костную ткань остеокластов и торможение синтеза коллагена в остеобластах. В результате происходит мобилизация кальция из костной ткани в кровь (компенсация гипокальциемии) и образование необызвествлённой кости, что вызывает развитие остеопороза, а затем остеомаляции. Одновременно паратгормон снижает реабсорбцию фосфатов в канальцах почек, вследствие чего фосфор выводится с мочой, развиваются гиперфосфатурия и гипофосфатемия (более ранний признак, чем гипокальциемия). Снижение содержания фосфора в плазме крови ведёт к замедлению окислительных процессов в организме, что сопровождается накоплением недоокисленных метаболитов и развитием ацидоза. Ацидоз также препятствует обызвествлению костей, поддерживая фосфорно-кальциевые соли в растворённом состоянии. Основные патологические изменения при рахите отмечают в метаэпифизарных зонах костей. Они размягчаются, искривляются, истончаются. Наряду с этим происходит разрастание неполноценной (необызвествлённой) остеоидной ткани. Кальцитонин – мощный антагонист паратгормона. Он снижает количество и активность остеокластов, тормозит резорбцию кости, обеспечивает возврат кальция в костную ткань и подавляет секрецию паратгормона. Секреция кальцитонина усиливается при повышении концентрации кальция в крови и уменьшается при его снижении. В развитии рахита, помимо нарушения минерального обмена, важны нарушения жирового и углеводного обмена, в частности, уменьшение образования цитратов из пировиноградной кислоты, поскольку снижение концентрации лимонной кислоты нарушает транспорт кальция в кровь. Кроме того, при рахите снижается реабсорбция аминокислот в почках, развивается аминоацидурия, нарушения белкового обмена ухудшают всасывание кальция и фосфатов.
Наиболее существенными звеньями патогенеза рахита считают: 1. нарушение образования холекальциферола в коже; 2. нарушение фосфорно-кальциевого обмена в печени, почках; 3. недостаточное поступление витамина D.
Клиническая картина
Рахит – заболевание всего организма со значительным нарушением функций ряда органов и систем. Первые клинические признаки обнаруживают у детей 2–3 мес. У недоношенных болезнь манифестирует раньше (с конца 1-го мес.). Поражение нервной системы. Функциональные нарушения нервной системы – начальные симптомы заболевания. Они проявляются в виде беспокойства, плаксивости, нарушения сна, вздрагиваний во сне, выраженной потливости. Особенно сильно потеет голова в области затылка. Кислый пот раздражает кожу, появляется зуд. Ребёнок трётся головой о подушку, и, как следствие, появляется облысение затылка – характерный признак начинающегося рахита. Важным симптомом со стороны нервной системы является гиперестезия. Часто при попытке взятия на руки ребёнок плачет, беспокоится. При тяжёлом рахите отмечают изменения ЦНС: общая двигательная заторможенность, дети становятся малоподвижными, медлительными, затрудняется выработка условных рефлексов. Поражение костной системы. Характерно поражение всего скелета, но клинические проявления более выражены в тех костях, которые в данном возрасте растут наиболее интенсивно. Так, при возникновении рахита в первые 3 мес. жизни изменения проявляются со стороны костей черепа. При развитии болезни в возрасте с 3 до 6 мес. изменения обнаруживаются в костях грудной клетки. При заболевании рахитом детей старше 6 мес. поражаются кости конечностей и таза.Отмечают 3 варианта изменения костей: 1. остеомаляцию – размягчение, обеднение кальцием кости; 2. остеоидную гиперплазию – усиленное образование остеоидной, фиброзной ткани вместо нормально обызвествленной кости; 3. симптомы гипоплазии костной ткани.
Симптомы остеомаляции 1. Кости черепа. Отмечают размягчение краёв большого родничка и швов, краниотабес (участки размягчения костей черепа – чаще всего поражается затылочная кость). Ощущение, получаемое при надавливании на эти участки, можно сравнить с надавливанием на пергамент или фетровую шляпу. Мягкость костей черепа приводит к возникновению его деформаций: уплощению затылка или боковой поверхности в зависимости от того, как ребёнок больше лежит. 2. Грудная клетка. В результате размягчения рёбер формируются гаррисонова борозда (по месту прикрепления диафрагмы отмечают втяжение рёбер, нижняя апертура грудной клетки развёрнута), искривление ключиц. Грудная клетка сдавлена с боков, грудина выступает вперёд или западает («куриная грудь» или «грудь сапожника»). 3. Конечности. Отмечают их искривление. Ноги ребёнка приобретают О- или Х-образную форму, имеют место деформации области суставов, плоскостопие.
Проявления остеоидной гиперплазии 1. Кости черепа. Отмечают увеличение лобных, теменных, затылочных бугров, череп принимает угловатую форму – caput quadratum, иногда западает переносица и сильно выступает лоб (олимпийский лоб), окружность головы часто увеличена. 2. Грудная клетка. Формирование рахитических «чёток» на рёбрах (V-VIII рёбра) в месте перехода костной ткани в хрящевую. 3. Конечности. Появление «браслеток» в области запястья, «нитей жемчуга» на пальцах.
Симптомы гипоплазии костной ткани – задержка роста с характерной «коротконогостью» из-за отставания роста трубчатых костей в длину, позднее прорезывание молочных и постоянных зубов, позднее закрытие родничков, плоский таз, сужение входа в малый таз. Из-за слабости связочно-мышечного аппарата имеют место изменения позвоночника в виде кифоза в нижней части грудного отдела, кифоза или лордоза в поясничном отделе, сколиоза в грудном отделе.
Мышечная система. Важные проявления рахита – слабость связочного аппарата и гипотония мышц. Слабость связочного аппарата приводит к «разболтанности» суставов, что даёт возможность больному производить движения большего объёма (например, лёжа на спине, ребёнок легко притягивает стопу к своему лицу и даже закидывает её за голову). Характерна поза больного – он сидит со скрещенными ногами и подпирает туловище руками. Гипотония мышц передней брюшной стенки проявляется распластанием живота с расхождением прямых мышц («лягушачий живот»). Нарушаются статические функции: дети позже начинают держать голову, сидеть, стоять, ходить, у них появляется «рахитический горб». Возможно образование грыж, расхождение мышц передней брюшной стенки. Нарушение функций других органов и систем. У части детей в разгар рахита обнаруживают гипохромную анемию, в генезе которой лежит дефицит железа, аминокислот, возможно, меди и цинка. Нередко отмечают увеличение печени и селезёнки (гепатолиенальный синдром). При рахите 3 ст. тяжести может развиться анемия Якша-Гайема («псевдолейкемический синдром» с резко увеличенной печенью и селезенкой, лейкоцитозом с лейкоцитарной формулой, характерной для хронического миелолейкоза). Изменения грудной клетки и гипотония мускулатуры приводят к расстройствам дыхания при рахите II-III степени. У детей появляются одышка, цианоз, нарушается лёгочная вентиляция. Могут возникать участки ателектаза в лёгких, предрасполагающие к развитию пневмонии с затяжным течением. Нарушения экскурсии грудной клетки, недостаточное сокращение диафрагмы приводят к нарушению гемодинамики, которые проявляются тахикардией, приглушением тонов сердца, функциональным систолическим шумом. Патология со стороны пищеварительной системы проявляется гепатолиенальным синдромом, атонией кишечника, запорами. Рабочая классификация, принятая на VI Всесоюзном съезде детских врачей (1947) по предложению С. О. Дулицкого, предусматривает верификацию:
По периоду болезни 1. начальные проявления 2. разгар 3. реконвалесценция 4. остаточные явления
По степени тяжести 1. I степень – лёгкая 2. II степень – средней тяжести 3. III степень – тяжёлая
По характеру течения 1. острое 2. подострое 3. рецидивирующее
Е. М. Лукьянова и соавторы (1988) дополнили классификацию рахита, выделив характер нарушения минерального обмена в виде 3 клинических вариантов: 1. кальципенический рахит 2. фосфопенический рахит 3. рахит без выраженных изменений содержания кальция и 4. фосфора (Методические рекомендации МЗ РФ, 1990).
Новиков П. В. (2007) предлагает ввести в классификацию рахита активную и неактивную фазу, а также периоды неполной и стойкой клинико-лабораторной ремиссии, что требует дальнейшего обсуждения данного предложения.
Периоды рахита
Период заболевания определяют по клинической картине, степени выраженности остеомаляции и биохимическим изменениям. 1. Начальный период. Чаще возникает на 2–3-м мес. жизни и длится от 2–3 нед. до 2–3 мес. Характерны нарушения вегетативной нервной системы, и только в конце этого периода появляются изменения костной системы в виде податливости краёв большого родничка и стреловидного шва. Со стороны мышечной системы отмечают гипотонию, запоры. При биохимическом исследовании крови отмечают небольшое снижение содержания фосфора, уровень кальция остаётся нормальным. Характерно повышение активности щелочной фосфатазы. 2. Период разгара («цветущий» рахит). Характерно прогрессирование поражений нервной и костной систем. Костные изменения выступают на первый план. Отмечают все 3 вида изменений (остеомаляцию, остеоидную гиперплазию, нарушение остеогенеза), но их выраженность зависит от тяжести и течения заболевания. Кроме того, для периода разгара характерны: • отчетливая мышечная гипотония; • слабость связочного аппарата; •увеличение печени и селезёнки; • гипохромная анемия; • функциональные нарушения со стороны других органов и систем. Количество вовлечённых систем и выраженность их изменений зависит от тяжести процесса. При биохимическом исследовании крови регистрируют значительно сниженные уровни кальция и фосфора, повышенную активность щелочной фосфатазы. 3. Период реконвалесценции. Отмечают обратное развитие симптомов рахита. Первыми исчезают симптомы поражения нервной системы, затем уплотняются кости, появляются зубы, исчезают изменения мышечной системы (нормализуются статические и моторные функции), уменьшаются размеры печени и селезёнки, восстанавливаются нарушения функций внутренних органов. Увеличивается до нормальных значений уровень фосфора; концентрация кальция может оставаться сниженной, активность щелочной фосфатазы повышена. 4. Период остаточных явлений. Наблюдается у детей старше 2–3 лет. В этот период сохраняются лишь последствия рахита в виде деформации костей, которые указывают на то, что ребёнок перенёс заболевание в тяжёлой форме (II или III степени). Отклонений в лабораторных показателях минерального обмена не отмечают. Благодаря последующим процессам перемоделирования костной ткани, наиболее активно протекающим после 3 лет, деформации трубчатых костей со временем исчезают. Деформации плоских костей уменьшаются, но остаются. У детей, перенёсших рахит, сохраняются увеличение теменных и лобных бугров, уплощение затылка, нарушение прикуса, деформации грудной клетки, костей таза, сколиоз, плоскостопие.Тяжесть течения рахита 1. 1 степень (лёгкая). Небольшое количество слабовыраженных признаков рахита со стороны нервной и костной систем с вовлечением в процесс одного- двух отделов скелета (чаще головы и грудной клетки). Иногда наблюдают невыраженную гипотонию мышц. После рахита I степени не отмечают остаточных явлений. 2. 2 степень (средней тяжести). Характеризуется выраженными изменениями со стороны костной системы (формирование теменных бугров, рахитических четок на 5–8 ребрах, деформация грудной клетки, расширение нижней апертуры грудной клетки с втяжением грудной клетки – гаррисонова борозда, мышц – выраженная гипотония мышц, «лягушачий живот», отставание в двигательных умениях). 3. 3 степень (тяжёлая). В настоящее время почти не встречается. Проявляется значительными изменениями со стороны ЦНС: нарушением сна, аппетита, заторможенностью, отставанием в развитии речи и двигательных навыков. Изменения костной системы имеют характер множественных, отчётливо выраженных деформаций (размягчение костей основания черепа, западение переносицы, «олимпийский» лоб, грубая деформация грудной клетки, конечностей, костей таза). Возможны переломы костей без смещения или с угловым смещением. Имеются выраженные изменения со стороны мышечной системы (нарушение статических функций). Значительно увеличиваются печень и селезёнка, имеются отчётливые функциональные нарушения сердечно-сосудистой системы, органов дыхания, желудочно-кишечного тракта, тяжёлая анемия Якш-Гайема.
Характер течения рахита 1. Острое течение. Быстрое нарастание симптомов, преобладание процессов остеомаляции над процессами остеоидной гиперплазии. Наблюдается чаще в первом полугодии жизни, особенно у недоношенных; имеющих избыточную массу тела; часто болеющих детей; не получающих профилактику витамином D. 2. Подострое течение. Медленное развитие заболевания. Отмечают преимущественно симптомы остеоидной гиперплазии: лобные и теменные бугры, «чётки» на рёбрах, «браслетки», «нити жемчуга». Чаще встречается после 6 месяцев у детей повышенного питания и у получивших недостаточ-ное количество витамина D в целях профилактики рахита. 3. Рецидивирующее течение. Периоды улучшения состояния сменяются обострениями рахитического процесса. Это может быть обусловлено ранним прерыванием лечения, наличием сопуствующих заболеваний, нерациональным питанием. Характерным рентгенографическим признаком является появление в зоне роста кости полос окостенения, количество которых соответствует числу обострений.
Нарушения минерального обмена при рахите
Кальципенический рахит. Помимо классических костных изменений с преобладанием остеомаляции, отмечают симптомы повышенной возбудимости (тремор рук, нарушение сна, немотивированное беспокойство). Также у детей имеется выраженное расстройство вегетативной нервной системы (повышенная потливость, тахикардия, белый дермографизм). При биохимическом исследовании крови на фоне значительного снижения уровня кальция обнаруживают высокую концентрацию паратгормона и пониженную концентрацию кальцитонина. Характерно повышенное выделение кальция с мочой. Фосфопенический рахит. Отмечают общую вялость, заторможенность, выраженную мышечную гипотонию и слабость связочного аппарата, «лягушачий живот», признаки гиперплазии остеоидной ткани. Характерны выраженная гипофосфатемия, высокий уровень паратгормона и кальцитонина в сыворотке крови, в моче – гиперфосфатурия.Рахит без выраженных изменений концентраций кальция и фосфора в крови.
У больных этой формой рахита, как правило, не бывает отчётливых клинических изменений нервной и мышечной систем. Характерно подострое течение заболевания с признаками гиперплазии остеоидной ткани (теменные и лобные бугры).Диагностика
1. анамнез (факторы риска) 2. клинические данные 3. лабораторные данные 4. рентгенологические данныеЛабораторные исследования
Функциональное состояние остеобластов костной ткани отражает активность щелочной фосфатазы.Таблица 2 – Нормы щелочной фосфатазы, определяемые на автоанализаторах ед/л.т (Ассоциация American Medical Laboratories)
| Возраст | Мальчики | Девочки |
|---|---|---|
| 0–1 мес. | 75–316 | 48–406 |
| 1 мес. – 1 год | 82–383 | 124–344 |
| 1 год – 3 года | 104–315 | 108–347 |
| 4 года – 6 лет | 93–309 | 96–297 |
| 7–9 лет | 86–315 | 69–325 |
| 10–12 лет | 42–36 | 251–332 |
| 13–15 лет | 74–390 | 50–162 |
Биохимическое исследование крови: 1. фазовые изменения концентраций кальция и фосфора (в начальный период кальций – N, фосфор – N или снижен; период разгара – каль-ций и фосфор – снижены; период реконвалесценции – фосфор N, кальций N или снижен; период остаточных явлений – кальций и фосфор N); 2. диспротеинемия (гипоальбуминемия); 3. повышение активности щелочной фосфатазы; 4. ацидоз, в период реконвалесценции может быть алкалоз.
В разгар заболевания отмечают: 1. снижение содержания фосфора в плазме крови до 0,6–0,8 ммоль/л; 2. снижение содержания кальция в плазме крови (общего – до 2 ммоль/л и ионизированного – до 1 ммоль/л); 3. увеличение концентрации щелочной фосфатазы в сыворотке крови; 4. снижение кальцидиола (25-OH-D3) ниже 40–20 нг/мл; 5. снижение кальцитриола [1,25-(OH)2-D3] ниже 10–15 пг/мл; 6. гипераминоацидурию более 10 мг/кг; 7. гиперфосфатурию при норме 0,01–0,04 г/кг/сут; 8. компенсированный метаболический ацидоз с дефицитом оснований до 5–10 ммоль/л; 9. повышение активности перекисного окисления липидов.
Рентгенологическое исследование костей в период разгара выявляет: 1. поражение трабекулярных костей, особенно в эпифизарных зонах; 2. нечёткие контуры и разлохмаченность концов зон предварительного обызвествления; 3. блюдцеобразное расширение метафизов; 4. появление зон перестройки (зоны просветления Лоозера) в местах большой нагрузки; 5. исчезновение ядер окостенения в эпифизах вследствие потери костной структуры; 6. иногда – переломы по типу «зелёной веточки».
В период реконвалесценции в зоне роста костей появляются полосы окостенения, количество которых соответствует числу обострений.
Дифференциальная диагностика
Врождённая ломкость костей, или несовершенный остеогенез (osteogenesis imperfecta). Для заболевания характерна триада симптомов: 1. ломкость костей (переломы вызывают минимальные воздействия, характерна их малая болезненность, вследствие чего они могут быть не замечены родителями); 2. голубые склеры; 3. снижение слуха (вследствие неправильного строения капсулы лабиринта). Кроме того, у больных нередко отмечают синеватую кайму на зубах. При рентгенологическом исследовании обнаруживают места переломов, остеопороз, чёткие границы зон роста кости. Основные биохимические показатели в норме.Хондродистрофия. Врождённое заболевание, обусловленное отсутствием зоны разрастания хряща. Больные имеют характерный вид с рождения: короткие, не соответствующие длине туловища конечности, большая с выступающим лбом и вдавленной переносицей голова, короткая шея. Кисти рук в виде трезубца. Кожа на конечностях образует крупные складки. Отмечают большой живот, лордотическое искривление осанки. При рентгенологическом исследовании отмечают утолщение коркового слоя кости при чётких границах зон роста. Отсутствуют отклонения биохимических показателей. Гипотиреоз. В его основе лежит полная или частичная тиреоплазия. Характерен внешний вид больных: лицо круглое, большой язык нередко высунут изо рта, слюнотечение. Кожа сухая, бледная, «мраморная». Пастозность подкожной клетчатки («слизистый отёк»). Живот большой, отмечается значительное отставание в психомоторном развитии. На рентгенограммах обнаруживают чёткие зоны роста костей, замедленное появление точек окостенения. Отмечают снижение концентраций Т3 и Т4 в сыворотке крови. Регистрируют изменения ткани щитовидной железы при УЗИ. Наследственные рахитоподобные заболевания. Существует группа рахитоподобных заболеваний, при которых имеются костные деформации, сходные с рахитом (болезнь де-Тони- Дебре-Фанкони, почечный канальцевый ацидоз, витамин D- резистентный рахит). Рахитоподобные заболевания являются тубулопатиями, при которых нарушен транспорт различных веществ в результате повреждения канальцев почек. Нарушение реабсорбции фосфора и бикарбонатов в канальцах приводит к гипофосфатемии, гиперхлоремическому метаболическому ацидозу. Хронический метаболический ацидоз способствует деминерализации костей и гиперкальциурии, что приводит к изменениям костной ткани. Характеристика основных рахитоподобных заболеваний представлена в таблице 3
Таблица 3 – Дифференциально-диагностические признаки витамин D-дефицитного рахита и рахитоподобных заболеваний (Новиков П. В., 1998)
| Признаки | витамин D-дефицитный рахит | витамин D-резистентный рахит, фосфат-диабет | Почечный тубулярный ацидоз | Болезнь де-Тони-Дебре-Фанкони |
|---|---|---|---|---|
| Наследование | Не прослеживается | Доминантное. Сцепленное с Х-хромосомой | Спорадические случаи. Возможно аутосомно-рецессивное или аутосомно- доминантное | Аутосомно-рецессивное, возможно аутосомно-доминантное |
| Сроки манифестации | От 1,5 до 3 мес. | От 15 до 18 мес. | От 5–6 мес. до 2–3 лет | От 2,5 до 3 лет |
| Первые клинические проявления | Изменения со стороны нервной системы, раздражительность, плаксивость, нарушение сна, потливость, снижение аппетита, мышечная гипотония | Выраженная деформация нижних конечностей, рахитические «браслетки», мышечная гипотония нижних конечностей | Полиурия, полидипсия, раздражительность, плаксивость, резкие, мышечные боли, мышечная гипотония | Беспричинные повышения температуры. Полиурия, полидипсия. Мышечные боли |
| Специфические признаки | Костные изменения: краниотабес, лобные бугры, рахитические «чётки», «браслетки», 0- и Х-образные деформации голеней | Прогрессирующая варусная деформация голеней | Полиурия, полидипсия, мышечная гипотония (до атонии), адинамия. Увеличение печени. Запоры. Вальгусная деформация голеней | Периодическая лихорадка, прогрессирующие множественные костные деформации. Увеличение размеров печени. Артериальная гипотония. Склонность к запорам |
| Физическое развитие | Без особенностей | Дефицит роста при неизмененной массе | Сочетание низкого роста и резко пониженного питания | Сочетание низкого роста и резко пониженного питания |
| Кальций в сыворотке крови | снижен | норма | норма | Чаще норма |
| Фосфор в сыворотке крови | снижен | Значительно снижен | снижен | Значительно снижен |
| Калий в плазме крови | Норма | Норма | снижен | снижен |
| Натрий в плазме крови | Норма | Норма | снижен | снижен |
| Щелочная фосфатаза | Повышена | Повышена | Повышена | повышена |
| КОС | Норма или компенсированный метаболический ацидоз | Метаболический ацидоз | Выраженный компенсированный метаболический ацидоз | Выраженный метаболический ацидоз |
| Аминоацидурия | Имеется | Норма | Норма | Выраженная |
| Фосфатурия | Имеется | Значительная | Умеренная | Значительная |
| Кальциурия | Снижена | Норма | Значительная | Снижена |
| Глюкозурия | Норма | Норма | Норма | имеется |
| Рентгенограмма костей скелета | Отсутствие линии препараторного обызвествления, симптом «факела», бокаловидное расширение метафизов. Остеопороз | Грубые бокаловидные деформации метафизов. Утолщение коркового слоя периоста | Острый системный остеопороз, смазанность контуров метафизов. Нередко концентрическая атрофия кости | Выраженный остеопороз. Трабекулярная исчерпанность в дистальных и проксимальных отделах диафизов |
| Эффект от лечения витамином D | Высокий, дозы умеренные, длительность 4–6 нед. | Удовлетворительный, дозы большие, принимают постоянно | Незначительный | Удовлетворительный, дозы большие, принимают постоянно |
Профилактика
Выделяют анте- и постнатальную, специфическую и неспецифическую профилактику рахита. Антенатальная профилактика. Антенатальную профилактику рахита следует начинать задолго до родов. Беременная должна соблюдать режим дня, достаточно отдыхать днём и ночью. Очень важно не менее 2–4 ч ежедневно (в любую погоду) находиться на свежем воздухе, рационально питаться. В ежедневном рационе беременной должно присутствовать не менее 180–200 г мяса, 100 г рыбы, 150 г творога, 30 г сыра, 0,5 л молока или кисломолочных продуктов. Продукты должны содержать достаточное количество витаминов и микроэлементов. Специфическая профилактика. Всем здоровым беременным с 28–32 недели беременности необходимо назначать витамин D по 500 МЕ ежедневно, исключая лето. Возможен приём витамина D в составе поливитаминных комплексов (Гендевит драже 250 ЕД/2 раза в день) или другие поливитаминные комплексы с эквивалентным количеством витамина D. Беременным из группы риска (нефропатия, сахарный диабет, гипертоническая болезнь, ревматизм) необходимо с 32-й нед. беременности назначать витамин D3 (холекальциферол) в дозе 1000-1500 ME в течение 8 нед. вне зависимости от времени года. Альтернативным методом может быть проведение УФО, способствующего эндогенному синтезу холекальциферола. Начинать с % биодозы, увеличивая до 2–2,5 биодоз с расстояния 1 м. На курс 20–30 сеансов ежедневно или через день. Не проводится профилактика рахита беременным старше 35 лет и при заболеваниях сердечно-сосудистой системы во избежание избыточного отложения кальция в плаценте, что может привести к гипоксии плода, уменьшению податливости головки плода во время родов, преждевременному закрытию родничков, развитию атеросклероза у матери. Рекомендуется приём препаратов кальция (по возможности одновременно с молочными продуктами). Постнатальная неспецифическая профилактика. Постнатальная неспецифическая профилактика рахита предусматривает организацию правильного питания новорождённого. Идеальным является естественное грудное вскармливание. Для обеспечения успешной ипродолжительной лактации женщина должна соблюдать режим дня и правильно питаться. Целесообразно использование смесей для кормящих матерей и поливитаминных препаратов весь период лактации. При отсутствии грудного молока следует рекомендовать современные адаптированные смеси, сбалансированные по содержанию кальция и фосфора (соотношение 2:1 и более) и содержащие холекальциферол (витамин D3). Особое внимание следует уделить физическому развитию ребёнка, закаливанию. Необходимы прогулки на свежем воздухе, воздушные ванны, водные процедуры, комплекс физиеских упроажнений соответственно возрасту. Постнатальная специфическая профилактика. Специфическую профилактику рахита у доношенных проводят всем детям, независимо от вскармливания в осенне-зимне-весеннее время на протяжении первых 2-х лет жизни с учетом получаемого витамина D в смесях. Для специфической профилактики рахита используют препараты, содержащие холекальциферол: водорастворимый и масляный витамин D3. Профилактическая доза витамина D у здоровых доношенных детей составляет 400–500 МЕ/сут, начиная с 4-недельного возраста. витамин D с профилактической целью целесообразно назначать и летом при недостаточной инсоляции (пасмурная, дождливая погода). Детям из группы риска профилактическая доза составляет 1000 МЕ/сут в течение месяца, затем 500 ME в течение 2 лет жизни, исключая лето (июнь-сентябрь). Специфическую профилактику рахита у детей с недоношенностью I степени проводят с 10–14-го дня жизни по 500–1.000 ME витамина D в сут. в течение первых 2-х лет, исключая летние месяцы. При недоношенности II-III степени после установления энтерального питания (10–20 день жизни) назначают 1000-2.000 ME витамина D ежедневно в течение первого года жизни, на втором – по 500–1.000 ME, исключая летние месяцы. Противопоказания к назначению профилактической дозы витамина D: идиопатическая кальциурия (болезнь Уильямса-Бурне), гипофосфатазия, органическое поражение ЦНС с симптомами микроцефалии и краниостеноза. Дети с малыми размерами или ранним закрытием большого родничка имеют лишь относительные противопоказания к назначению витамина D. При нормальных показателях прироста окружности головы, отсутствии неврологической симптоматики и признаков органической патологии ЦНС специфическую профилактику рахита витамином D у таких детей проводят с 3–4 мес. жизни по обычной методике.Лечение
Цели лечения: 1. Устранение дефицита витамина D. 2. Нормализация фосфорно-кальциевого обмена. 3. Ликвидация ацидоза. 4. Усиление процессов образования костной ткани. 5. Коррекция обменных нарушений.Немедикаментозное лечение. 1. Режим 2. Организация правильного режима дня ребёнка предусматривает: • достаточный отдых, • устранение различных раздражителей (яркого света, шума и др.). • необходимо достаточное по времени (›2–3 ч ежедневно) пребывание на свежем воздухе, • регулярное проветривание жилой комнаты. 3. Рациональное питание. Оптимальным является грудное вскармливание, поскольку в женском молоке кальций и фосфор содержатся в оптимальном для всасывания соотношении. Для смешанного или искусственного вскармливания больных рахитом детей применяют адаптированные смеси, содержащие профилактические дозы витамина D (400 ME в 1 л) и комплекс других витаминов. Очень важно своевременное введение в рацион фруктовых и овощных соков, желтка куриных яиц, творога, прикорма. В качестве первого прикорма рекомендутся овощное пюре, которое вводится с 5 мес. Второй прикорм – каша на овощном отваре или с добавлением овощей и фруктов – с 6 мес. С 6,5–7 мес. – мясной фарш. Если ребёнок находится на грудном вскармливании, необходимо уделять внимание питанию матери.
Таблица 4 – Содержание кальция в продуктах питания (Марова Е. И., Родионова С. С., Рожинская Л. Я., 1997)
| Продукт, 100 г | Содержание кальция, мг |
|---|---|
| Молоко | 120 |
| Сметана | 100 |
| Йогурт | 120 |
| Творог | 150 |
| Сыр (твёрдый) | 600 |
| Сыр (плавленый) | 300 |
| Яйцо | 55 |
| Хлеб белый | 30 |
| Хлеб чёрный | 60 |
| Рыба отварная | 30 |
| Говядина | 30 |
| Рыба вяленая (с костями) | 3000 |
| Капуста | 60 |
| Салат | 83 |
| Лук зелёный | 60 |
| Фасоль зелёная | 40 |
| Оливки зелёные | 77 |
| Апельсины | 35 |
| Сушёные яблоки | 45 |
| Инжир | 57 |
| Курага | 170 |
| Изюм | 56 |
| Миндаль | 254 |
| Арахис | 70 |
| Кунжут | 1150 |
Медикаментозная терапия
Назначают водный (Аквадетрим*) или масляный (Вигантол) раствор холекальциферола в дозе 2000-5.000 ME, курсами 30–45 дней. После окончания лечения переходят на профилактический приём витамина D3 в дозе 500 ME в течение 2-х лет, исключая лето и на 3-м году жизни в зимнее время. Детям из группы риска и группы социального риска, ЧБД через 3 месяца после окончания первого курса может быть проведено противорецидивное лечение витамином D в дозе 2000-5.000 МЕ в течение 3–4 недель (методические рекомендации МЗ СССР, 1990г.). У детей старше года можно использовать препараты рыбьего жира. Водорастворимый витамин D3 быстрее всасывается из желудочно-кишечного тракта, его концентрация в печени в 7 раз выше масляного, имеет более продолжительный эффект, (сохраняется до 3-х мес., масляного – до 3–6 недель) и удобно дозируется (в 1 капле содержится около 500 ME холекальциферола). Препарат показан недоношенным детям с незрелостью ферментов кишечника. Следует иметь в виду, что при синдроме нарушенного всасывания в тонкой кишке(целиакия, гастроинтестинальная форма пищевой аллергии, экссудативная энтеропатия), кистофиброзе поджелудочной железы (муковисцидоз) и т. д. может нарушаться всасывание масляных растворов витамина D. Вигантол (холекальциферол) представляет собой масляный раствор для приема внутрь с содержанием в 1 мл раствора (30 капель) 0,5 мг холекальциферола, что эквивалентно 20 000 ME витамина Dз (в 1 капле около 500 ME). Препарат может использоваться как для профилактики рахита, так и для его лечения. Несмотря на то, что Вигантол является масляным раствором, он хорошо всасывается, благодаря особому жировому составу. Действующее вещество холекальциферол растворено в миглиоловом масле, которое состоит из среднецепочечных триглицеридов (СЦТ). Наличие СЦТ в Вигантоле дает возможность использовать его в качестве препарата для лечения нарушений фосфорно-кальциевого обмена у больных с патологией желудочно- кишечного тракта, протекающей с синдромом мальдигестии и мальабсорбции. При наличии у больных рахитом патологии почек возможно использование а-оксидевита. Напомним, что активные метаболиты витамина D используются, как правило, для лечения рахитоподобных заболеваний, врождённого и приобретённого остеопороза, хронической почечной недостпточности, синдрома нарушенного всасывания, гипопаратиреоидизма.Таблица 5 – Препараты витамина D
| Препарат | Действующее вещество | Форма выпуска и дозировка |
|---|---|---|
| Вигантол (масляный) | Холекальциферол | Масляный раствор |
| 1 капля 500 ME | ||
| Аквадетрим (водный раствор) | Холекальциферол | Водный раствор |
| 1 капля 500 ME | ||
| D3 (BON) | Холекальциферол | Ампулы для внутримышечного введения |
| 200 000 ME в ампуле | ||
| D2 (масляный) | Эргокальциферол | Масляный раствор |
| 0,0625% (1 капля 700 ME) | ||
| 0,125% (1 капля 1400 ME) |
Таблица 6 – Активные метаболиты витамина D
| Название препарата | Активное вещество | Форма выпуска |
|---|---|---|
| Оксидевит | 1-α-оксивитамин D3 | капсулы 0,001; 0,0005; 0,00 025 мг |
| Альфакальцидол этальфа | 1-α-гидроксивитамин D3 | Капсулы 0,25 мкг |
| Кальцитриол | 1,25-дигидровитамин D3 | Капсулы 0,25; 0,5 мкг |
| А.Т.10 (дигидротахистерол) | 1-α,25(ОН)2 ДГТ2 | Раствор в 1 мл (30 капель) = 1,0 мг |
Таблица 7 – Содержание кальция в различных препаратах (Рожинская Л. Я., Родионова С. С., Марова Е. И., 1997)
| Препараты кальция | Содержание кальция, мг/г соли |
|---|---|
| Карбонат кальция | 400 |
| Фосфат кальция трёхосновной | 400 |
| Фосфат кальция двухосновной ангидрат | 290 |
| Хлорид кальция | 270 |
| Фосфат кальция двухосновной дигидрат | 230 |
| Цитрат кальция | 211 |
| Глицерофосфат кальция | 191 |
| Лактат кальция | 130 |
| Глюконат кальция | 90 |
Таблица 8 – Препараты кальция
| Название препарата | Состав |
|---|---|
| Кальция глицерофосфат | Кальция глицерофосфат 250 и 500 мг |
| Кальция лактат | Кальция лактат 500 мг |
| Кальция глюконат | Кальция глюконат 500 мг |
| Кальций-витамин С | Кальция карбонат 500 мг, аскорбиновая кислота 180 мг |
| Кальций-D3 Никомед | 500 мг/400МЕ |
| Кальций-D3 Никомед форте | Кальция карбонат 1250мг (эквивалент 500 мг), витамин D3 200МЕ |
| Кальций-D3 МИК | Холекальциферол 66,7 МЕ (667 мкг), кальция карбонат 416,3 мг в пересчёте на кальций 166,7 мг |
| Витрум кальций | Кальция карбонат 1570 мг (соответствует 600 мг элементарного Са), D3 200 ME |
| Остеокеа | Кальция карбонат 1000 мг (400 мг элементарного Са), магния гидроксид 372 мг, сульфат цинка 22 мг, D3 100 ME |
Массаж и лечебная физкультура
Через 2 нед. после начала медикаментозной терапии в комплексное лечение включают ЛФК и массаж в течение 1,5–2 мес., которые способствуют ускоренному восстановлению тонуса мышц и предупреждают нарушение осанки и развитие плоскостопия.Бальнеотерапия
Хвойные ванны назначают легковозбудимым детям (рассчитывают 1 ч.л. жидкого экстракта на 10 л воды, температура 45°С) ежедневно. Курс состоит из 10–15 процедур длительностью 8–10 мин. Солёные ванны рекомендуют вялым, малоподвижным детям, имеющим мышечную гипотонию (рассчитывают 2 ст. л. морской или поваренной соли на 10 л воды; курс состоит из 8–10 процедур по 3–5 мин). После ванны ребёнка омывают тёплой пресной водой. Курсы бальнеотерапии проводят 2–3 раза в год. Н. И. Коровина и И. Н. Захарова предлагают назначать лекарственные препараты в определенной последовательности (табл. 9).Таблица 9 – Схема лечения рахита
| Дни лечения | Препараты для лечения |
|---|---|
| Первая неделя | Коррекция ацидоза (цитраты), препараты кальция, калия |
| Вторая неделя | Проводимую терапию продолжить + витамин D3, антиоксиданты (витамин Е, С, β-каротин), витамины группы В (В1, В2, В6), глютаминовая кислота |
| Третья неделя | Проводимую терапию продолжить + водные процедуры, массаж |
| Четвертая неделя | Проводимую терапию продолжить + ЛФК, препараты карнитина (при мышечной гипотонии), препараты коэнзима Q10, янтарной и лимонной кислот |
Критерии эффективности лечения: 1. положительная динамика клинических симптомов (исчезновение краниотабеса, прорезывание зубов, нормализация мышечного тонуса или купирование гипотонии и слабости связочного аппарата); 2. лабораторные показатели: положительная проба Сулковича, нормализация биохимических показателей сыворотки крови.
Показания для госпитализации: 1. тяжёлые формы рахита, протекающие на неблагоприятном фоне (недоношенные дети, имеющие соматические заболевания в стадии декомпенсации), 2. необходимость дифференциальной диагностики с рахитоподобными заболеваниями; 3. неэффективност стандартной терапии.
Диспансеризация
Под диспансерным наблюдением в течение 3-х лет находятся дети, перенесшие тяжелый рахит. Перенёсшие рахит I степени, наблюдаются педиатром до 2 лет. Все дети подлежат ежеквартальному осмотру. Рентгенография костей проводится только по показаниям. Специфическая профилактика проводится в течение второго года жизни в осенний-зимний весенний период, а на третьем году жизни только в зимний сезон. По показаниям педиатр может назначить биохимическое исследование крови (определение содержания кальция, фосфора и щелочной фосфатазы), денситометрию или рентгенографию костей, консультировать ребёнка у ортопеда, хирурга. Рахит не является противопоказанием для проведения профилактических прививок. Назначается витамин D, и через 2–3 недели проводится вакцинация.Прогноз
При своевременных диагностике и лечении нетяжёлых форм рахита прогноз для жизни и здоровья благоприятный. При тяжёлом течении болезни и рецидивирующем процессе прогноз для здоровья относительно благоприятный, так как могут сохраняться грубые нарушения опорно-двигательного аппарата, требующие наблюдения и лечения у ортопеда, хирурга.Гипервитаминоз D
Хлебовец Н. И. – доцент, канд. мед. наукНа возможное токсическое действие высоких доз витамина D было указано давно. В 1928 Селье, применяя витамин D2, вызвал у крыс кальцификацию артерий, очаги некроза и кальцификацию в мышце сердца. В 1929 г.Е. Я. Герценбург в эксперименте на животных показал, что большие дозы облученного эргостерина (Вигантола) вызывают образование очагов некроза и кальцификации в сердечной мышце, сосудах, желудке, почках и других органах. Позднее появились сообщения о гипервитаминозе у детей при назначении с целью профилактики и лечения рахита относительно высоких доз витамина D. Основной причиной гипервитаминоза D является избыточное по отношению к индивидуальной чувствительности ребенка его введение. Предрасполагающим фактором к гипервитаминозу Д могут быть повышенный эндогенный синтез витамина D и повышенная чувствительность к витамину D органов и тканей, обусловленная генетическими и внешнесредовыми факторами. гипервитаминоз D чаще наблюдается у детей, родившихся с малой массой тела, недоношенных, страдающих гипотрофией, находящихся на искусственном и смешанном вскармливании. Синдром гипервитаминоза D может возникнуть и при приеме малых доз витамина D в случае повышенной всасываемости кальция в кишечнике. Избыточное поступление витамина D и его активных метаболитов в кровь ведет к резкому усилению всасывания кальция в кишечнике и вызывает резорбцию кости. В результате поступления большого количества кальция из кишечника и очагов деминерализации ранее обызвествленной кости развиваются гиперкальциемия и гиперкальциурия, цитратемия и метаболический ацидоз. Одной из причин метаболического ацидоза является нарушение реабсорбции бикарбонатов в проксимальных почечных канальцах. Гиперкальциемия и непосредственное токсическое воздействие витамина D на органы и ткани ведут к образованию очагов перерождения и отложению солей кальция. Такие очаги и кальцификация обнаруживаются в почках (особенно в канальцевой системе), мышце сердца, аорте, коронарных сосудах, стенках артерий бронхов, в легочных артериях и тканях легких, в слизистой оболочке желудка, в печени и надпочечниках, мышцах и коже, оболочках мозга, роговице глаза. Гиперкальциурия способствует образованию почечных камней, которые состоят из оксалатов или фосфатов. Характерно двустороннее распространение, быстрое нарастание конкрементов и рецидивирование после удаления камней. Имеются данные, указывающие на связь анатомических изменений сердца и сосудов с гипервитаминозом D. При этом у детей развивался надклапанный стеноз периферических ветвей легочной и почечной артерий, отмечались утолщение коронарных артерий, фиброзное утолщение и кальцификация аортальных и митральных клапанов (Д. Д. Лебедев, 1972). Клиника гипервитаминоза D. Обычно заболевание начинается с признаков общей интоксикации и изменений со стороны центральной нервной системы. Отмечаются вялость и апатия ребенка, черёдующиеся с беспокойством, расстройство сна, потеря аппетита, часто повторяющаяся рвота. Наряду с этим, появляются упорные запоры, уплощение весовой кривой, а затем снижение массы тела, у некоторых детей субфебриллитет. Кожа теряет эластичность, становится сухой, с серовато-желтым оттенком. Со стороны сердечно-сосудистой системы: приглушенность сердечных тонов, систолический шум и изменения на ЭКГ в виде расширения комплекса QRS, интервала PQ до О,14–0,18 с, сглаженность зубца Т во всех отведениях и двухфазность в отведении V4. У таких детей часто обнаруживаются повышенное артериальное давление, аритмии сердца, блокады, экстрасистолы. При гипервитаминозе D, как правило, выражен почечный синдром в виде дизурических явлений – полиурии или олигурии, вплоть до анурии, часто полидипсия. Может развиться пиелонефрит. Иногда рентгенографически можно обнаружить нефролитиаз. Со стороны костей рентгенологически отмечаются интенсивное отложение извести в эпифизарных зонах трубчатых костей и повышенная порозность диафизов. Кости черепа уплотнены, происходит раннее закрытие большого родничка. гипервитаминоз D может протекать в виде острой и хронической интоксикации. Причем содержание кальция в сыворотке крови при хронической интоксикации повышается незначительно или остается в пределах нормы. Для практической работы рекомендуется классификация гипервитаминоза D у детей (табл. 10).
Таблица 10 – Клиническая классификация гипервитаминоза D у детей (по Н. А. Барлыбаевой, В. И. Струкову, 1979)
| Степень тяжести и клинические проявления | Период | Течение |
|---|---|---|
| I – легкая: без токсикоза; снижение аппетита, раздражительность, нарушение сна, задержка нарастания массы, увеличение экскреции кальция с мочой, проба Сулковича +++ | Начальный | Острое – до 6 мес. |
| II – средняя: умеренный токсикоз; снижение аппетита, рвота, задержка или падение массы, проявление гиперкальциемии, гипо фосфатемии, гипомагниемии, гиперцитремии, проба Сулковича резко положительная (+++ или ++++) | Разгар | Хроническое – свыше 6 мес. |
| Реконвалесценция | ||
| III – тяжелая: выраженный токсикоз; упорная рвота, значительная потеря массы, присоединение осложнений (пневмония,пиелонефрит, миокардит, панкреатит и другие), резкие сдвиги биохимических показателей | Остаточные явления: кальциноз разных органов и сосудов, их склероз с развитием коарктации аорты, стеноз легочной артерии, уролитиаз, ХПН и другие |
Диагноз
Самым характерным лабораторным тестом для диагностики гипервитаминоза D является определение уровня кальция в крови и моче. В типичных случаях острого гипервитаминоза D отмечается выраженная гиперкальциемия (уровень кальция в крови выше 2,89 ммоль/л) и кальциурия (реакция Сулковича +++ или ++++). Однако в начальных стадиях острого и хронического гипервитаминоза D, уровень кальция в крови может быть нормальным при резко положительной реакции Сулковича, при этом отмечаются гипофосфатемия и гиперфосфатурия. Помимо указанных изменений в биохимическом составе крови наблюдают также уменьшение активности щелочной фосфатазы и холинэстеразы, гиперхолестеринемию, ацидоз, гипопротеинемию, диспротеинемию с увеличением количества α2-глобулинов и уменьшение уровня альбуминов и γ-глобулинов, гипомагниемию, гипокалиемию, гиперцитратемию. При анализе периферической крови у больных с хроническим гипервитаминозом D обнаруживают анемию, лейкоцитоз с нейтрофилезом и сдвигом влево, увеличенную СОЭ. При анализе мочи выявляют протеинурию, лейкоцитурию, микрогематурию, цилиндрурию. На рентгенограммах отмечаются остеопороз, периостит.Дифференциальный диагноз
гипервитаминоз D отличают от синдромов идиопатической гиперкальциемии, хотя иногда он и может их вызывать: синдром Вильямса (лицо эльфа – нижняя челюсть маленькая, а верхняя выступает, нос вздернут, верхняя губа имеет форму лука Купидона; кариозные зубы, кормление затруднено; отставание умственного развития и логоррея; пороки сердечно-сосудистой системы – стенозы аорты или легочной артерии, гипоплазия аорты, дефекты перегородок; гиперкальциемия; нефрокальциноз; склероз костей); идиопатическая доброкачественная гиперкальциемия (чаще лишь гиперкальциемия без признаков гиперкальцийгистии); семейная гипокалъциурическая гиперкальциемия, наследующаяся по аутосомно-доминантному типу и обусловленная гиперпаратиреозом. Конечно, у таких детей исключают и другие формы гиперпаратиреоза (гипофосфатемия и гиперфосфатурия!).Лечение
При подозрении на интоксикацию, вызванную препаратами витамина D, необходимо немедленно отменить их и прекратить введение солей кальция. Исключить из рациона продукты, богатые кальцием – молочные смеси, творог, и заменить их сцеженным грудным молоком. Каши готовить на овощном отваре. Рекомендуются растительные продукты питания и пища, богатая неочищенными злаками, способствующие связыванию витамина D в кишечнике и способствующие его удалению. Обильное питьё. Лечение зависит от тяжести состояния ребенка. При поступлении больного в клинику в тяжелом состоянии назначают интенсивную дезинтоксикационную терапию в режиме форсированного диуреза: внутривенные вливания альбумина, 5% раствора глюкозы с раствором Рингера, кокарбоксилазы, витамина С. Внутрь преднизолон (по 2 мг/ кг в сутки с постепенным снижением дозы, курс рассчитан на 10–14 дней). Глюкокортикоиды при гипервитаминозе D способствуют уменьшению абсорбции кальция в кишечнике и мобилизации кальция из кости, ускоряют выведение кальция из организма. Назначают антагонисты витамина D – витамин А (5000-10 .000 ME в сутки), витамин Е (1–2 мг/кг/сут в 2–3 приёма). Миокальцик (синтетический тиреокальцитонин по 5–10 ЕД/кг внутривенно капельно 1 раз в сутки 3–4 дня при выраженной гиперкальциемии) способствует выведению кальция из организма. Для увеличения выведения кальция можно использовать трилон Б (динатриевая соль этилендиаминтетрауксусной кислоты) по 50 мг/кг массы тела в сутки в 2–3 приема. При очень выраженной гиперкальциемии трилон Б можно вводить внутривенно капельно. Показано назначение фенобарбитала (1–1,5 мг/кг в 2–3 приёма), фуросемида (1 мг/кг 3 раза в сутки), верапамила (0,5 мг/кг 2–3 раза в день), 3% раствор хлорида аммония (по 1 чайной ложке 3 раза в сутки), сернокислой магнезии (15% раствор по 5–10 мл 3 раза в день). Для связывания витамина D и кальция в кишечнике назначают внутрь холестирамин (0,5 г/кг 3 раза в день), альмагель (1/2 ч. ложки 3 раза в день), ксидифон (2% р-р 3/мг/кг/сут. в 2 приёма за 30 мин. до еды.).Прогноз
Прогноз в отношении полного выздоровления необходимо делать с осторожностью, так как после выхода из состояния интоксикации у ребенка могут отмечаться отставание в психическом развитии, хронический пиелонефрит, уролитиаз, нефрокальциноз, кардиосклероз, стеноз аорты и легочной артерии, артериальная гипертония, дефекты развития зубов.Спазмофилия
Хлебовец Н. И. - доцент, канд. мед. наукСпазмофилия (греч. spasmos – спазм, судорога и philia – предрасположение, склонность; син.: детская тетания, тетания рахитическая) – заболевание детей преимущественно раннего возраста, характеризующееся склонностью к тоническим и тонико-клоническим судорогам, другим проявлениям повышенной нервно-мышечной возбудимости вследствие понижения уровня ионизированного кальция в экстрацеллюлярной жидкости, как правило, на фоне алкалоза.
Патогенез
Связь спазмофилии с рахитом подмечена давно, но доказана лишь в 70-х годах, когда был обнаружен низкий уровень 25- гидрохолекальциферола (25-ОН-Д3) в крови у всех обследованных детей со спазмофилией. Весной на фоне образования небольших количеств витамина D под влиянием солнечных лучей отложение кальция в кости повышается, тогда как всасывание его в кишечнике невелико. Алкалозы, вызванные спонтанной или ятрогенной гипервентиляцией, длительной рвотой, передозировкой щелочей при корригировании ацидоза, могут быть провоцирующим фактором развития приступа спазмофилии.Клиническая картина
Следует выделять скрытую (латентную) и явную спазмофилии, различающиеся степенью выраженности одного и того же патологического процесса. Заболевание чаще всего наблюдается весной у детей в возрасте от 6 до 18 мес. При скрытой форме дети внешне практически здоровы, нередко нормально упитанные, психомоторное развитие в пределах нормы; почти всегда у них имеются симптомы рахита, чаще всего в периоде выздоровления. Наиболее частыми симптомами являются лицевой феномен Хвостека (при поколачивании перед ухом в области распространения ветвей лицевого нерва, появляются молниеносные сокращения лицевой мускулатуры в области рта, носа, нижнего, а иногда и верхнего века); симптом Эрба (повышенная гальваническая возбудимость нервов – сокращение мышц при размыкании катода КРС при силе тока ниже 5 Ма); феномен Труссо (при сдавлении плеча эластическим жгутом возникает судорожное сведение пальцев руки в виде руки акушера); симптом Маслова (при легком уколе кожи у ребенка со спазмофилией отмечается остановка дыхания на высоте вдоха; у здорового ребенка такое раздражение вызывает учащение и углубление дыхательных движений; этот феномен отчетливо выявляется на пневмограмме); Peroneus-феномен (быстрое отведение стопы при ударе ниже головки малой берцовой кости в области n. fibularis superficialis – феномен Люста). При явной спазмофилии у ребенка чаще всего при плаче или испуге возникает ларингоспазм – спазм голосовой щели, проявляющийся звучным или хриплым вдохом при плаче и крике и остановкой дыхания на несколько секунд: в этот момент ребенок сначала бледнеет, потом у него появляются цианоз, потеря сознания, иногда присоединяются клонические судороги. Приступ заканчивается глубоким звучным вдохом, после которого ребенок почти всегда плачет, но уже через несколько минут ребенок почти приходит в нормальное состояние и часто засыпает. При наиболее тяжелых случаях возможна смерть в результате внезапной остановки сердца (тетания сердца), при этом зачастую появляется отек тыла кистей. Реже наблюдается остановка дыхания не на вдохе, а на выдохе (бронхотетания). Карпопедальный спазм – спазм дистальных мышц кисти и стопы, принимающих характерное положение: кисть имеет положение «руки акушера», стопа – положение pes equinus, пальцы, особенно большие, в подошвенном сгибании. Такое состояние кистей и стоп может быть кратковременным, но может сохраняться долго – в течение нескольких часов и даже дней; при спазме m. orbicularis oris губы принимают положение «рыбьего рта». В наиболее тяжелых случаях наблюдаются приступы эклампсии – клонические судороги, протекающие с потерей сознания. Они возникают вслед за кратковременными тоническими судорогами. Эклампсические судороги могут затягиваться или прерываться на недолгое время, полностью прекращаясь при этом. Иногда клонические судороги присоединяются к приступу ларингоспазма. У детей, склонных к спазмофилии, обычно отмечается повышенная нервная возбудимость (гиперрефлексия, парестезия и др.).Диагноз и дифференциальная диагностика
Диагностика, как правило, не представляет существенных затруднений. Наличие у ребенка в возрасте 6–18 мес. клинических, биохимических и рентгенографических данных, свидетельствующих о рахите, и симптомов повышенной нервно-мышечной возбудимости делает ее легкой. Типичный приступ ларингоспазма почти всегда позволяет считать его бесспорным. Данные ЭКГ указывают на гипокальциемию (увеличение комплекса QT более 0,2 с). У всех больных имеется снижение концентрации ионизированного кальция в сыворотке крови (ниже 0,9 ммоль/л при норме 1,1–1,4 ммоль/л) в сочетании с алкалозом (респираторный, реже метаболический). Сниженная концентрация общего кальция в сыворотке крови (менее 1,75 ммоль/л при норме 2,5–2,7 ммоль/л) встречается реже, чем низкий уровень ионизированного кальция. Спазмофилию дифференцируют от заболеваний, которые могут вызвать тетанию, приступ судорог. При гипопаратиреоидизме, который практически не встречается у грудных детей, характерны выраженная гипокальциемия и гиперфосфатемия. При почечной остеодистрофии снижение содержания кальция сыворотки крови происходит на фоне ацидоза, гиперфосфатемии, азотемии и других проявлений хронической почечной недостаточности. Переливание в стационаре большого количества крови, стабилизированной цитратом, может привести к связыванию кальция в крови, что на фоне гиперкалиемии и объясняет приступ судорог. Эклампсическую форму надо отличать от эпилепсии, приступы которой могут наблюдаться у детей любого возраста. Данные анамнеза, клиническая картина и возраст ребенка и ЭЭГ облегчают диагностику.Профилактика
В основном та же, что и при рахите. Необходимо стремиться максимально сохранить грудное вскармливание. В весеннее время при появлении симптомов латентной спазмофилии необходимо назначать препараты кальция.Лечение
При ларингоспазме («родимчике») создают доминантный очаг возбуждения в мозге путем раздражения слизистой оболочки носа (дуют в нос, щекочут, подносят нашатырный спирт), кожи (укол, похлопывание и обливание лица холодной водой), вестибулярного анализатора («встряхивание» ребенка), изменения положения тела. При судорогах внутримышечно или в/в вводят седуксен (диазепам) 0,1 мл 0,5 % р-ра/кг массы тела или магния сульфат 0,2 мл/кг 25 % раствора, ГОМК (оксибутират натрия) 0,5 мл/кг (80–100 мг/кг) 20 % раствора и обязательно одновременно внутривенно медленно кальция хлорид 0,2 мл/кг 10% раствора или кальция глюконат 0,2 мл/кг 10% раствора. Препараты кальция предварительно разводят в 2 раза 10% раствором глюкозы и вводят внутривенно медленно, т.к. быстрое введение препаратов кальция может вызвать брадикардию и даже остановку сердца. Ребенка госпитализируют в стационар после исчезновения судорог. Ребенка, вскармливаемого искусственно, желательно перевести на кормление сцеженным молоком от донора или матери. При невозможности этого надо максимально ограничить содержание коровьего молока в рационе (из-за большого количества фосфатов) и увеличить количество овощного прикорма. В постприступном периоде внутрь назначают препараты кальция. 5–10% р-р кальция хлорид или глюконата кальция из расчёта 0,1–0,15 г/кг (1 мл/кг) в сутки; лучше всасывается карбонат кальция в сочетании с цитратной смесью (лимонная к-та 2,1 г, лимоннокислый натрий 3,5 г., дистиллированная вода до 100 мл) по 5 мл 3 раза в сутки. Можно назначать кальций – Д3 Никомед (кальция карбонат 1250 мг – эквивалент 500 мг), витамин D3200МЕ) по 1 таблетке в день. Спустя 3–4 дня после приступа больным явной спазмофилией следует назначать витамин D2 по 4000-8.000 ME 2 раза в день. Методом выбора может быть назначение внутрь 0,1% р-ра дигидротахистерола по 0,05–0,1 мг/сутки (1–2 капли 2 раза в день). Положительно влияя на гипокальциемию, препарат не обладает витамин D активностью. Для создания ацидоза назначают 10% раствор аммония хлорида (по 1 чайной ложке 3 раза в день). Кальциевую терапию и ограничение коровьего молока необходимо продолжать до полного исчезновения симптомов скрытой спазмофилии. Надо максимально ограничивать или выполнять особо осторожно все неприятные для ребенка процедуры (осмотр зева, уколы и т. д.), которые могут вызвать тяжелый приступ ларингоспазма.Прогноз
Благоприятный. Очень редко тяжелый приступ ларингоспазма, если не оказана неотложная помощь, заканчивается летально. Сильно затянувшееся эклампсическое состояние может отрицательно отразиться на ЦНС – в дальнейшем может быть задержка психического развития.Хронические расстройства питания у детей раннего возраста
Волкова М. П. – доцент, канд. мед. наукСостояние нормального питания – нормотрофия, эйтрофия (А. М. Тур) – характеризуется физиологическими росто-весовыми показателями, чистой бархатистой кожей, правильно развитым скелетом, умеренным аппетитом, нормальными по частоте и качеству физиологическими отправлениями, розовыми слизистыми, отсутствием патологических нарушений со стороны внутренних органов, хорошей сопротивляемостью инфекции, правильным нервно-психическим развитием, позитивным эмоциональным настроем. Расстройства питания – патологические состояния, развивающиеся в результате недостаточного или избыточного поступления и/или усвоения питательных веществ. Расстройства питания характеризуются нарушением физического развития, метаболизма, иммунитета, морфофункционального состояния внутренних органов и систем организма. В МКБ 10 дефицит питания обозначается термином белково- энергетическая недостаточность (БЭН).
Согласно МКБ -10, в группу расстройств питания включены следующие рубрики: • Е40–46 – белково-энергетическая недостаточность. (гипотрофия: пренатальная, постнатальная). • Е50–64 – другие недостаточности в питании (недостаточность витаминов и микроэлементов). • Е65–68 – ожирение и другие виды избыточности питания.
Белково-энергетическая недостаточность
Синонимы: 1. дистрофия типа гипотрофии; 2. гипотрофия; 3. синдром недостаточности питания; 4. синдром нарушенного питания; 5. гипостатура; 6. мальнутриция.Синдром недостаточности питания – универсальное понятие, отражающее процессы, происходящие в организме при дефиците любого из незаменимых питательных веществ (белков и других источников энергии, витаминов, макро- и микроэлементов). Недостаточность питания может быть первичной, обусловленной неадекватным потреблением питательных веществ, и вторичной, связанной с нарушением приёма, ассимиляции или метаболизма нутриентов вследствие заболевания или травмы. Более узкое понятие «белково- энергетическая недостаточность» отражает изменения в организме, связанные с дефицитом преимущественно белка и/или иного энергетического субстрата. Белково-энергетическая недостаточность (БЭН) – алиментарнозависимое состояние, вызванное преимущественным белковым и/или энергетическим голоданием достаточной длительности и/или интенсивности. БЭН проявляется комплексным нарушением гомеостаза в виде изменения основных метаболических процессов, водно- электролитного дисбаланса, изменения состава тела, нарушения нервной регуляции, эндокринного дисбаланса, угнетения иммунной системы, дисфункции ЖКТ и других органов и их систем. Воздействие БЭН на активно растущий и развивающийся детский организм особенно неблагоприятно. БЭН вызывает существенную задержку физического и нервно-психического развития ребёнка, вследствие чего возникают нарушения иммунологической реактивности и толерантности к пище.
В МКБ 10 БЭН включена в класс IV «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ». • Е40-Е 46. Недостаточность питания. (гипотрофия: пренатальная, постнатальная). • Е40. Квашиоркор. • Е41. Алиментарный маразм. • Е42. Маразматический квашиоркор. • Е43. Тяжёлая белково-энергетическая недостаточность неуточнённая. • Е44. Белково-энергетическая недостаточность неуточнённая умеренной и слабой степени. • Е45. Задержка развития, обусловленная белково- энергетической недостаточностью. • Е46. Белково-энергетическая недостаточность неуточнённая.
Точных сведений о распространённости БЭН в настоящее время нет, поскольку пациенты с лёгким и среднетяжёлым течением этого заболевания в большинстве случаев не регистрируются. Дистрофии – патологические состояния, при которых наблюдаются стойкие нарушения физического развития, изменения морфофункционального состояния внутренних органов и систем, нарушения обменных процессов, иммунитета, вследствие недостаточного или избыточного поступления и/или усвоения питательных веществ. Известно, что хронические расстройства питания у детей могут проявляться в виде различных форм в зависимости от характера нарушений трофики и возраста:
У детей первых двух лет жизни: 1. Дистрофия типа гипотрофия – отставание массы в сравнении с длиной тела. 2. Гипостатура – равномерное отставание массы и длины тела
Дистрофии типа паратрофии – избыток массы по отношению к длине тела.
У детей старшего возраста: 1. Дистрофия типа ожирения (тучность) детей. 2.Маразм алиментарный (истощение у детей дошкольного и школьного возраста).
Существующие классификации состояния питания человека, как правило, основаны на оценке величины отклонения фактической массы тела от её идеального (должного, нормального, расчётного) значения. Однако величина массы тела зависит от многих факторов: возраста, конституции, пола, предшествующего питания, условий жизни, характера труда, образа жизни и т. д. Согласно рекомендациям экспертов по питанию ФАО/ВОЗ, наиболее простым, общепринятым и высокоинформативным критерием для оценки состояния питания является индекс массы тела (ИМТ), или индекс Кетле, рассчитываемый как отношение массы тела (в килограммах) к росту (в метрах), возведённому в квадрат. На основе данного показателя построены многие классификации нарушенного питания (табл. 11).
Таблица 11 – Оценка статуса питания у детей старше 12 лет по индексу массы тела (Гурова М. М., Хмелевская И. Г., 2003)
| Вид нарушения питания | Степень | Индекс массы тела |
|---|---|---|
| Ожирение | III | >40 |
| II | 30–40 | |
| I | 27,5–29,9 | |
| Повышенное питание | 23,0–27,4 | |
| Норма | 19,5–22,9 | |
| Пониженное питание | 18,5–19,4 | |
| БЭН | I | 17–18,4 |
| II | 15–16,9 | |
| III | <15 | |
Таблица 12 – Классификация белково-энергетической недостаточности у детей (Дж. Ватерлоу, 1992)
| Степень (форма) | Острая БЭН | Хроническая БЭН |
|---|---|---|
| отношение массы тела к долженствующей массе тела по росту, % | отношение роста к долженствующему росту по возрасту, % | |
| 0 | >90 | >95 |
| I (лёгкая) | 81–90 | 90–95 |
| II (среднетяжёлая) | 70–80 | 85–89 |
| III (тяжёлая) | <70 | <85 |
Определение
БЭН (гипотрофия пренатальная, постнатальная) – недостаточное питание ребенка, которое характеризуется остановкой или замедлени-ем увеличения массы тела, прогрессирующим снижением подкожной основы, нарушениями пропорций тела, функций питания, обмена веществ, ослаблением специфических, неспецифических защитных сил и астенизации организма, склонностью к развитию других заболеваний, задержкой физического и нервно-психического развития. Одной из универсальных патофизиологических реакций организма, возникающих при самых разнообразных заболеваниях, а также при воздействии многочисленных повреждающих факторов, является БЭН. Хорошо известно, что БЭН отягощает течение заболеваний, ухудшает их прогноз, вызывает задержку физического и нервно- психического развития детей. Распространенность БЭН в различных странах в зависимости от экономического развития составляет 7–30% (в развивающихся странах 20–30%).Этиология
Причины, связанные с нарушением режима питания: 1. социальные – бедность, необычные представления о возрастной диете, недостаточная санитарная культура родителей (недостаточное пребывание на свежем воздухе, редкие купания, неправильное пеленание); психические заболевания родителей – умышленно жестокое обращение с ребёнком; 2. снижение калорийной ценности питания: анатомические нарушения ЖКТ (гастроэзофагеальный рефлюкс, пилороспазм, пилоростеноз), патология ЦНС (родовая травма, детский церебральный паралич, нервно-мышечные заболевания), врождённая патология сердца и лёгких, сопровождающаяся хронической сердечной или дыхательной недостаточностью (аномалии развития лёгких, врождённые пороки сердца); 3. нарушения всасывания пищи: ферментопатии (целиакия, лактазная, дисахаридазная недостаточность и др.), муковисцидоз, количественная недостаточность клеток слизистой кишечника при алкогольном синдроме плода; 4. эндокринные заболевания (гиперпаратиреоидизм, сахарный диабет, синдром врождённой гиперплазии надпочечников); 5. метаболические дефекты (нарушения обмена аминокислот, болезни накопления); 6. инфекционные заболевания (хронические воспалительные заболевания, СПИД); 7. нарушения режима питания (беспорядочное кормление – слишком частое кормление приводит к нарушению усвоения пищи). 8. Масса тела снижается при тяжёлой психосоциальной депривации, нарушениях обмена веществ, иммунодефицитных состояниях.Возникновению БЭН способствует ряд факторов, связанных с состоянием здоровья матери – нефропатии, сахарный диабет, пиелонефрит, гестозы первой и второй половины беременности, неадекватные режим и питание беременной, физические и психические перенапряжения, алкоголь, курение, употребление лекарственных препаратов, фетоплацентарная недостаточность, заболевания матки, приводящие к нарушению питания и кровообращения плода. Высокая активность обмена веществ, значительная потребность в нутриентах, относительно низкая активность ферментов составляют благоприятный преморбидный фон для возникновения хронических расстройств питания у детей раннего возраста. Чем моложе ребёнок, тем больше вероятность возникновения БЭН. У большинства детей (до 88%) БЭН развивается на фоне искусственного вскармливания. Молочное расстройство питания наблюдают у детей, которые до 10–12 месяцев питаются только молоком или молочными смесями, без углеводного прикорма. Это приводит к избытку белков, частично жи-ров, и недостатку углеводов, а в дальнейшем – к торможению размножения клеток, запорам. В настоящее время доказано, что любое тяжелое соматическое заболевание приводит к повышению секреции соматостатина, и вследствие этого происходит снижение массы тела.
Патогенез
Несмотря на многообразие этиологических факторов, вызывающих развитие БЭН у детей, в основе её патогенеза лежит хроническая стрессовая реакция – одна из универсальных неспецифических патофизиологических реакций организма, возникающая при многих заболеваниях, а также при длительном действии разнообразных повреждающих факторов. Все нервные, эндокринные и иммунные механизмы регуляции организма человека современные исследователи объединяют в единую систему, обеспечивающую постоянство гомеостаза. Воздействие стрессовых факторов вызывает сложные изменения и комплексную реакцию всех звеньев нейроэндокринной и иммунной системы (рис. 1), приводящую к кардинальной перестройке метаболических процессов и изменению реактивности организма. У ребёнка резко возрастает интенсивность основного обмена и потребности в энергии и пластическом материале. Рисунок 1 – Развитие постагрессивной реакции (Попова Т. С., 2002, с модификацией)
Рисунок 1 – Развитие постагрессивной реакции (Попова Т. С., 2002, с модификацией)
Гормональный ответ при БЭН носит комбинированный характер, однако преобладает катаболическая направленность процессов. Повышение уровня катехоламинов, глюкагона и кортизола (мощных катаболических гормонов) приводит к усилению липолиза и деструкции белка с мобилизацией аминокислот (в первую очередь, из скелетной мускулатуры), а также к активации печёночного глюконеогенеза. Кроме того, увеличивается активность тиреоидных гормонов, отмечается повышение уровня антидиуретического гормона и развитие гиперальдостеронизма, что существенно изменяет электролитный баланс в организме ребёнка с БЭН. Помимо катаболических, усиливается продукция и анаболических гормонов, в частности, СТГ, однако его концентрация повышается на фоне низкого уровня соматомединов и инсулиноподобного фактора роста, что полностью нивелирует его активность. Уровень другого анаболического гормона – инсулина – при БЭН обычно снижен, кроме того, нарушается его активность на рецепторном и пострецепторном уровне.
Возможные причины инсулинорезистентности при БЭН: 1. существенное повышение активности контринсулярных гормонов; 2. высокий сывороточный уровень неэстерифицированных жирных кислот на фоне активированного липолиза; 3. электролитный дисбаланс в виде снижения уровня хрома, калия и цинка.
Водно-электролитный дисбаланс
Подобные нарушения нейро-эндокринной регуляции у детей с БЭН приводят к выраженным изменениям внутренней среды организма и состава тела. Резко повышается уровень общей гидратации: содержание воды в организме увеличивается на 20–25% и достигает 89% общей массы тела, в то время, как в норме у детей этот показатель не превышает 60–67%. Уровень гидратации повышается за счёт как внутриклеточной, так и (в большей степени) внеклеточной жидкости. Одновременно отмечается перераспределение жидкости в организме: в основном жидкость сосредотачивается в интерстициальном пространстве, а ОЦК резко снижается (до 50% нормального уровня), что, вероятно, связано с развитием гипоальбуминемии и снижением осмотического давления плазмы крови у детей с БЭН. Снижение ОЦК вызывает уменьшение почечного плазмотока и фильтрации, что стимулирует дальнейшее повышение продукции антидиуретического гормона и альдостерона и задержку натрия и воды в организме, замыкая порочный круг. У детей с БЭН отмечается резкий избыток натрия в организме даже при отсутствии отёков, причём натрий аккумулируется преимущественно в межклеточном простран-стве. Содержание общего натрия в организме при БЭН повышается почти в 8 раз, в то время как его сывороточный уровень может оставаться в пределах нормы или быть слегка повышенным. Уровень общего калия в организме снижается до 25–30 ммоль/кг, у здорового ребёнка этот показатель составляет 45–50 ммоль/кг. Снижение содержания общего калия непосредственно связано с угнетением белко-вого синтеза и ретенцией натрия в организме. При БЭН снижается уровень и других минералов: магния (на 20–30%), фосфора, железа, цинка, меди. Отмечается дефицит большинства водо- и жирорастворимых витаминов.Изменения белкового обмена
Наибольшим изменениям при БЭН подвержен белковый обмен. Содержание общего белка в организме ребёнка с БЭН снижается на 20–30%. Отмечается снижение как мышечного (на 50%), так и висцерального пула белка. Общий уровень альбумина в организме снижается на 50%, однако внесосудистый пул альбумина активно мобилизуется и возвращается в циркуляцию. В плазме крови падает концентрация большинства транспортных белков: трансферрина, церулоплазмина, ретинол-связывающего белка. Снижается уровень фибриногена и большинства факторов свёртывания крови (II, VII, X, V). Изменяется аминокислотный состав белка: уровень эссенциальных аминокислот снижается на 50%, уменьшается доля аминокислот с разветвлённой боковой цепью, содержание валина снижается в 8 раз. Вследствие подавления катаболизма лизина и гистидина их уровень остаётся практически неизменным. Содержание в организме аланина и других гликогенных аминокислот значительно увеличивается за счёт распада мышечных белков и повышения трансаминазной активности мышечной ткани. Изменение белкового обмена носит постепенный и адаптивный характер. Организм приспосабливается к существенно сниженному потоку белка извне, и у ребёнка с БЭН отмечается «консервация» собственного белкового обмена. Помимо угнетения синтеза, отмечается замедление распада альбумина в среднем на 50%. Период полужизни альбумина удваивается. При БЭН эффективность реутилизации аминокислот в организме возрастает до 90–95%, в норме этот показатель не превышает 75%. Повышается ферментативная активность печени при одновременном угнетении продукции и экскреции мочевины (до 65–37% нормального уровня). Для поддержания адекватного уровня сывороточного и печёночного пула белка активно используется мышечный белок. В мышечной ткани развивается угнетение синтетической активности, повышается экскреция с мочой креатинина, гидроксипролина, 3-метилгистидина.Изменения жирового обмена
Вследствие усиленного липолиза у детей с БЭН отмечается троекратное уменьшение объёма жировой ткани. Жиры активно используются для процессов глюконеогенеза, что приводит к снижению сывороточного уровня триглицеридов, холестерина и фосфолипидов. Липопротеиды очень низкой плотности в плазме крови практически отсутствуют, а концентрация липопротеидов низкой плотности значительно снижена. Вследствие дефицита апопротеинов, недостатка лизина, холина и карнитина в организме нарушается синтез липопротеидов. Отмечается выраженный дефицит эссенциальных жирных кислот. Сниженная липопротеинлипазная активность приводит к нарушению утилизации триглицеридов в тканях; перегрузка триглицеридами (их содержание повышается на 40%) при недостаточном количестве липопротеидов низкой плотности негативно сказывается на функции печени, что приводит к развитию баллонной и жировой дистрофии гепатоцитов.Изменения желудочно-кишечного тракта
Дистрофические изменения в слизистой оболочке тонкой кишки приводят к атрофии ворсинок и исчезновению щёточной каёмки. Нарушается секреторная функция пищеварительных желёз, снижается кислотность желудочного сока, развивается угнетение продукции и активности пищеварительных ферментов и билиарных секретов. Страдает барьерная функция слизистой оболочки кишки: нарушается межклеточное взаимодействие энтероцитов, угнетается продукция лизоцима и секреторного иммуноглобулина А. Вследствие дистрофии мышечных слоев кишечной стенки нарушается кишечная моторика, развивается общая гипотония и дилатация с периодическими волнами антиперистальтики. Подобные изменения ЖКТ приводят к развитию мальдигестии, мальабсорбции, восходящей бактериальной контаминации тонкой кишки и усугублению БЭН.Изменения сердечно-сосудистой системы
Со стороны сердечно-сосудистой системы у детей с БЭН наблюдается склонность к развитию централизации кровообращения, возникающая на фоне гиповолемии и проявляющаяся гипердинамической реакцией миокарда, лёгочной гипертензией, спастическим состоянием прекапиллярных артериол, нарушением микрогемоциркуляции с признаками «сладж синдрома» в микрососудах. Гемодинамические расстройства патогенетически связаны с хронической стрессовой реакцией. При БЭН I и II степени отмечают нарастающую симпатикотонию и усиливающуюся активность центрального контура регуляции, при III степени – «срыв адаптации», децентрализацию регуляции с переходом на автономные уровни. При тяжёлой форме БЭН отмечают отрицательный хронотропный эффект, склонность к гипотензии, брадикардии и высокий риск развития гиповолемического шока. Однако инфузионную терапию следует применять крайне осторожно, так как вследствие высокой гидратации тканей, изменения микроциркуляторного русла и развития натрий-калиевого дисбаланса велик риск быстрого развития сердечно-сосудистой недостаточности и синдрома внезапной смерти из-за асистолии.Изменения иммунной системы
При БЭН у детей развивается транзиторный вторичный иммунодефицит (метаболическая иммунодепрессия по В. М. Дильману). В качестве патогенетического звена нарушений иммунологической реактивности при БЭН выступают метаболические сдвиги, связанные с выраженным дефицитом пластического материала (белка), неустойчивостью углеводного обмена с пиками транзиторной гипергликемии и переключением обмена веществ преимущественно на липидный. Отмечают нарушения как врождённого, так и приобретённого иммунитета. Нарушения врождённой иммунной защиты при БЭН в наибольшей степени касаются микроцитарного фагоцитоза. Вследствие нарушенного созревания нейтрофилов и их мобилизации из костного мозга количество циркулирующих нейтрофилов при БЭН уменьшается незначительно, однако их функциональная активность существенно страдает: угнетается хемотаксическая и опсонизирующая активность нейтрофилов, нарушается их способность к лизису фагоцитированных бактерий и грибов. Функция макрофагов страдает незначительно. БЭН не приводит к существенным нарушениям системы комплемента, однако, при наслоении инфекции последняя быстро истощается. Отмечают снижение численности и литической активности NK клеток. Со стороны приобретённого иммунитета при БЭН наибольшему повреждению подвергается клеточное звено иммунной защиты. Отмечается угнетение как первичного, так, и вторичного клеточного иммунного ответа. Снижается абсолютное количество Т- клеток, особенно CD4, нарушается соотношение CD4/ CD8. Уровень иммуноглобулинов обычно не изменён, однако эти антитела обладают низкой аффинностью и специфичностью. Достаточно часто БЭН у детей раннего возраста развивается вследствие непереносимости углеводов или целиакии.Классификация БЭН (гипотрофий)
По времени возникновения гипотрофии: 1. пренатальные; 2. постнатальные.По этиологии: 1. алиментарные; 2. инфекционные; 3. связанные с дефектами режима, диеты; 4. связанные с пренатальными повреждающими факторами; 5. обусловленные наследственной патологией и врожденными аномалиями развития.
По степени тяжести: 1. БЭН (гипотрофия) I степени – дефицит массы тела 11–20%; 2. БЭН (гипотрофия) II степени – дефицит массы тела 21–30%; 3. БЭН (гипотрофия) III степени – дефицит массы тела › 30%.
По периодам: 1. начальный; 2. прогрессирования; 3. стабилизации; 4. реконвалесценции.
Некоторые особые варианты разновидности БЭН (гипотрофий) 1. квашиоркор; 2. гипотрофия у детей старшего возраста (БЭН); 3. недостаток микроэлементов (медь, селен).
Клинические проявления БЭН (гипотрофии) могут быть сгруппированы в ряд синдромов: 1. синдром трофических расстройств: истончение подкожно- жировой клетчатки, снижение тургора тканей, плоская кривая нарастания и дефицит массы тела относительно длины тела, признаки полигиповитаминоза и гипомикроэлементоза; 2. синдром пищеварительных нарушений: анорексия, диспептические расстройства, снижение толерантности к пище, признаки мальдигестии в копрограмме; 3. синдром дисфункции ЦНС: снижение эмоционального тонуса, преобладание отрицательных эмоций, периодическое беспокойство (при тяжелых гипотрофиях – апатия), отставание психомоторного развития; 4. синдром нарушений гемопоэза и снижение иммунобиологической реактивности: дефицитные анемии, вторичные иммунодефицитные состояния (особенно страдает клеточное звено иммунитета). Стёртое, атипичное течение патологических процессов.
Клиника
БЭН (гипотрофия) 1 степени
Диагностируется не всегда, так как общее состояние ребёнка страдает мало. Симптомы: умеренное двигательное беспокойство, проявление жадности к пище, урежение дефекаций, лёгкая бледность кожных покровов, истончение подкожно-жировой клетчатки в области туловища. В области пупка подкожно-жировой слой достигает 0,81,0 см. Масса тела снижается на 10–20% от должной, массо-ростовой коэффициент составляет 56–60 (в норме более 60). Индекс упитанности Чулицкой достигает 10–15 (в норме 20–25). Психомоторное развитие соответствует возрасту, иммунологическая реактивность и толерантность к пище, как правило, не изменены. В белковом спектре крови – гипоальбуминемия, А/Г коэффициент снижается до 0,8. У 40% детей с гипотрофией отмечают симптомы рахита 1 и 2 степени, у 39% – дефицитной анемии.БЭН (гипотрофия) 2 степени
Характеризуется выраженными изменениями со стороны всех органов и систем. У таких детей – плохой аппетит, периодические рвоты, нарушен сон. Отмечается отставание в психомоторном развитии: ребенок плохо держит голову, не сидит, не встаёт на ноги, не ходит. Нарушения терморегуляции проявляются существенными колебаниями температуры тела в течение дня. Резкое истончение подкожно-жировой клетчатки не только на животе, но и на туловище и конечностях. Кожная складка в области пупка 0,4–0,5 см, индекс Чулицкой уменьшается до 10–0, массо-ростовой коэффициент снижается ниже 56, ребёнок отстаёт в массе на 20–30%, в длине тела на 2–4 см. Кривая нарастания массы неправильного типа. Кожные покровы бледные, бледно-серые, отмечается сухость и шелушение кожи (признаки полигиповитаминоза). Снижается эластичность, тургор тканей и тонус мышц. Волосы тусклые, ломкие. Снижается толерантность к пище. Изменяется характер дефекаций – стул неустойчивый, чередование запоров и поносов. В кале могут обнаруживаться крахмал, нейтральный жир, слизь, мышечные волокна, лимфоциты. У большинства детей наблюдается дисбактериоз разной степени выраженности. Моча имеет запах аммиака. У большей части детей имеется соматическая патология (пневмония, отит, пиелонефрит), а анемия и/или рахит практически у каждого ребёнка. Резко снижается иммунологическая толерантность, и поэтому соматическая патология протекает малосимптомно и атипично.БЭН (гипотрофия) 3 степени (атрофия, маразм, атрепсия)
Обычно атрофия развивается у детей, которые родились с явлениями пренатальной гипотрофии, у недоношенных. Клиника – анорексия, ослабление жажды, общая вялость, снижение интереса к окружающему, отсутствие активных движений. Лицо выражает страдание, а в терминальный период – безразличие. Резко нарушена терморегуляция, ребёнок быстро охлаждается. Лицо – старческое, щеки запавшие, атрофируются даже комочки Биша. Складка кожи на уровне пупка до 0,2 см (практически исчезает), индекс упитанности Чулицкой – отрицателен. Отставание в массе тела свыше 30%, отставание в длине тела составляет более 4 см, задержка психомоторного развития. Дыхание поверхностное, иногда могут отмечаться апноэ. Тоны сердца ослабленные, глухие, может наблюдаться тенденция к брадикардии, артериальной гипотонии. Живот увеличен в объёме вследствие метеоризма, передняя брюшная стенка истончена, контурируются петли кишок, запоры чередуются с мыльно-известковыми испражнениями. Резко нарушена толерантность к пище, нарушены все виды обмена. У большинства больных отмечается рахит, анемия, дисбактериоз. Терминальный период характеризуется триадой: гипотермией (температура тела 32–33° С), брадикардией (60–49 уд/мин), гипогликемией. Больной угасает постепенно и умирает незаметно, как "сгорающая свеча" (Дж. Парро).Клинико-диагностические критерии БЭН (гипотрофии)
Критерии диагностики
Основные клинические критерии: 1. оценка физического статуса (соответствие возрастным стандартам массы, длины тела и др.); 2. оценка соматического и эмоционального состояния (живость, реакция на окружающее, заболеваемость и др.); 3. оценка кожных покровов (бледность, сухость, наличие высыпаний и др.); 4. оценка состояния слизистых оболочек (наличие афт, молочницы, и др.); 5. оценка тургора тканей (снижен).Оценка подкожно-жирового слоя (уменьшение или отсутствие): 1. при БЭН (гипотрофии) I степени – уменьшение на животе; 2. при БЭН (гипотрофии) II степени – уменьшение на животе, 3. туловище и конечностях; 4. при БЭН (гипотрофии) III степени – отсутствие на лице, животе, туловище и конечностях.
Необходим еженедельный и ежеквартальный контроль увеличения массы тела. Контроль и анализ фактического питания проводится один раз в 7–10 дней.
Лабораторные исследования 1. обязательные: • клинический анализ крови; • клинический анализ мочи; • анализ кала на копрограмму; • анализ кала на дисбактериоз (1 раз в 6 мес., по показаниям, обращают внимание на уменьшение содержания бифидолактобактерий, появление условно-патогенных бактерий в диагностическом количестве – ›104); 2. при необходимости: • иммунограмма (у детей, которые часто болеют); • биохимический анализ крови (уровень электролитов, общего белка, альбумина, амилазы); • генетическое исследование (соответственно назначению генетика); • другие лабораторные исследования по показаниям (лактозотолерантный тест, хлориды пота, уровень аглиадиновых антител и др.); 3. инструментальные исследования: • ультразвуковое исследование брюшной полости – для скрининг-диагностики; • фиброэзофагогастродуоденоскопия проводится с диагностической целью, особенно у детей со срыгиванием или рвотой.
Дифференциальная диагностика
При осмотре ребёнка с гипотрофией в первую очередь определяют заболевание, вызвавшее у него гипотрофию.В связи с этим необходимо дифференцировать следующие заболевания: 1. инфекционные; 2. хронические заболевания ЖКТ; 3. наследственные и врождённые энзимопатии; 4. эндокринные заболевания; 5. органические заболевания ЦНС и т. д.
Показания к консультации других специалистов
Детям с БЭН, особенно с её хронической формой, необходима консультация медицинского генетика и эндокринолога в целях исключения генетических синдромов, а также наследственных и эндокринных заболеваний, требующих специализированной терапии. При нарушениях акта жевания и глотания показана консультация невролога, а при нарушенном пищевом поведении, неврогенной анорексии – консультация медицинского психолога и детского психиатра. В обследовании ребёнка с БЭН необходимо участие гастроэнтеролога в целях исключения первичной гастроэнтерологической патологии, по эпидпоказаниям и признаках инфекционного или паразитарного заболевания необходима консультация врача-инфекциониста. При лечении детей с тяжёлыми формами БЭН, особенно при признаках полиорганной недостаточности, в целях коррекции проводимой инфузионной терапии и парентерального питания может потребоваться участие врачей отделения интенсивной терапии.Основные принципы выхаживания детей с недостаточностью питания: 1. Предупреждение/лечение гипогликемии. 2. Предупреждение/лечение гипотермии. 3. Предупреждение/лечение дегидратации. 4. Коррекция электролитного баланса. 5. Предупреждение/лечение инфекций. 6. Коррекция дефицита микронутриентов. 7. Осторожное увеличение питания. 8. Обеспечение прибавки массы тела и роста. 9. Сенсорная стимуляция и эмоциональная поддержка. 10. Дальнейшая реабилитация.
Необходимы следующие мероприятия 1. Устранение факторов, обусловливающих голодание. 2. Организация режима, ухода, массажа, ЛФК. 3 .Оптимальная диетотерапия. 4. Заместительная терапия (ферменты, витамины, микроэлементы). 5. Стимуляция сниженных защитных сил организма. 6 .Лечение сопутствующих заболеваний и осложнений.
Мероприятия проводят поэтапно, с учётом тяжести состояния больного ребёнка, начиная с коррекции и профилактики состояний, угрожающих жизни. Все дети требуют оптимального режима сна. При 2 ст. гипотрофии необходимо спать 2 раза, а при 3 ст. 3 раза в день. Помещение проветривают, два раза в сутки проводят влажную уборку. Температура воздуха должна поддерживаться в диапазоне 25–26° С. Организуют тщательный уход за кожей и видимыми слизистыми оболочками, ребёнка подмывают, кожу обрабатывают увлажняющим детским кремом. Первый шаг направлен на лечение и профилактику гипогликемии и связанных с ней возможных нарушений сознания у детей с БЭН. Если сознание не нарушено, но уровень глюкозы сыворотки крови ниже 3 ммоль/л, то ребёнку показано болюсное введение 50 мл 10% раствора глюкозы или сахарозы (1 ч.л. сахара на 3,5 ст. л. воды) через рот или назогастральный зонд. Затем таких детей кормят часто – каждые 30 мин. в течение 2 ч в объёме 25% объёма обычного разового кормления с последующим переводом на кормление каждые 2 ч без ночного перерыва. Если ребёнок находится без сознания, в летаргии, или у него гипогликемические судороги, то ему необходимо внутривенно ввести 10% раствор глюкозы из расчёта 5 мл/кг. Затем проводят коррекцию гликемии введением растворов глюкозы (50 мл 10% раствора) или сахарозы через назогастральный зонд и переводом на частые кормления каждые 30 мин. в течение 2 ч, а далее каждые 2 ч без ночного перерыва. Всем детям с нарушениями сывороточного уровня глюкозы показано проведение антибактериальной терапии препаратами широкого спектра действия. Второй шаг заключается в профилактике и лечении гипотермии у детей с БЭН. Если ректальная температура ребёнка ниже 35,5°С, то его необходимо срочно согреть: одеть в тёплую одежду и шапку, укутать тёплым одеялом, уложить в кроватку с подогревом или под источник лучистого тепла. Такого ребёнка необходимо срочно накормить, назначить антибиотик широкого спектра действия и проводить регулярный мониторинг уровня сывороточной гликемии. Третий шаг – лечение и профилактика дегидратации. Дети с БЭН имеют выраженные нарушения водно-электролитного обмена, ОЦК у них может быть низким даже на фоне отёков. Вследствие опасности быстрой декомпенсации состояния и развития острой сердечной недостаточности у детей с БЭН для регидратации не следует использовать внутривенный путь, за исключением случаев гиповолемического шока и состояний, требующих интенсивной терапии. Стандартные солевые растворы, использующиеся для регидратационной терапии при кишечных инфекциях и, в первую очередь, при холере, для детей с БЭН не применяют из-за слишком высокого содержания в них ионов натрия (90 ммоль/л Na+) и недостаточного количества ионов калия. При недостаточности питания следует использовать специальный раствор для регидратации детей с БЭН – ReSoMal (Rehydratation Solution for Malnutrition), 1 литр которого содержит 45 ммоль ионов натрия, 40 ммоль ионов калия и 3 ммоль ионов магния. Если у ребёнка с БЭН клинически выражены признаки дегидратации или водянистая диарея, то ему показано проведение регидратационной терапии через рот или назогастральный зонд раствором ReSoMal из расчёта 5 мл/кг каждые 30 мин. в течение 2 ч. В последующие 4–10 ч раствор вводят по 5–10 мл/кг в час, заменяя введение регидратационного раствора на кормление смесью или материнским молоком в 4, 6, 8 и 10 ч. Таких детей также необходимо кормить каждые 2 ч без ночного перерыва. Им следует проводить постоянный мониторинг состояния. Каждые 30 мин. в течение 2 ч, а далее каждый час в течение 12 ч следует оценивать частоту пульса и дыхания, частоту и объём мочеиспусканий, стула и рвоты. Четвёртый шаг направлен на коррекцию электролитного дисбаланса у детей с БЭН. Как было сказано выше, для детей с тяжёлой БЭН характерен избыток натрия в организме, даже если сывороточный уровень натрия снижен. Дефицит ионов калия и магния требует коррекции в течение первых 2 недель. Отёки при БЭН также связаны с электролитным дисбалансом. Для их коррекции не следует использовать диуретики, так как это может только усугубить имеющиеся нарушения и вызвать гиповолемический шок. Необходимо обеспечить регулярное поступление в организм ребёнка основных минералов в достаточном количестве. Рекомендуют использовать калий в дозе 3- 4 ммоль/кг в сутки, магний по 0,4–0,6 ммоль/кг в сутки. Пищу для детей с БЭН следует готовить без соли, для регидратации применяют только раствор ReSoMal. Для коррекции электролитных нарушений используют специальный электролитно-минеральный раствор, содержащий (в 2,5 л) 224 г калия хлорида, 81 г калия цитрата, 76 г магния хлорида, 8,2 г цинка ацетата, 1,4 г меди сульфата, 0,028 г натрия селената, 0,012 г калия йодида, из расчёта 20 мл этого раствора на 1 л питания. Пятый шаг заключается в своевременном лечении и предупреждении инфекционных осложнений у детей с БЭН и вторичным комбинированным иммунодефицитом. Шестой шаг применяют для коррекции дефицита микронутриентов, характерного для любой формы БЭН. При этом шаге необходим крайне взвешенный подход. Несмотря на достаточно высокую частоту анемии при БЭН, препараты железа в ранние сроки выхаживания не применяют. Коррекцию сидеропении проводят только после стабилизации состояния, при отсутствии признаков инфекционного процесса, после восстановления основных функций ЖКТ, аппетита и стойкой прибавки массы тела, то есть не ранее чем через 2 недели от начала терапии. Иначе данная терапия может значительно усилить тяжесть состояния и ухудшить прогноз при наслоении инфекции. Для коррекции дефицита микронутриентов необходимо обеспечить поступление железа в дозе 3 мг/кг в сутки, цинка 2 мг/кг в сутки, меди – 0,3 мг/кг в сутки, фолиевой кислоты (в первый день – 5 мг, а затем – 1 мг/сут) с последующим назначением поливитаминных препаратов с учётом индивидуальной переносимости.
Возможно назначение отдельных витаминных препаратов: 1. аскорбиновой кислоты в виде 5% раствора внутривенно или внутримышечно по 1–2 мл (50–100 мг) 5–7 раз в сутки в фазу адаптации при II-III степени гипотрофии или внутрь по 50–100 мг 1–2 раза в сутки в течение 3–4 нед. в фазу репарации; 2. витамина Е – внутрь по 5 мг/кг в сутки в 2 приёма во второй половине дня в течение 3–4 нед. в фазу адаптации и репарации; 3. кальция пантотената – внутрь по 0,05–0,1 г 2 раза в сутки в течение 3–4 нед. в фазу репарации и усиленного питания; 4. пиридоксина – внутрь по 10–20 мг 1 раз в сутки до 8 ч утра в течение 3–4 нед. в фазу адаптации и репарации; 5. ретинола – внутрь по 1000-5.000 ЕД в 2 приёма во второй половине дня в течение 3–4 нед. в фазу репарации и усиленного питания.
Седьмой и восьмой шаги включают проведение сбалансированной диетотерапии с учётом тяжести состояния, нарушенной функции ЖКТ и пищевой толерантности. Дети с тяжёлой БЭН зачастую требуют интенсивной терапии так как степень нарушения их метаболических процессов и функций пищеварительной системы настолько велика, что обычная диетотерапия не способна значимо улучшить их состояние. Именно поэтому при тяжёлых формах БЭН показано проведение комплексной нутритивной поддержки с применением как энтерального, так и парентерального питания. Питание парентеральное (ПП) (греч. para около + enteron кишка) – обеспечение организма питательными ингредиентами (нутриентами), минуя желудочно- кишечный тракт. При этом количество и качество вводимых нутриентов соответствует таковым при естественном питании. Парентеральное питание может быть полным, когда все питательные вещества вводят в сосудистое русло (больной даже не пьет воду), частичным (неполным), когда используют только основные питательные вещества (например, белки и углеводы), и вспомогательным, когда питание через рот недостаточно и требует дополнения. Цель проведения ПП – обеспечение белково-синтетических процессов, для которых требуются аминокислоты и энергия. Путь метаболизма аминокислот может быть двояким – аминокислоты могут потребляться для осуществления белково-синтетических процессов (что благоприятно) или, в условиях дефицита энергии, вступать в процесс глюкогенеза с образованием мочевины (что неблагоприятно). Конечно, в организме все указанные превращения аминокислот происходят одновременно, но преобладающий путь может быть различным. В условиях избыточного поступления белка и недостаточного энергии, 57% полученных аминокислот окисляется до мочевины. Для поддержания достаточной анаболической эффективности ПП на каждый грамм аминокислот следует вводить не менее 30 небелковых килокалорий. ПП должно обеспечивать прежде всего потребности организма в азоте и незаменимых аминокислотах (лейцине, изолейцине, фенилаланине, метионине и др.). Однако ПП может быть эффективным только при достаточном энергетическом обеспечении организма. Энергетические вещества, снабжая организм энергией, предупреждают расщепление для этих целей азотистых веществ (азотсберегающее действие) и являются источником энергии для пластических процессов. Кроме того, важной задачей ПП является коррекция водно- электролитного равновесия. Одним из источников энергии являются углеводы, которые откладываются в организме в виде гликогена и истощаются после 12–15-часового голодания. Стабильная нормогликемия необходима для эффективной функции миокарда, всех нервных клеток и особенно клеток головного мозга, которые в сутки потребляют до 100 г глюкозы. Последняя является исходным компонентом синтеза РНК и способствует интенсивному включению аминокислот в тканевые белки.
Препараты для парентерального питания
Источники аминокислот.
Современными препаратами этого класса являются растворы кристаллических аминокислот (РКА). Если в гидролизатах белка определенная доля азота представлена пептидами, то в кристаллических аминокислотных смесях весь азот находится в виде свободных аминокислот, что способствует их быстрому усвоению после внутривенного введения. Гидролизаты белка обладают многими недостатками (несбалансированность аминокислотного состава, наличие балластных веществ) и у детей раннего возраста уже практически не используются. Наиболее известными препаратами этого класса являются препараты Полиамин, Вамин (КаЫ Рhагтасiа), Аминостерил КЕ 10% (Рг^ешш), Мориамин -S-2 (Руссель Морисита). Состав РКА постоянно совершенствуется. Так, если первые препараты этого класса по аминокислотному спектру приближались к "идеальному белку" (белок куриного яйца), то теперь, кроме препаратов общего назначения, создаются так называемые препараты направленного действия, способствующие не только оптимальному усвоению аминокислот при определенных клинических состояниях (почечная и печеночная недостаточность, гиперкатаболические состояния), но и ликвидации присущих этим состояниям видов дисбаланса аминокислот. Одним из направлений в создании препаратов направленного действия является разработка препаратов для новорожденных и грудных детей, в основу которых положен аминокислотный состав женского молока. Специфика его состава заключается в высоком содержании незаменимых аминокислот (около 50%), цистеина и пролина, в то время как фенилаланин, тирозин и глицин представлены в незначительном количестве. В последнее время важным считается введение в состав РКА для детей таурина, биосинтез которого из метионина и цистеина у маленьких детей снижен. Наиболее известны следующие препараты для парентерального питания грудных детей: Аминовеноз, Ваминолакт, Аминопед. Аминокислотный состав последнего препарата основан на концентрациях аминокислот в пуповинной крови новорожденного. Есть мнение о том, что в состав РКА для детей не следует вводить глютаминовую кислоту, поскольку вызываемое ею увеличение содержания натрия и воды в глиальных клетках неблагоприятно при острой церебральной патологии. Из перечисленных РКА для грудных детей только Аминовеноз не содержит глютаминовой кислоты. Следует подчеркнуть, что при отсутствии возможности выбора ПП детям раннего возраста можно проводить, используя любой РКА, предназначенный для взрослых, усвоение аминокислот при этом хуже, но ситуация будет более благоприятной, чем в случае белкового голодания. Концентрация аминокислот в препаратах обычно составляет от 5 до 10 %, при полном парентеральном питании доза аминокислот (сухого вещества) составляет 2–2,5 г/кг.Источники энергии
К препаратам этой группы относятся глюкоза и жировые эмульсии. Энергетическая ценность 1 г глюкозы составляет 4 ккал, 1 г жира – примерно 10 ккал. Наиболее известными жировыми эмульсиями являются Интралипид (Рhагтасiа), Липофундин МСТ (В.Вгаш), Липовеноз (Fresenius). Доля энергии, поставляемой углеводами и жирами, может быть различной. На этом основано существование двух методов ПП – так называемого липидного метода (скандинавский метод, метод сбалансированного ПП) и глюкозный (метод гипералиментации по Dudr^). Разница между этими методами заключается в используемых энергетических субстратах – при применении липидного метода используются глюкоза и жировые эмульсии, а при использовании метода гипералиментации – только глюкоза. Понятно, что для обеспечения равноценной калорийности при системе гипералиментации приходится использовать значительно большие количества глюкозы, чем при скандинавском методе, и, поскольку общий объем вводимой жидкости ограничен, глюкоза вводится в виде высококонцентрированных растворов в центральные вены. Метод гипералиментации менее физиологичен, чем метод сбалансированного ПП – он не обеспечивает достаточного поступления энергетического субстрата в периоде постепенной адаптации организма к углеводной нагрузке. Толерантность же к глюкозе у тяжелобольных детей снижена из-за выброса контринсулярных гормонов. Поэтому в начальном периоде проведения ПП по методу гипералиментации гипергликемия и глюкозурия являются частыми, хотя и легкоустранимыми осложнениями. Длительное же поступление больших доз углеводов – 20–30 г сухого вещества на 1 кг массы тела – вызывает значительный выброс эндогенного инсулина, что обуславливает частоту гипогликемии и вызывает затруднения при отмене ПП по этой системе. Учитывая ряд нежелательных влияний глюкозы в высоких концентрациях (более 20%) на кислотно-основное состояние (ацидоз), миокард (угнетение его функции) и др., не рекомендуется применение растворов глюкозы в концентрации свыше 20–25%. Максимальная скорость утилизации глюкозы при внутривенном введении составляет 0,75 г/кг в 1 ч. Превышение отмеченной скорости введения препарата приводит к осмотическому диурезу. С целью обеспечения суточныхпотребностей в энергии наряду с глюкозой используют жировые эмульсии, которые одновременно снабжают организм незаменимыми жирными кислотами. В программе ПП рекомендуемая доля калорийности, получаемой благодаря жировым эмульсиям, составляет 3540%, глюкозе – 40–45% и аминокислотам – 5–15%. Кроме того, применение жировых эмульсий обеспечивает организм полиненасыщенными жирными кислотами, способствует защите стенки вен от раздражения гиперосмолярными растворами. Таким образом, применение сбалансированного ПП следует считать предпочтительным, однако при отсутствии жировых эмульсий вполне можно обеспечить ребенка необходимой энергией только за счет глюкозы. По классическим схемам ПП за счет глюкозы дети получают 60–70% небелкового энергообеспечения, за счет жира – 30–40%. При введении жиров в меньших пропорциях задержка белка в организме маленьких детей уменьшается.Дозировки препаратов для ПП
Для проведения полного ПП доза аминокислот должна составлять 2–2,5 г/кг, жира – 2–4 г/кг, глюкозы – 12–15 г/кг. При этом энергетическое обеспечение составит 80–110 ккал/кг. К указанным дозировкам надо приходить постепенно, увеличивая количество вводимых препаратов в соответствии с их переносимостью, соблюдая при этом необходимую пропорцию между пластическими и энергетическими субстратами (см. алгоритм составления программ ПП). Примерная суточная потребность в энергии составляет с 2-х недель до 1 года – 110–120 ккал/кг. Парентеральное питание осуществляют преимущественно внутривенным путем. Через центральные вены проводят в тех случаях, когда ПП предполагается проводить дольше 1 недели, и когда периферические вены слабо выражены. Особенно показано использование центрально-венозного пути у больных, нуждающихся, наряду с ПП, в других мерах интенсивной терапии. С целью исключения флебитов и тромбофлебитов концентрированные растворы глюкозы (› 5%) вливают только через центральные вены. Когда ПП длится не более 1 недели, выражены периферические вены и используются изотонические растворы, предпочтение отдается периферическому пути вливания препаратов. Важным фактором усвоения азотисто-калорийных источников ПП является одновременное применение (через две параллельные капельницы) аминокислотных смесей и жировых эмульсий (или растворов глюкозы). В противном случае аминокислоты также могут расходоваться в энергетических целях. Не следует смешивать жировые эмульсии с электролитными растворами и лекарственными средствами (в связи с опасностью склеивания жировых частиц). Учитывая случаи возникновения побочных реакций в результате переливания жировых эмульсий (озноб, лихорадка, боли за грудиной, в пояснице, тошнота, рвота и др.), процедуру следует проводить в дневное время, в присутствии врачебного персонала. В некоторых случаях при индивидуальной непереносимости препарата его инфузию начинают под прикрытием внутримышечного введения антигистаминного препарата (супрастина, димедрола). Электролитные, микроэлементные компоненты и аскорбиновую кислоту можно добавлять в 5; 10; 20% растворы глюкозы. Витамины группы В вводятся раздельно, внутримышечно. Парентеральное питание через центральные вены проводят после предварительной катетеризации одной из вен крупного калибра, чаще яремной. Все препараты должны вводиться с минимальной скоростью (в течение 22–24 ч), что обеспечивает максимальное усвоение вводимых веществ и значительно уменьшает возможность развития осложнений. Препараты белка можно смешивать с концентрированными растворами глюкозы, электролитов, витаминов, микроэлементов. Смешивание этих веществ в одном резервуаре с жировыми эмульсиями не допускается.Алгоритм составления программ ПП
Расчет общего объема жидкости, необходимой ребенку на сутки. Решение вопроса о применении препаратов для инфузионной терапии специального назначения (препараты крови, плазма, иммуноглобулин) и их объеме. Расчет количества концентрированных растворов электролитов, необходимых ребенку, исходя из физиологической суточной потребности и величины выявленного дефицита. При расчете потребности в натрии необходимо учесть его содержание в кровезаменителях и растворах, применяемых для струйных внутривенных инъекций.Определение объема раствора аминокислот.
Исходят из следующего приблизительного расчета (табл. 13):Таблица 13 – Объем раствора аминокислот
| Общий объем жидкости | Объем раствора аминокислот |
|---|---|
| 40–60 мл/кг | 0,6 г/кг |
| 65–80 мл/кг | 1,0 г/кг |
| 85–100 мл/кг | 1,5 г/кг |
| 105–120 мл/кг | 2,0 г/кг |
| 125–150 мл/кг | 2,0–2,5 г/кг |
Определение объема жировой эмульсии.
В начале применения ее доза составляет 0,5 г/кг, затем повышается до 2,0 г/кг.Определение объема раствора глюкозы.
Для этого из объема, полученного в п.1 вычесть объемы, полученные в пп. 2–5. В первые сутки ПП назначают 10% раствор глюкозы, на вторые – 15%, с третьих суток – 20% раствор (под контролем глюкозы крови). Проверка и, при необходимости, коррекция соотношений между пластическими и энергетическими субстратами. При недостаточном энергообеспечении в пересчете на 1 г аминокислот следует увеличить дозу глюкозы и/или жира, либо уменьшить дозу аминокислот. Распределить полученные объемы препаратов для инфузии, исходя из того, что жировая эмульсия не смешивается с другими препаратами и вводится либо постоянно на протяжении суток через тройник, либо в составе общей инфузионной программы в два-три приема со скоростью, не превышающей 5–7 мл/час. Растворы аминокислот смешивают с глюкозой и растворами электролитов. Скорость их введения рассчитывают таким образом, чтобы общее время инфузии составляло 24 часа в сутки. При проведении частичного ПП расчет осуществляется по вышеприведенному алгоритму, но с учетом объема питания, его энергетической ценности и содержания белка в молоке.Возможные осложнения ПП и их предупреждение
Неадекватный выбор дозы жидкости с последующей дегидратацией или перегрузкой жидкостью. Контроль: подсчет диуреза, взвешивание, определение объема циркулирующей крови. Необходимые мероприятия: коррекция дозы жидкости, по показаниям применение мочегонных. Гипо- или гипергликемия. Контроль: определение глюкозы крови и мочи. Необходимые мероприятия: коррекция концентрации и скорости вводимой глюкозы, при выраженной гипергликемии – инсулин. Нарастание концентрации мочевины. Необходимые мероприятия: исключить нарушение азотвыделительной функции почек, повысить дозу энергообеспечения, снизить дозу аминокислот. Нарушение усвоения жиров – хилезность плазмы, выявляющаяся позднее, чем через 1–2 часа после прекращения их инфузии. Контроль: визуальное определение прозрачности плазмы при определении гематокрита. Необходимые мероприятия: отмена жировой эмульсии, назначение гепарина в малых дозах (при отсутствии противопоказаний). Повышение активности аланиновой и аспарагиновой трансаминаз, иногда сопровождающееся клиникой холестаза. Необходимые мероприятия: отмена жировой эмульсии, желчегонная терапия. Инфекционные осложнения, связанные с длительным стоянием катетера в центральной вене. Необходимые мероприятия: строжайшее соблюдение правил асептики и антисептики. Хотя метод ПП к настоящему времени достаточно хорошо изучен, может длительно применяться и давать хорошие результаты, не следует забывать, что он не является физиологичным. Энтеральное питание следует вводить, когда ребенок сможет усваивать хотя бы минимальные количества молока. Раннее введение энтерального питания, преимущественно нативного материнского молока, даже если оно вводится по 1–3 мл в кормление, не внося существенного вклада в энергообеспечение, улучшает пассаж по ЖКТ, ускоряет процесс перевода на энтеральное питание, за счет стимуляции желчеотделения снижает частоту развития холестаза. Парентеральное питание начального периода следует проводить постепенно, с применением исключительно аминокислотных препаратов и концентрированных растворов глюкозы. Жировые эмульсии при БЭН добавляют в программы парентерального питания только спустя 5–7 дней от начала терапии из-за их недостаточного усвоения и высокого риска развития побочных эффектов и осложнений. Во избежание опасности развития тяжёлых метаболических осложнений, таких как синдром гипералиментации и синдром «возобновлённого питания» («refeeding syndrome»), при БЭН необходимо сбалансированное и минимальное парентеральное питание. Синдром «возобновлённого питания» – комплекс патофизиологических и метаболических нарушений, вызванных последовательным истощением, перенасыщением, сдвигом и нарушенным взаимодействием фосфорного, калиевого, магниевого, водно-натриевого и углеводного обмена, а также полигиповитаминозом. Последствия данного синдрома иногда бывают фатальными. При тяжёлых формах БЭН наиболее оправдано постоянное энтеральное зондовое питание: непрерывное медленное поступление питательных веществ в ЖКТ (желудок, двенадцатиперстную кишку, тощую кишку) с их оптимальной утилизацией, несмотря на патологический процесс. Скорость поступления питательной смеси в ЖКТ не должна превышать 3 мл/мин, калорийная нагрузка – не более 1 ккал/мл, а осмолярность – не более 350 мосмол/л. Необходимо использовать специализированные продукты. Наиболее оправдано применение смесей на основе глубокого гидролизата молочного белка, обеспечивающие максимальное усвоение питательных веществ в условиях значительного угнетения переваривающей и всасывающей способности пищеварительного канала. Другое требование, предъявляемое к смесям для детей с тяжёлыми формами БЭН, – отсутствие или низкое содержание лактозы, поскольку у этих детей отмечают выраженную дисахаридазную недостаточность. При проведении постоянного энтерального зондового питания следует соблюдать все правила асептики, а при необходимости – обеспечить стерильность питательной смеси, что возможно только при применении готовых жидких питательных смесей. Поскольку энерготраты на переваривание и усвоение питательных веществ гораздо ниже, чем при болюсном введении питательной смеси, такой вид питания максимально оправдан. Этот вид диетотерапии способствует улучшению полостного пищеварения и постепенному повышению всасывающей способности кишки. Постоянное энтеральное зондовое питание нормализует моторику верхних отделов ЖКТ. Белковый компонент (независимо, полуэлементная или полимерная диета) при таком питании модулирует секреторную и кислотообразующую функцию желудка, поддерживает адекватную экзокринную функцию поджелудочной железы и секрецию холицистокинина, обеспечивает нормальную моторику билиарной системы и предотвращает развитие таких осложнений, как билиарный сладж и холелитиаз. Белок, поступающий в тощую кишку, модулирует секрецию хемотрипсина и липазы. Длительность периода постоянного энтерального зондового питания варьирует от нескольких дней до нескольких недель в зависимости от выраженности нарушенной пищевой толерантности (анорексии и рвоты). Постепенно повышая калорийность пищи и изменяя её состав, осуществляют переход на болюсное введение питательной смеси при 5–7-разовом дневном кормлении с постоянным зондовым кормлением в ночное время. При достижении объёма дневных кормлений 50–70% постоянное зондовое кормление полностью отменяют.При средней и лёгкой степени тяжести БЭН проводят традиционную диетотерапию, основанную на принципе омоложения пищи и поэтапном изменении рациона с выделением: 1. этапа адаптационного, осторожного, минимального питания; 2. этапа репарационного (промежуточного) питания; 3. этапа оптимального или усиленного питания.
В период определения толерантности к пище осуществляют адаптацию ребёнка к её необходимому объёму и проводят коррекцию водно-минерального и белкового обмена. В репарационный период осуществляют коррекцию белкового, жирового и углеводного обмена, а в период усиленного питания повышают энергетическую нагрузку. При БЭН в начальные периоды лечения уменьшают объём и увеличивают кратность кормления. Необходимый суточный объём пищи у ребёнка с гипотрофией составляет 200 мл/кг, или 1/5 часть его фактической массы тела. Объём жидкости ограничивают до 130 мл/кг в сутки, а при тяжёлых отёках – до 100 мл/кг в сутки. При I степени БЭН адаптационный период обычно длится 2–3 дня. В первый день назначают 2/3 необходимого суточного объёма пищи. В период выяснения толерантности к пище её объём постепенно увеличивают. По достижении необходимого суточного объёма пищи назначают усиленное питание. При этом количество белков, жиров и углеводов рассчитывают на долженствующую массу тела (допустим расчёт количества жиров на среднюю массу тела между фактической и долженствующей). При II степени БЭН в первый день назначают 1/2- 2/3 необходимого суточного объёма пищи. Недостающий объём пищи восполняют за счёт приёма внутрь регидратационных растворов. Адаптационный период заканчивается при достижении необходимого суточного объёма пищи. На первой неделе переходного периода количество белков и углеводов рассчитывают на массу, соответствующую фактической массе тела пациента плюс 5% её, жиров – на фактическую массу. На второй неделе количество белков и углеводов рассчитывают на фактическую массу плюс 10% её, жиров – на фактическую массу. На третьей неделе кратность кормлений соответствует возрасту, количество белков и углеводов рассчитывают на фактическую массу плюс 15% её, жиров – на фактическую массу. На четвёртой неделе количество белков и углеводов рассчитывают приблизительно на долженствующую массу тела, жиров – на фактическую. В период усиленного питания содержание белков и углеводов постепенно увеличивают, их количество начинают рассчитывать на долженствующую массу, количество жиров – на среднюю массу между фактической и долженствующей. При этом энергетическая и белковая нагрузка на фактическую массу тела превышает нагрузку у здоровых детей. Это связано со значительным увеличением энергозатрат у детей в период реконвалесценции при БЭН. В дальнейшем диету ребёнка приближают к нормальным параметрам за счёт расширения ассортимента продуктов, увеличения суточного объёма принимаемой пищи и уменьшения числа кормлений. Меняют состав применяемых смесей, увеличивают калорийность и содержание основных питательных веществ. В период усиленного питания используют гиперкалорические питательные смеси. Коррекцию потребления белка проводят творогом, белковыми модулями; потребления жиров – жировыми модульными смесями, сливками, растительным или сливочным маслом; потребления углеводов – сахарным сиропом, кашами (по возрасту). Объём кормления следует увеличивать постепенно под строгим контролем состояния ребёнка (пульс и частота дыхания). Если в течение 2-х последующих 4-часовых кормлений частота дыхания увеличивается на 5 в мин., а частота пульса увеличивается на 25 и более в мин., то объём кормления снижают, а последующее увеличение объёма разового кормления замедляют (16 мл/кг на кормление 24 ч, затем 19 мл/кг на кормление – 24 ч, затем 22 мл/кг на кормление – 48 ч, затем повышая каждое последующее кормление на 10 мл). При хорошей переносимости на этапе усиленного питания обеспечивают высококалорийное питание (150 ккал/кг в сут.) с повышенным содержанием нутриентов, однако количество белков не превышает 5 г/кг в сут., жиров – 6,5 г/кг в сут., углеводов – 14–16 г/ кг в сут. Средняя длительность этапа усиленного питания составляет 1,5–2 мес. Основной показатель адекватности диетотерапии – прибавка массы тела. Хорошей считают прибавку, превышающую 10 г/кг в сут., средней 5–10 г/кг в сут., и низкой – менее 5 г/кг в сут.
Возможные причины плохой прибавки массы тела: 1. неадекватное питание (отсутствие ночных кормлений, неправильный расчёт питания или без учёта прибавки массы, ограничение частоты или объёма питания, несоблюдение правил приготовления питательных смесей, отсутствие коррекции при грудном или обычном питании, недостаток ухода за ребёнком); 2. дефицит специфических нутриентов, витаминов; 3. текущий инфекционный процесс; 4. психические проблемы (руминация, вызывание рвоты, отсутствие мотивации, заболевания психики).
Девятый шаг предусматривает сенсорную стимуляцию и эмоциональную поддержку. Дети с БЭН нуждаются в нежном, любящем уходе, ласковом общении родителей с ребёнком, проведении массажа, лечебной гимнастики, регулярных водных процедур и прогулок на свежем воздухе. С детьми необходимо играть в течение не менее 1530 мин. в сут. Наиболее оптимальная температура воздуха для детей с БЭН – 24–26°С при относительной влажности 60–70%.
Десятый шаг предусматривает длительную реабилитацию, включающую: 1. питание, достаточное по частоте и объёму, адекватное по калорийности и содержанию основных нутриентов; 2. хороший уход, сенсорную и эмоциональную поддержку; 3. регулярные медицинские осмотры; 4. адекватную иммунопрофилактику; 5. витаминную и минеральную коррекцию.
Фармакотерапия тесно связана с диетической коррекцией. Заместительную терапию назначают всем детям с БЭН. В состав этой терапии входят ферменты, наиболее оптимальны микросферические и микрокапсулированные формы панкреатина (Креон). Ферментные препараты назначают длительно из расчёта 1000 ЕД/кг в сутки липазы во время еды или в основные приёмы пищи, при необходимости (муковисцидоз) – из расчёта 6000-10.000 ЕД/кг/сут по липазе. Обязательное условие при лечении БЭН – назначение витаминно- микроэлементных препаратов (шаг 6). Витаминотерапия осуществляется со стимулирующей и заместительной целью – вит. В1, В6, А, PP, B15, B5, E и др. При тяжелых формах гипотрофии витамины назначаются парентерально. При дисбактериозе кишечника назначают биопрепараты – Линекс, Энтерожермина, Бифидумбактерин, Бификол, Бактисубтил в возрастных дозировках длительными курсами.
Стимулирующая иммунотерапия.
В период разгара гипотрофии следует отдавать предпочтение пассивной иммунотерапии – иммуноглобулинам. В период реконвалесценции назначают неспецифические иммуностимуляторы: Дибазол, Метилурацил, биостимуляторы типа Апилака, адаптогены. В фазу адаптации, а также в другие фазы при низкой толерантности к пище или при отсутствии прибавки массы тела оправдано назначение инсулина из расчёта 1 ЕД. на 5 г в сочетании с внутривенным введением концентрированных растворов глюкозы.В фазу восстановления метаболизма, при постоянной прибавке массы тела для её закрепления и некоторой стимуляции показано назначение других лекарственных средств с анаболическим эффектом: 1. инозина – внутрь до еды по 10 мг/кг в сут. в 2 приёма во второй половине дня в течение 3–5 нед.; 2. оротовой кислоты, калиевой соли – внутрь до еды по 10 мг/кг в сут. в 2 приёма во второй половине дня в течение 3–5 нед. в фазу усиленного питания при удовлетворительной толерантности к пище (или на фоне приёма ферментных препаратов), при плохой прибавке массы тела; 3. левокарнитина – 20% раствор внутрь за 30 мин. до еды по 5 капель (недоношенным детям), по 10 капель (детям до года), по 14 капель (детям от 1 года до 6 лет) 3 раза в день в течение 4 нед.; 4. ципрогептадина внутрь по 0,4 мг/кг 1 раз в сут. в 20–21 ч в течение 2 нед.
При выраженном дефиците массы тела и роста на фоне заместительной (базовой) терапии витаминами и ферментами (в случае отставания костного возраста от паспортного) назначают нандролон внутримышечно по 0,5 мг/кг 1 раз в мес. в течение 3–6 мес.
Прогноз
При первичных алиментарно-зависимых формах БЭН прогноз, как правило, благоприятный. Часто неблагоприятный прогноз отмечают у детей с вторичными формами БЭН, особенно генетически детерминированными. Наиболее тяжёлый прогноз характерен для хромосомной патологии. Так, при синдромах Патау и Эдвардса в большинстве случаев дети не доживают до года.Профилактика гипотрофии
Мониторинг основных антропометрических показателей (массы, роста), особенно у детей, находящихся на искусственном вскармливании. Взвешивания не реже 1 раза в 2 недели.Непереносимость углеводов
Нарушения гидролиза и всасывания углеводов проявляются схожими симптомами – так называемой бродильной, кислой или осмотической диареей, что объясняется одинаковыми механизмами развития. При отсутствии или недостаточной активности фермента, принимающего участие в гидролизе того или иного углевода, не всосавшиеся и оставшиеся в просвете кишечника дисахариды и/или моносахариды, обладая высокой осмотической активностью, способствуют выходу воды и электролитов в просвет кишечника (осмотический понос), стимулируют моторику верхних отделов ЖКТ. В результате избыток углеводов поступает в толстую кишку. В толстой кишке они активно ферментируются кишечной микрофлорой с образованием органических кислот, газообразного водорода, метана, углекислого газа и воды, что вызывает метеоризм, колики, усиленную перистальтику и ускоряет пассаж химуса по кишечнику. У ребенка появляется частый (8–10 раз в сутки и более) жидкий, пенистый стул с кислым запахом, оставляющий большое водянистое пятно на пеленке. При этом рН кишечного содержимого изменяется в кислую сторону (рН менее 5,5). У детей первого года жизни в фекалиях обнаруживаются углеводы – более 0,25г %. В некоторых случаях возможно развитие обезвоживания, редко – развитие тяжелой БЭН.Лактазная недостаточность
Лактазная недостаточность (ЛН) – наиболее частая форма дисахаридазной недостаточности, которая развивается в результате снижения или полного отсутствия фермента лактаза-флоризин-гидролаза в энтероцитах слизистой оболочки тонкой кишки. Данный фермент относится к наиболее ранимым энзимам тонкой кишки. Он поверхностно расположен, и его концентрация значительно ниже, чем у других ферментов пристеночного пищеварения. Активность лактазы у недоношенных детей (с 28-й по 34-ю неделю гестации) составляет лишь 30% от ее уровня у доношенных. Максимальная активность фермента достигается к 2–4 месяцам жизни ребенка. Выраженность клинических симптомов при ЛН обусловлена суммарной степенью снижения активности фермента, количеством поступившей с пищей лактозы, характером кишечной микрофлоры, а также индивидуальной болевой чувствительностью к растяжению кишки газами. Различают первичную ЛН, связанную с врожденной ферментативной недостаточностью, и вторичную ЛН, которая развивается вследствие повреждения энтероцита при инфекционных, воспалительных, аутоиммунных заболеваниях кишечника, а также непереносимость лактозы при синдроме «короткой кишки». Наиболее часто педиатры встречаются с гиполактазией у детей первых месяцев жизни. Клинические симптомы (метеоризм, колики, диарея) появляются у ребенка обычно на 3–6-й неделе жизни, что, повидимому, связано с нарастанием объема молока или молочной смеси. В анамнезе у таких детей, как правило, имеются указания на осложненное течение беременности и родов (гипоксия), а у ближайших родственников нередко выявляются симптомы ЛН взрослого типа. У грудных детей с признаками гипоксического поражения ЦНС иногда наблюдается так называемая «запорная» форма лактазной недостаточности, которая характеризуется отсутствием самостоятельного стула при наличии жидких каловых масс и остальных перечисленных выше симптомов. Обычно симптомы у большей части детей купируются к 5–6 месяцам (к моменту введения прикорма) и в дальнейшем не прослеживаются, поэтому такой тип непереносимости лактозы трудно отнести к первичному.Врожденная недостаточность сахаразы-изомальтазы
Сравнительно редкое заболевание среди европейцев, наследуется по аутосомно-рецессивному типу. Недостаточность фермента не является жизненно опасным состоянием. Проявляется впервые при введении в рацион ребенка сахарозы (фруктовые соки, пюре, подслащенная вода или чай), реже – крахмала и декстринов (каши, картофельное пюре) в виде тяжелого «углеводного» поноса с кризами обезвоживания. С возрастом дети нередко приобретают способность переносить все возрастающие объемы декстринов, крахмала и сахарозы без возрастания активности фермента, что связывают с увеличением всасывательной поверхности слизистой оболочки. Нередко у пациентов развивается отвращение к сладким блюдам, фруктам, крахмалистым продуктам, то есть происходит саморегуляция поступления сахарозы в организм ребенка. Любое повреждение эпителия кишки может привести к вторичной недостаточности сахаразы-изомальтазы (инфекционный энтерит, лямблиоз, целиакия, лучевой энтерит), но при этом активность фермента не падает до того крайне низкого уровня, как это бывает при первичной недостаточности. Непереносимость крахмала может иметь место у недоношенных и детей первого полугодия жизни, у которых активность панкреатической амилазы физиологически снижена, а также при внешнесекреторной недостаточности поджелудочной железы, поэтому им не показано назначение смесей, имеющих крахмал в составе углеводного компонента. При врожденной (первичной) мальабсорбции глюкозы- галактозы имеется дефект в транспортных системах щеточной каемки энтероцитов, при этом активность дисахаридаз и гидролиз углеводов не нарушены. Эта редкая патология наследуется по аутосомно- рецесссивному типу; проявляется профузным поносом и обезвоживанием после первого кормления новорожденного. Замена молока на безлактозные и безмолочные смеси не дает эффекта. Единственным моносахаридом, способным всасываться в тонкой кишке, является фруктоза. Средством выбора является перевод ребенка на полное парентеральное питание. Приобретенная непереносимость моносахаридов проявляется тяжелой хронической диареей с задержкой физического развития. Она может сопровождать течение тяжелых кишечных инфекций у детей первых месяцев жизни с неблагоприятным преморбидным фоном, возникать вследствие атрофии ворсинок слизистой оболочки кишки при целиакии, непереносимости белков коровьего молока, белково- калорийной недостаточности. Диарея у ребенка уменьшается, когда он голодает, и возобновляется при увеличении объема перорального кормления. Характерными являются низкий рН и высокая концентрация глюкозы и галактозы в кале. Терапия безлактозными и безмолочными смесями неэффективна. Приобретенная непереносимость моносахаридов является транзиторным состоянием, однако имеет тотальный характер: не всасываются глюкоза, галактоза, фруктоза, также нарушен гидролиз ди- и полисахаридов. Оральная регидратация стандартными растворами неэффективна из-за содержащейся в них глюкозы. Состояние пациента требует перевода на полное парентеральное питание.Целиакия (глютеновая энтеропатия)
Данное аутоиммунное заболевание характеризуется поражением слизистой оболочки тонкой кишки – Т-клеточно-опосредованной атрофической энтеропатией у генетически предрасположенных индивидуумов под влиянием белков (проламинов) зерна некоторых злаковых культур: глиадина пшеницы, секалина ржи, хордеина ячменя, авенина овса. В медицинской литературе токсичные для больных целиакией белки злаковых принято объединять термином «глютен». Целиакия характеризуется стойкой, пожизненной непереносимостью глютена. Симптомы типичной целиакии развиваются у детей, как правило, спустя 4–8 недель после введения в рацион глютенсодержащих блюд прикорма (манная, пшеничная, овсяная каши, печенье, сухари, сушки, вермишель), обычно в возрасте от 6–8 месяцев до 1,5–2 лет, однако они могут впервые проявиться в любом возрасте. Частота заболевания целиакией в различных странах колеблется от 1:300 до 1:2000. Продукты неполного гидролиза повреждают эпителий ворсинок тонкой кишки. Слизистая оболочка кишки уплощается и истончается. Гистологически определяется резкое укорочение и полное исчезновение кишечных ворсинок, уменьшение числа микроворсинок с повреждением мембраны и количества эндокринных клеток, углубление крипт. В результате атрофии кишечных ворсинок резко уменьшается площадь поверхности всасывания, снижается активность ферментов мембранного пищеварения; в просвете кишечника накапливаются продукты неполного гидролиза нутриентов, усиливается внутрикишечный рост микробной флоры, что ведет к изменению рН содержимого тонкой кишки, нарушению транспорта воды, электролитов, белка, усиленному выведению их из сосудистого русла. Недостаточное всасывание жирных и желчных кислот, активирующих цАМФ, обусловливает усиление кишечной секреции и перистальтики, в результате содержимое кишечника разжижается и формируется полифекалия. Нарушение всасывания и потеря белка, жиров, электролитов, витаминов, минеральных и других веществ, необходимых для нормальной жизнедеятельности растущего организма, приводят к развитию дистрофии, анемии, рахита, полигиповитаминоза и т. п.В течении заболевания различают несколько фаз (периодов): 1. начальная (латентная); 2. разгара (острая, манифестации клинических явлений); 3. клинико-лабораторной ремиссии (хронизации); • полной (редко); • частичной (неполной); • иногда заболевание переходит в терминальную фазу.
Болезнь развивается постепенно. Круг клинических проявлений целиакии необычайно широк. Первые клинические симптомы настолько неспецифичны, что в этот период заболевание обычно не диагностируется: отмечается лишь изменение настроения ребенка, снижение эмоционального тонуса; вялость; повышенная утомляемость; снижение аппетита; недостаточная прибавка массы тела, вплоть до ее остановки; увеличение объема фекалий при неизмененной частоте дефекаций. При продолжающемся употреблении глютенсодержащих продуктов состояние больных ухудшается, симптомы постепенно нарастают, и через 2–4 месяца (а иногда и позже) формируется характерный для латентной фазы целиакии симптомокомплекс.
Основные типичные проявления целиакии: 1. появление симптомов после введения в диету продуктов на основе злаков; 2. отставание в физическом развитии; 3. метеоризм; 4. увеличение размеров живота; 5. дискинетические расстройства кишечника (запор, чередование запора с послаблением). 6. рвота; 7. отёки; 8. спонтанные переломы костей (при вялом длительном течении заболевания в скрытой форме).
В дальнейшем стул становится учащенным. Каловые массы становятся разжиженными, обильными (масса их может достигать 1–1,5 кг в сутки), светлыми, замазкообразными, со зловонным запахом и жирным блеском (за счет увеличенного количества жира, потери которого составляют до 60% вводимого с пищей). В этот период дети нередко попадают в инфекционные отделения по поводу кишечных инфекций, как правило, бактериально не подтверждающихся. Назначение антибактериальной терапии усугубляет кишечный дисбиоз. Для острого периода целиакии в раннем детском возрасте характерны выраженные диспепсические расстройства и нарушения в состоянии питания, вплоть до дистрофии и развития вторичной транзиторной пищевой непереносимости. Наиболее часто это – лактазная недостаточность, что требует исключения лактозосодержащих молочных продуктов практически у всех больных в остром периоде заболевания. У 2/3 детей раннего возраста наблюдается непереносимость белков коровьего молока, что требует временной элиминации всех молочных продуктов из диеты. Нередко наблюдается сенсибилизация к другим пищевым протеинам – рису, бананам, белкам куриного яйца и пр. Период разгара заболевания сменяется фазой хронизации процесса, отличающейся вариабельностью степени выраженности клинических проявлений. Для формирования кардинальных признаков целиакии обычно требуется несколько месяцев. Период манифестации клинических проявлений заболевания приходится на 2–3-й год жизни.
Наиболее информативными исследованиями при подозрении на целиакию являются: 1. определение титра антител (Ig, G, А) антиглиадиновых (АГА), антиретикулиновых (АРА), антиэндомизиальных (АЭМА); 2. гистологическое исследование слизистой оболочки тощей кишки.
При гистологическом исследовании определяются: субтотальная или полная атрофия кишечных ворсинок; атрофический еюнит; укорочение микроворсинок, приобретающих иногда кустовидную форму; дистрофические изменения энтероцитов, принимающих кубовидную форму; повышение митотической активности; углубление крипт; утолщение базальной мембраны, инфицированность её лимфоцитами; изменение структур гликокаликса; снижение активности гидролитических ферментов мембранного пищеварения (в наибольшей мере – щелочной фосфатазы, аминопептидазы, лактазы, трегалазы, в меньшей степени – сахаразно-изомальтазного комплекса). Расширенная копрограмма выявляет стеаторею второго типа, проба с ксилозой выявляет снижение показателей во все исследуемые периоды. Отмечается дисбактериоз кишечника.
Лечение
Основной терапией при целиакии у детей служит аглиадиновая диета, являющаяся этиотропным лечебным фактором. Из пищевого рациона полностью исключаются продукты из пшеницы, ржи, ячменя и овса (хлеб, макаронные изделия, крупы, кондитерские изделия), а также продукты, при изготовлении которых используется мука этих злаков (сосиски, колбаса, мясные консервы, шоколад, мороженое, майонез, кетчуп и т. д.). Строгого соблюдения диеты может быть достаточно для достижения положительного лечебного эффекта. Более низкая эффективность диетотерапии объясняется сопутствующими дисахаридазной недостаточностью, снижением толерантности к жирам и нарушениями обменных процессов в организме. Положительная динамика в состоянии больных отмечается через 10–15 дней от начала диетотерапии.Гипостатура
Гипостатура – это хроническое расстройство питания, характеризующееся более или менее равномерным отставанием в длине и массе тела при удовлетворительном состоянии упитанности и тургора тканей. Гипостатура характерна для детей с врожденными пороками сердца, с пороками развития ЦНС, с энцефалопатиями и эндокринной патологией. Гипостатура – одна из форм хронического расстройства питания, и это подтверждается тем, что после лечения основного заболевания (оперативное лечение врожденного порока сердца, лечение энцефалопатии, эндокринной патологии и др.) физическое развитие ребенка нормализуется. Дифференцировать гипостатуру следует с хондродистрофией, врожденной ломкостью костей, витамин-Д-резистентным рахитом, с тяжелыми формами витамин-Д-зависимого рахита, карликовым нанизмом.Паратрофия
Паратрофия – хроническое расстройство питания, сопровождающееся нарушением обменных функций организма и характеризующееся избыточной или нормальной массой тела и повышенной гидролабильностью тканейЭтиология
Среди этиологических факторов, приводящих к паратрофии, наиболее важное значение имеют злоупотребление высококалорийными продуктами, высокобелковое питание, перекорм и одностороннее вскармливание, употребление пищи повышенной калорийности во второй половине дня, а также эндокринные и нейроэндокринные расстройства. Предрасполагающие к паратрофии факторы – особенности конституции ребенка, его малоподвижность и отягощенная по ожирению и обменным заболеваниям наследственность. Перекорм наблюдается, как правило, за счет избыточного введения в питание углеводов: злоупотребление кашей, бесконтрольное введение творога, сливок и др.Патогенез
Углеводы в большом количестве поступают в пищеварительный тракт, что ведет к повышенной активности выработки ферментов. Повышенная выработка ферментов приводит к тому, что часть углеводов резорбируется, а часть углеводов включается в цикл Кребса, в результате чего углеводы перерабатываются в жир. Затем с пищей снова поступает большее количество углеводов, а возможность ферментативной системы ограничена. Это приводит к тому, что часть углеводов не усваивается и поступает в кишечник, где образуются органические кислоты, углекислый газ, вода. В кишечнике идет переработка их микроорганизмами, что приводит к процессам брожения.Клиника
Равномерная избыточная масса тела, бродильная диспепсия, вздутие живота, умеренно выраженный токсикоз за счет всасывания органических кислот, дисбаланс по углеводам и белкам в сторону повышения углеводов. Снижение количества белка приводит к дефициту иммунологического статуса, следовательно, эти дети склонны к развитию интеркуррентных инфекций. Дети малоподвижны, повышено отложение подкожного жира, кожные покровы бледные, так как присутствуют симптомы анемии, признаки мышечной гипотонии, симптомы рахита, приглушенность тонов сердца, систолический шум, отставание в моторном развитии. Отметим, что у этих детей закладываются дополнительные жировые клетки, что заставляет включить их в группу риска по развитию эндокринной патологии, манифестация которой происходит в предпубертатном и пубертатном периодах.Формы паратрофии
Липоматозная форма. В основе лежит алиментарный перекорм в сочетании с наследственной липосинтетической направленностью метаболизма, ускоренным всасыванием в кишечнике и повышенным усвоением жиров. У больных с липоматозной формой паратрофии наблюдается избыточное отложение жира в подкожно-жировой клетчатке. Тургор тканей и цвет кожи долго сохраняются, а затем тургор снижается, кожа становится бледной. Липоматозно-пастозная форма. Связана с особенностями эндокринно-обменных процессов, поскольку эта форма наблюдается у детей с лимфатико- гипопластической аномалией конституции. У 95% этих детей имеются изменения морфофункционального характера гипоталамо- гипофизарной системы и нарушение функции периферических желез внутренней секреции (склероз сосудов в гипоталамусе, повышение ликворного давления в III желудочке мозга, снижение числа АКТГ- продуцирующих клеток, увеличение числа клеток, продуцирующих соматотропин и тиреотропин). У этих детей отмечено нарушение водно-электролитного обмена. Поэтому возможно, что в основе патогенеза лежит нарушение функции гипоталамо-гипофизарно- надпочечниковой системы. Липоматозно-пастозная форма паратрофии наиболее часто наблюдается у детей со своеобразным типом внешности (округлое лицо, широкие плечи, широко расставленные глаза), с наличием множественных стигм дизэмбриогенеза. Отмечается пастозность, снижен тургор, выражена бледность кожи и мышечная гипотония. Дети с этой формой паратрофии имеют неустойчивый эмоциональный тонус, беспокойный сон. Клинические признаки, которые имеют дифференциально- диагностическое значение, представлены в таблице 14.Таблица 14 – Основные клинические признаки липоматозной и липоматозно-пастозной формы паратрофии
| Основные клинические симптомы | Липоматозная форма гипотрофии | Липоматозно-пастозная форма гипотрофии |
|---|---|---|
| Избыток массы тела | Чаще 2–3 степени | Нередко 2–3 степени |
| Окраска кожи и слизистых оболочек | Нормальная | Бледные, нередки проявления аллергодерматозов, типична их стойкость |
| Признаки полигиповитаминозов | Отсутствуют | У большинства детей развивается рахит |
| Гидрофильность тканей | Умеренная (выявляется только специальными пробами) | Выраженная |
| Симптомы диэнцефальных расстройств | Отсутствуют | На 2-м году жизни нередки вегето-сосудистые дисфункции, жажда, субфебрилитет, склонность к желудочно-кишечным заболеваниям, сопровождающимся быстрой потерей жидкости |
| Течение сопутствующих заболеваний | Без особенностей | Частое рецидивирование, затяжное, ОРВИ с обструктивным синдромом |
| Общий анализ крови | Без отклонений | Нередко анемия |
| Биохимическое исследование крови | Умеренная гиперлипидемия, гиперхолестеринемия | Высокие показатели общих липидов, холестерина |
Общие подходы к лечению паратрофии: 1. коррекция питания; 2. сбалансирование питания; 3. нормализация режима дня ребенка; 4. массаж; 5. лечебная гимнастика; 6. прогулки; 7. бифидумбактерин, лактобактерин, линекс в случае дисбактериоза; 8. витамины, адаптогены, так как есть дисбаланс в иммунном статусе; 9. прочая симптоматическая терапия (например, если есть симптомы анемии, дают препараты железа, при рахите – витамин D).
Диетотерапия паратрофии
При паратрофии комплекс лечебно-организационных мероприятий должен быть направлен на уточнение и устранение возможной причины заболевания, организацию рационального диетического режима, не вызывающего замедления роста ребенка, организацию двигательного режима, своевременное выявление и лечение сопутствующей патологии.Диетотерапия является основным методом лечения паратрофии, она должна строиться на следующих основных принципах: 1. ограничение питания, с помощью которого можно добиться замедления нарастания массы тела без ее потерь; 2. обеспечение детей на искусственном вскармливании дополнительным количеством жидкости для выведения солей; 3. прием ребенком калорийной пищи в первой половине суток; 4. устранение ночных кормлений при избыточномпитании вследствие перекорма женским молоком, упорядочение режима кормлений, уменьшение на несколько минут продолжительности каждого кормления; 5. введение минимально-оптимального количества белка: 1,0–1,5 г на 1 кг массы (белок лучше вводить с обезжиренным творогом, кефиром, тощими сортами мяса, обезжиренным энпитом); 6. проведение коррекции жира растительными жирами (общее количество жира должно составлять в 1-й четверти первого года жизни 6,5 г, во 2-й – 6,0 г, в 3-й – 5,5 г, в 4-й – 5 г на 1 кг массы тела); 7. введение углеводов преимущественно с овощными и фруктовыми блюдами при значительном ограничении сахара и исключении мучных продуктов (количество углеводов на 1 кг массы тела – 12 г).
Проведение этапного диетического лечения включает: 1. этап (разгрузки) предусматривает отмену высококалорийных продуктов и всех видов прикорма. Общий объем пищи соответствует возрастным нормам. Лучшим продуктом является женское молоко, при его отсутствии – кисломолочные смеси. Длительность этапа – 710 дней. 2. этап (переходный) длится 3–4 недели. Ребенку старше 5–6 месяцев вводят соответствующие возрасту прикормы, начиная с овощного пюре. 3. 3 этап (минимально-оптимальной диеты) – ребенок получает все корригирующие добавки и виды прикорма, соответствующие возрасту. Расчет необходимого количества белка проводится на фактическую массу, жиров, углеводов, калорий – на долженствующую (соответствует минимально-оптимальным потребностям ребенка). Детям, склонным к ожирению, родившимся с большой массой тела или имеющим большие прибавки массы тела, в качестве первого прикорма вводят овощные пюре с ограничением картофеля. При введении второго и третьего прикорма кашу (преимущественно гречневую или овсяную) дают не более одного раза в день. Для улучшения вкуса растворимых каш (без соли и сахара) рекомендуют добавлять яблоки, тыкву, морковь (при отсутствии аллергических реакций) и сухофрукты. Готовые фруктовые соки и пюре желательно приобретать без сахара. Менее сладкие овощные соки предпочтительнее.
Лечение также включает организацию двигательного режима – ежедневный массаж и гимнастику, показано плавание, регулярное (не менее 3–4 часов в сутки) пребывание на свежем воздухе, аэро- и гидропроцедуры. По показаниям проводится витаминотерапия.
Аномалии конституции и диатезы
Хлебовец Н. И. – доцент, канд. мед. наук
Конституция (лат. constitutio – установление, организация) в медицине – совокупность относительно устойчивых морфологических и функциональных (в том числе психологических) свойств человека, обусловленная наследственностью, возрастом, а также длительными и (или) интенсивными влияниями окружающей среды, определяющая функциональные способности и реактивность организма. М. С. Маслов писал (1926): «Об аномалиях конституции мы говорим тогда, когда функции организма находятся в состоянии неустойчивого равновесия, когда организм обладает какими-то индивидуальными врожденными, унаследованными, а иногда и приобретенными постоянными свойствами, которые предрасполагают его к патологическим реакциям на внешние вредности, делают его в определенной степени склонным, предрасположенным к известным заболеваниям и к тяжелому течению у него болезней». Диатез (греч. diathesis – склонность к чему-либо, предрасположение) – генетически детерминированная особенность организма, определяющая своеобразие его адаптивных реакций и предрасполагающая к определенной группе заболеваний, то есть, термин «диатез» эквивалентен термину «наследственное предрасположение». Ю. Е. Вельтищев (1985) описывает диатез как полигенно (мультифакториально) наследуемую склонность к заболеваниям, объективно распознаваемые отклонения от нормального фенотипа. Диатез – не заболевание, а предрасположение, которое при определенных условиях внешней среды может трансформироваться в болезнь. В отечественной педиатрии уже с 20-х годов нашего века наиболее устойчиво приводится описание четырех диатезов: экссудативно-катарального, лимфатико-гипопластического, нервно-артритического и аллергического. По сути дела, первые два из них – это аномалии конституции, и термин «диатез» применяется условно. Аномалии конституции – возрастно-специфические дисфункции созревания, перенапряжения в определенных системах. Только аллергический диатез (АлД) точно соответствует своему названию. Целесообразность выделения указанных аномалий конституции и диатезов в отдельный диагноз определяется тем, что этим понятием обозначают конкретные состояния у детей раннего и дошкольного возраста, которые требуют своеобразного подхода к организации питания, режима, профилактических прививок, лечения возникших на их фоне болезней.Экссудативно-катаральная аномалия конституции
Понятие «экссудативный диатез» введено А. Черни в 1905 г. и означает своеобразное состояние реактивности детей раннего возраста, характеризующееся склонностью к рецидивирующим инфильтративно-дескваматозным поражениям кожи и слизистых оболочек, развитию псевдоаллергических реакций и затяжному течению воспалительных процессов, лимфоидной гиперплазией, лабильностью водно- солевого обмена. Приблизительно у 40–50% детей на протяжении первых двух лет жизни отмечают обычно кратковременные признаки ЭКАК.Этиология
Большинство педиатров ведущую роль в этиологии и патогенезе ЭКАК отводят аллергии. В то же время, ЭКАК является только эпизодом в жизни ребенка, и лишь у одной четверти детей с этой аномалией конституции в дальнейшей жизни развиваются аллергические заболевания, то есть ЭКАК – «транзиторная пищевая аллергия», «транзиторный атопический диатез», хотя более правильно называть его «псевдоаллергическим» (аллергоидным). У детей грудного и раннего возраста в реакции воспаления доминирует экссудативная фаза. У детей с ЭКАК эта особенность усилена. Кроме того, у грудных детей имеется сниженная барьерная функция кишечника вследствие недостаточной для полного расщепления белков активности пищеварительных ферментов, повышенной проницаемости стенки кишечника, меньшей активности синтеза секреторных иммуноглобулинов класса А (в 5–10 раз меньше, чем у взрослых). Отсюда понятно, почему у 50–80% детей первого года жизни, находящихся на искусственном вскармливании, обнаруживают блокирующие антитела к Р-глобулину коровьего молока, тогда как у школьников и взрослых – у 5–25%. У большинства детей ЭКАК имеет не иммунный (аллергоидный) генез, то есть у них развиваются патохимическая и патофизиологическая фазы аллергической реакции немедленного типа без первой – иммунологической. С одной стороны, это может быть обусловлено избытком секреции и освобождением гистамина из тучных клеток (либераторный вариант), с другой – недостаточной инактивацией его (гистаминазный вариант). Либераторами гистамина, помимо комплекса антиген-антитело, могут быть пептоны, протеолитические ферменты, токсины и яды, моноамины и другие вещества. Помимо высокой проницаемости кишечника для белков у детей грудного возраста имеется низкая стабильность митохондриальных и лизосомальных мембран, а отсюда – большее количество протеолитических ферментов в крови. Недостаточная инактивация биогенных аминов в крови грудных детей обусловлена низкой активностью у них гистаминазы и способности к гистаминопексии, а также снижением активности карбоксиполипептидазы, моноаминоксидазы, ацетилхолинэстеразы. Чувствительность тканей грудных детей к гистамину более высокая, чем у школьников, а высвобождение гистамина в больших количествах из тучных клеток может быть и при действии метеотропных факторов (например, охлаждения), дефицитах витаминов, различных заболеваниях (например, при ОРВИ, кишечных инфекциях, дисбактериозах). Факторами риска ЭКАК у ребенка на изменения внешней среды являются дисбактериозы и болезни желудочно-кишечного тракта у матери во время беременности, гестозы, медикаментозная терапия во время беременности, особенности питания беременной, а также ранний перевод ребенка на искусственное вскармливание. Нередко у родителей в детстве также были явления ЭКАК. Факторами, способствующими клинической манифестации ЭКАК, являются, как правило, пищевые белки коровьего молока (особенно при больших нагрузках – более 3 г/кг в сутки), а также яйца, цитрусовые, земляника, клубника, манная и другие каши. Подчеркнем, что яйца, клубника, земляника, лимоны, бананы, шоколад, рыба содержат либераторы эндогенного гистамина (без участия реагинов). У детей, находящихся на грудном вскармливании, ЭКАК может проявиться вследствие употребления в пищу этих продуктов матерью. В связи со снижением частоты выявления противомолочных антител с возрастом и целым рядом других данных того же плана И. М. Воронцов пишет о формировании на протяжении ранней постнатальной жизни толерантности к пищевым антигенам. По И. М. Воронцову, «ЭКАК – клиническая манифестация формирующейся иммунологической и патофизиологической толерантности».Патогенез
Принципиальным отличием детей с ЭКАК от детей с АлД является пищевая дозозависимость ЭКАК. Лишь сравнительно большое количество пищевых продуктов, съеденных матерью или ребенком, вызывает кожные и другие аллергические реакции. При АлД этой особенности нет, и даже ничтожные количества аллергена приводят, как правило, к тяжелым генерализованным аллергическим реакциям. Отсюда понятно, почему лишь у 1/4–1/3 детей с ЭКАК в крови есть высокий уровень реагинов (IgE), но даже у них он, вероятно, в части случаев – вторичен. У некоторых детей имеется «аллергия на все». В такой ситуации нередко речь идет об экопатологии – особенно часто на «плохую воду», ксенобиотики и нутриенты в питании матери, «плохой воздух» (наиболее подозрительно, когда у ребенка есть обструктивные расстройства дыхания наряду с кожными поражениями). У детей развивается «синдром нестабильности мембран», определяющий развитие основных маркеров ЭКАК – сниженный синтез цАМФ и повышенный – цГМФ (из-за блокады, низкой активности аденилатциклазы), высокий уровень гистамина и других биогенных аминов при избыточном их образовании и недостаточном разрушении, связывании. У детей с ЭКАК имеется гидролабильность – с одной стороны, склонность к задержке в организме воды, натрия, а отсюда – пастозность, рыхлость, избыточные прибавки массы тела, но с другой – быстрое обезвоживание с большими потерями массы тела при интеркуррентных заболеваниях. Особенности минерального обмена у детей с ЭКАК связывают с дискортицизмом при преобладании синтеза минералокортикоидов. Имеет значение в патогенезе дискортицизма у детей с ЭКАК морфологическая и функциональная незрелость печени. Кроме того, у большинства детей с ЭКАК находят преобладание активности парасимпатического отдела нервной системы. В связи с этим понятно, почему перинатальная гипоксия – важный предрасполагающий фактор для формирования экссудативно-катарального характера реагирования. Все сказанное свидетельствует о том, что ЭКАК нельзя у большинства детей свести к атопическому диатезу (АтД), но у части детей с ЭКАК, безусловно, имеется АтД. Существует общее патогенетическое звено ЭКАК и АтД – дефекты питания беременной женщины. Многими работами показано, что матери тех и других детей в питании во вторую половину беременности в большинстве случаев злоупотребляли не только продуктами с облигатными аллергенами (мед, шоколад и другие сладости, орехи, яйца, сыр, рыба, клубника, смородина, цитрусовые и др.), но в их диете было избыточно много животного белка, мало овощей. Кроме того, нередко они в прошлом имели аллергические пищевые реакции, аллергические болезни, а во время беременности в их диете было много коровьего молока и молочных продуктов. Питание беременной, дефицитное по полиненасыщенным эссенциальным жирным кислотам, ряду микроэлементов (цинк, медь, селен и др.), а также железу, при большом количестве ксенобиотиков и нутриентов – важный предрасполагающий фактор к формированию «синдрома нестабильности мембран» у плода и ребенка первых месяцев жизни. Существенное значение имеет и наличие у беременной хронических заболеваний желудочно-кишечного тракта (гастродуодениты, холециститы и др.), дисбактериозов. И. М. Воронцов пишет (1997), что компенсация парциальной или отдельной нутриентной недостаточности даже сходными по химическим свойствам и структуре метаболитами может привести к формированию структур, в частности, мембран и рецепторов с неоптимальными функциональными характеристиками. Длительно существующие и нерационально леченые кожные и желудочно-кишечные проявления ЭКАК осложняются воспалительным процессом, принимающим хроническое течение в желудочно- кишечном тракте, способствуя формированию гастродуоденитов, патологии желчевыводящих путей (холециститы, желчекаменная болезнь, функциональная патология), энтеритов, колитов и вторичной аллергии из-за нарушения барьерных свойств желудочно-кишечного тракта, с развитием не только аллергических заболеваний (атопические дерматиты, бронхиальная астма), но и синдрома мальабсорбции (непереносимость лактозы, глиадина и др.), стойких дисбиоценозов, паразитозов (например, резистентного к терапии лямблиоза).Клиника
Типичны стойкие опрелости в кожных складках с первого месяца жизни, сухость и бледность кожи, гнейс – жировые себорейные чешуйки на голове. Характерными клиническими проявлениями ЭКАК являются также молочный струп (температурозависимое покраснение и далее шелушение кожи щек, увеличивающееся на улице при холодной погоде), эритематозно-папулезные и эритематозно- везикулезные высыпания на коже конечностей и туловища, строфулюс (зудящие узелки, наполненные серозным содержимым). Детям с ЭКАК свойственны также «географический язык», затяжные конъюнктивиты, блефариты, риниты, катары дыхательных путей, обструктивный синдром, анемия, повышенное содержание в моче эпителиальных клеток, неустойчивый стул, неправильное нарастание массы тела (чаще избыточные ее прибавки, но может быть и задержка прибавки массы тела). Заболевания у детей с ЭКАК часто протекают тяжело, с выраженными расстройствами микроциркуляции, токсикозом, эксикозом, склонны к затяжному течению. Течение ЭКАК – волнообразное, обострения чаще связаны с диетическими погрешностями (в том числе матери, если ребенок на грудном вскармливании), но могут быть обусловлены и метеорологическими факторами, интеркуррентными заболеваниями, дисбактериозом. В конце второго года жизни проявления ЭКАК обычно смягчаются и постепенно ликвидируются, но у 15–25% детей с ЭКАК в дальнейшем могут развиться экзема, нейродермит, бронхиальная астма и другие аллергические заболевания.Диагноз
Обычно не труден в определении, но необходимо дифференцировать его от АлД и других кожных болезней. Об истинной экземе, в отличие от экзематозных проявлений ЭКАК, по М. С. Маслову, следует говорить тогда, когда ясно обрисовывается аллергическая сущность заболевания, когда имеется наследственная отягощенность по аллергии, когда не просто перекорм аллергенами, но и при введении даже незначительных количеств продукта, к которому индивидуум повышенно чувствителен, возникает атопический дерматит. Иногда трудно провести грань между экзематозными проявлениями ЭКАК и истинной детской экземой, и диагноз может быть установлен лишь при динамическом наблюдении за ребенком. Объем обследования детей с ЭКАК зависит от клинической ситуации: клинические анализы крови (эозинофилия) и мочи (эпителий), копрограмма и анализ кала на дисбактериоз. Важно, чтобы мать вела «пищевой дневник», в котором отмечала динамику клинических проявлений у ребенка на одной половине листа и собственное питание или особенности питания ребенка, резкие изменения внешней среды ребенка – на другой. При подозрении на первичный атопический характер кожных поражений желательно обследование для выявления специфичности сенсибилизации (определение общего уровня иммуноглобулинов Е, а также выявление этих иммуноглобулинов, специфичных к тому или иному аллергену).Лечение
Терапию ЭКАК начинают с налаживания рационального питания. Оптимальным для детей первого года жизни является грудное вскармливание. Ребенок с ЭКАК должен получать количество белков, жиров и углеводов, соответствующее возрастным нормам. Детям с избыточной массой тела следует ограничить калорийность питания за счет легкоусвояемых углеводов (каш, киселя, сахара). Избыточное количество углеводов в пище усиливает экссудативно-катаральные изменения кожи. Целесообразно часть жира пищи (около 30%) у детей старше 1 года вводить за счет растительных жиров, богатых ненасыщенными жирными кислотами (витамин F). Всем детям с ЭКАК рекомендуют в рационе преобладание продуктов с избытком щелочных валентностей, некоторое ограничение поваренной соли, дополнительное введение солей калия. Из диеты матери, если ребенок находится на естественном вскармливании, необходимо исключить яйца, клубнику, землянику, цитрусовые, шоколад, крепкий чай, натуральный кофе, острые сыры, какао, пряности, консервы, колбасы. Характер диетических ограничений матери определяют при полном сборе данных анамнеза и выяснении, после употребления какого продукта матерью у ребенка появляются или усиливаются проявления ЭКАК. Детям, находящимся на смешанном и искусственном вскармливании, целесообразно максимально уменьшить количество получаемого коровьего молока. Каши и овощные пюре лучше готовить не на молоке, а на овощном отваре. Вместо молока детям следует давать кефир, биолакт, «НАН кисломолочный» (Нестле, Швейцария) и другие кисломолочные продукты, так как при диатезе они лучше переносятся, чем молоко, ибо при сквашивании молока лактоальбумин (важнейший аллергизирующий белок коровьего молока) разрушается. При отсутствии грудного молока у матери можно рекомендовать гипоаллергенные смеси: «Беллакт ГА» (Республика Беларусь), «НАН ГА» (Nestle, Швейцария), смеси на основе изолята белка сои при отсутствии аллергии на бобовые («Беллакт-соя» (Республика Беларусь), смесь «Alsoy» фирмы Nestle; «Frisosoy» – Friesland; «Prosobee» – Mead Johnson; «Similac-Isomil» – Ross; «Nursoy» – Wyeth и др.), смеси, приготовленные на основе козьего молока (смесь «Nanny» фирмы VITACARE). Выявление и коррекция дисбактериоза – одно из существенных звеньев тактики ведения детей с ЭКАК. Важный фактор в лечении ЭКАК – рациональная витаминизация пищи. При сухой коже хороший результат дает проведение курса лечения витамином А в течение 3 нед. по 1000 МЕ/кг, но не более 10 000 ME в сутки. Назначают витамин В6, пантотенат кальция (витамин В5) до 100–150 мг в сутки, пангамат кальция (витамин В5) по 50–100 мг в сутки, токоферол (витамин Е) по 25–30 мг в сутки. Положительное действие оказывает кетотифен (задитен) по 0,05 мг/кг 2 раза в сутки или налкром (хромогликат натрия) по 40 мг/кг – суточная доза, которую делят на 4 приема за полчаса до еды. Практикуются 3–4-дневные курсы сульфата магния (2–5% раствор 3–4 раза в день внутрь по 1 чайной ложке), полифепана. Применяют курсы антигистаминных препаратов по 5–7 дней, чередуя препараты. При ЭКАК длительное назначение одного антигистаминного препарата нецелесообразно (см. лечение АтД). Фитотерапия издавна популярна при ЭКАК. Обычно назначают внутрь отвары череды, зайцегуба опьяняющего, зверобоя, крапивы, душицы, березового листа, тысячелистника и др. Эффективны и сложные сборы, состоящие из 2–4 растений, например, череды, корня девясила, листов березы и манжетки в равных весовых частях (девясила 1/2 части); столовую ложку сбора залить стаканом кипятка, томить 30–40 мин., пить по 5–15 мл 3–4 раза в день). Пастозным детям при ЭКАК в целях повышения диуреза советуют отвар трав, состоящих из трехцветной фиалки, полевого хвоща, листьев крапивы и цветов ромашки (по 25 г смешать, залить 4 стаканами кипятка, томить, пить в течение 8–10 дней по 1 чайной ложке 68 раз в день). В русской народной медицине при ЭКАК издавна применяют «Аверин чай»: трава трехцветной фиалки, череда (трава) по 4 части, паслен сладко-горький – 1 часть (столовую ложку заваривают в стакане кипятка, томят 25–30 мин., настаивают), пить по 1 чайной/десертной ложке 3–4 раза в день. Н. Г. Ковалева (1971) пишет, что при замене фиалки трехцветной на траву иван-да-марья (тоже 4 части) получаемый сбор используют в качестве сырья для приготовления примочек и ванн (столовая ложка на стакан кипятка). У некоторых детей с ЭКАК в связи со спастическими явлениями в кишечнике наблюдаются упорные запоры. Токсические вещества (индол, фенол и др.) задерживаются в кишечнике и, всасываясь, недостаточно инактивируются в печени, поддерживают ЭКАК. В этих случаях показаны легкие слабительные (сернокислая магнезия и др.), антиспастические средства (но-шпа, аллохол, холензим и др.) и активированный уголь. Грудным детям с этой целью можно назначать внутрь отвар аптечной ромашки или каротиновую смесь, отвар чернослива. Отвар ромашки готовят из расчета 1 чайная ложка на 200 мл кипятка, настоять в термосе, охладить и выпить в течение 1–2 дней. Иногда приходится прибегать к очистительным клизмам из того же отвара аптечной ромашки. Местная терапия поражений. Участки гнейса на голове смазывают прокипяченым растительным маслом, через час-полтора моют голову с детским мылом. Участки себорейного дерматита смазывают 3–5% серной мазью, 3–5% серно-нафталановой пастой (сера очищенная – 1,0, нафталановая нефть – 3,0, цинковая паста – 100,0), 2–3% ихтиоловой мазью. Хорошо смягчает кожу цинковое масло. Вместо гигиенических проводят лечебные ванны. При ЭКАК применяют следующие ванны: с отварами череды (10–20 г травы заливают стаканом воды и томят в кипящей бане в течение 15–20 мин., вливают в ванну); с настоями ромашки или калины (1–2 столовых ложки цветков ромашки, 0,5–1 столовую ложку коры калины заливают 0,5 литра кипятка, томят 15 мин., настаивают и добавляют в ванну); с отварами дубовой коры или листьев лесного ореха (две горстки измельченной коры или листьев держат 6 ч в воде комнатной температуры и затем кипятят, отвар смешивают с водой для одной ванны); танином (10 г танина для одной ванны); марганцовокислым калием (концентрированный раствор добавляют в ванну до получения бледно-розового цвета воды ванны); с отварами миндальных или пшеничных отрубей (350 г отрубей кипятят в литре воды и добавляют в ванну); крахмалом или пшеничной мукой (60 г крахмала или муки смешивают с прохладной водой до образования «молочной» жидкости и вливают в ванну). Ванны с крахмалом, мукой, отрубями показаны при зудящих дерматозах, с калиной – при обильных мокнутиях. Профилактические прививки детям с ЭКАК проводят через 1 месяц после обострения на фоне предварительной подготовки (антигистаминные препараты за 5 дней до и 5 дней после прививки). Диспансерное врачебное наблюдение за детьми с ЭКАК проводят в поликлинике до 1 года ежемесячно, 1 раз в квартал с 1 до 4 лет и 1 раз в год после 4 лет.Аллергические диатезы
Понятие «аллергический диатез» (АлД) введено в клиническую практику в 20-х годах нашего века Гуго Кеммерером и означает готовность к возникновению сенсибилизации, аллергических реакций и заболеваний вследствие наследственных, врожденных особенностей иммунитета, обмена веществ, нейровегетативной системы. Частота АлД – 132 на 1000 [Вельтищев Ю.Е., 1995]. Аллергические заболевания развиваются у 30% детей, если аллергическая болезнь есть у отца, у 50% – если она имеется у матери, и у 75% – если аллергия диагностирована у обоих родителей. Существует мнение, что аллергическая предрасположенность наследуется по доминантному типу со слабой пенетрантностью или полигенно. И. М. Воронцов (1985) предлагает выделять следующие варианты АлД: атопический, аутоиммунный, инфекционно-аллергический. Атопический диатез: положительные данные семейного аллергологического анамнеза (как по отцовской, так и по материнской линии), особенно при двустороннем его характере. Согласно мнению Комитета экспертов ВОЗ (1993), атопический диатез характеризуется высоким синтезом IgE и наличием специфических IgE, увеличением количества Т2-хелперов, дисбалансом продукции интерлейкинов, заключающемся в повышенном синтезе интерлейкина 4 при сниженном синтезе у-интерферона, дефицитом общего и секреторного иммуноглобулина А, недостаточностью фагоцитарной активности нейтрофилов и макрофагов. Ген атопического диатеза находится на 11-хромосоме (llgl3) и определяет, в частности, синтез (3-субъединицы высокоаффинных рецепторов IgE, гены, ответственные за контроль продукции IgE – на 14 хромосоме (14gll.2,14g23,14g32.1). Аутоиммунный диатез (с широким кругом возможных аутоиммунных реакций, «люпоидный диатез»): повышенная чувствительность кожи к УФ-облучению, значительное повышение уровня γ-глобулинов в крови, нередкое выявление LE-клеток, антинуклеарных факторов в состоянии полного клинического благополучия, поликлональная активация В-лимфоцитов, а также Т-хелперов при снижении активности Т-супрессоров; повышенная спонтанная бластная трансформация лимфоцитов или ее активация тканевыми антигенами, повышенный уровень в крови IgM, гипокомплементемия (особенно дефицит комплемента С3). Изучают роль персистирующих вирусных инфекций в провоцировании трансформации диатеза в аутоиммунное заболевание. Инфекционно-аллергический (иммунокомплексный) диатез: длительные периоды повышения СОЭ и субфебрильной температуры после острых респираторно-вирусных инфекций и заболеваний носоглотки, возникновение в ходе этих заболеваний таких симптомов, как артралгии и кардиалгии. При этом варианте АлД дети склонны к иммунокомплексным и медиаторным сосудистым поражениям (васкулитам). В переходе АлД в аллергическое заболевание, помимо контакта с аллергеном (в том числе и массивности антигенной нагрузки), имеют значение: наличие местных очагов инфекции в дыхательных путях и кишечнике, термические, химические, физические раздражения кожи (нарушения целостности барьеров), недостаточность обезвреживающей функции печени, возникающая после инфекционных ее поражений, при гиповитаминозах, нерациональном питании, дисбактериозах (ведет к напряжению синтеза простагландинов с доминированием диеновых, а отсюда и нарушение рецепторного аппарата клеток), изменения питания, очаговые инфекции и т. д.Клиническая картина
На первом году жизни при атопическом диатезе часто имеются признаки атопического дерматита (АтД). Часто эти дети с повышенной нервной возбудимостью и раздражительностью, расстройствами сна, капризные, со сниженным аппетитом. Как правило, у них увеличена печень, имеются признаки дискинезии желчных путей или холецистита, дисбактериоза (запоры или неустойчивый стул, боли в животе, метеоризм, «географический язык» и др.). Нередко у детей с дефицитом JgA развиваются хронические очаги инфекции, увеличение периферических лимфатических узлов, селезенки, длительные субфебрилитеты; затяжное течение инфекционных заболеваний, особенно респираторных, протекающих с обструктивным компонентом. Манифестация атопического диатеза в аллергические заболевания на первом году жизни происходит чаще в виде АтД, в дошкольном возрасте – в виде респираторных аллергозов, в том числе бронхиальной астмы, в школьном – экземы, нейродермита, дерматореспираторных аллергозов.Диагноз
В основе диагностики лежат анамнестические данные. В большинстве случаев в семьях с АтД есть родственники, чаще по линии матери, с аллергическими заболеваниями. Необходимо учесть, что, как правило, наследуется не то или иное аллергическое заболевание, а готовность давать аллергические реакции, и, следовательно, нозология болезней у родственников может быть самая различная. Тщательно проведенный расспрос о развитии, питании, заболеваниях ребенка, его реакциях на прививки, различные медикаментозные средства – необходимое условие диагностики. У детей из семей высокого риска по развитию аллергии желательно исследовать уровень иммуноглобулинов сыворотки крови (особенно Е) и проводить тесты на выявление специфической гиперчувствительности.Лечение
Важное значение имеет лечебное питание.Принципы гипоаллергенной диеты: 1. исключение из питания причинно-значимых аллергенов (выявленных клинически и специальными методами диагностики – кожными и лабораторными тестами), а также исключение продуктов, вызывающих перекрестные аллергические реакции (пищевые, пыльцевые, лекарственные и другие аллергены), обладающих повышенной сенсибилизирующей и гистамин-либерирующей активностью; продуктов, содержащих экстрактивные вещества, консерванты и красители; 2. адекватная замена исключенных продуктов натуральными или специализированными лечебными продуктами в соответствии с возрастными потребностями и особенностями функционального состояния органов пищеварения ребенка; 3. «функциональное питание» – использование продуктов, способствующих нормализации кишечного биоценоза, оказывающих регулирующее влияние на физиологические функции, в том числе и на состояние иммунной системы.
При приготовлении пищи необходимо соблюдать щадящую кулинарную обработку. Блюда готовятся на пару, отвариваются, запекаются. Пища детям после года жизни дается преимущественно в неизмельченном виде. Применяется предварительная специальная обработка некоторых продуктов (очищенный и мелко нарезанный картофель вымачивается в холодной воде в течение 12–14 ч, остальные овощи и крупы вымачиваются в течение 1–2 ч, мясо подвергают двойному вывариванию). Блюда не должны быть очень горячими. В зависимости от степени тяжести течения АтД и в процессе работы с больным, выяснения спектра индивидуально непереносимых продуктов, диета должна постепенно расширяться с учетом степени аллергизирующей активности пищевых продуктов (см. табл.15). Установлено, что аллергия к коровьему молоку выявляется у 80–90% детей, страдающих АтД на первом году жизни. Оптимальным видом вскармливания детей первого года жизни является грудное вскармливание.
Грудное вскармливание предупреждает формирование сенсибилизации у детей благодаря ряду факторов: 1. IgА, содержащийся в материнском молоке, препятствует проникновению в организм ребенка аллергенов; 2. грудное вскармливание препятствует развитию дисбиоза кишечника; 3. грудное вскармливание обеспечивает поступление в ЖКТ ребенка молочнокислых бактерий, которые способствуют более полному расщеплению пищевых ингредиентов.
Таблица 15 – Продукты с различной степенью аллергизирующей активности
| Степень | Продукты |
|---|---|
| Высокая | Цельное коровье молоко, яйца, рыба и другие морепродукты, куриное мясо, морковь, свекла, томаты, болгарский перец, грибы, сельдерей, пшеница, рожь, клубника, земляника, малина, ежевика, цитрусовые, виноград, дыня, хурма, ананас, гранат, киви, черная смородина, манго, мед, шоколад, орехи, кофе,горчица |
| Средняя | Сливочное масло, говядина, индейка, гречка, овес, рис, кукуруза, картофель, перец зеленый, бобы, горох, соя, абрикосы, персики, вишня, красная смородина, черника, брусника, клюква, шиповник, голубика, бананы, арбуз |
| Низкая | Тощая баранина, постная свинина, кролик, конина, кисломолочные продукты, кабачки, патиссоны, репа и тыква светлых тонов, цветная и белокочанная капуста, огурцы, салат, петрушка, укроп, перловка, пшено, рафинированное растительное масло, яблоки и груши зеленой и белой окраски, белая смородина, белая черешня, крыжовник, чернослив |
Их подразделяют на 3 основные группы: 1. пробиотики – живые бактерии, являющиеся представителями нормальной микрофлоры кишечника; 2. пребиотики – неперевариваемые компоненты пищи, способствующие функционированию нормальной микрофлоры кишечника; 3. синбиотики – смесь про- и пребиотиков.
Наружная терапия АтД предполагает: 1. устранение или уменьшение воспалительных изменений на коже и связанных с ним симптомов (зуд, гиперемия, отек); 2. уменьшение сухости кожи, улучшение барьерных функций; 3. профилактика и устранение вторичной инфекции.
Учитывая клинический полиморфизм АтД, назначение наружной терапии больному должно быть индивидуальным, с учетом возраста и клинико-морфологической формы, в соответствии со стадией кожного процесса (таблица 16). Противовоспалительные средства наружного действия представлены двумя группами: топические кортикостероиды (КС) и лекарственные средства, не содержащие КС. Для наружного применения используются негалогенизированные лекарственные средства нового поколения, обладающие высокой степенью безопасности и выраженной биологической активностью: метилпреднизолона ацепонат, мометазона фуроат, гидрокортизона бутират. Эти лекарственные средства разрешены к применению: с 6 месяцев – метилпреднизолона ацепонат (эмульсия, мазь), гидрокортизона бутират (мазь); с 2-х лет – мометазона фуроат (лосьон, мазь, крем).
Таблица 16 – Схема последовательности применения различных форм наружных лекарственных средств при лечении атопического дерматита
| Характер воспалительного процесса | Лекарственная форма |
|---|---|
| Острое воспаление с выраженными экссудативными явлениями (мокнутие, корки, отечность, гиперемия) и субъективными ощущениями | Примочки, аэрозоли, влажно высыхающие повязки, гели |
| Острое воспаление без мокнутия (стихание воспалительного процесса) | Взбалтываемые взвеси (болтушки), аэрозоли, кремы, пасты, гели, лосьоны |
| Подострое воспаление | Аэрозоли, пасты, лосьоны, гели, мази, кремы |
| Хроническое воспаление (инфильтрация и лихенизация пораженной кожи, эритематосквамоз) | Мази, жирные мази |
| Клиническая ремиссия | Средства лечебной косметики –увлажняющие кремы, липосомальные кремы, лосьон |
Основными задачами терапии являются: 1. улучшение процессов расщепления и всасывания пищевых продуктов; 2. нормализация микробного пейзажа кишечника; 3. коррекция функциональных нарушений со стороны ЖКТ.
Учитывая часто наличие у больных АтД нарушений экзокринной функции поджелудочной железы, процессов пристеночного пищеварения (в частности, лактазной недостаточности), им показано использование заместительной терапии ферментативными препаратами. При наличии клинических признаков и микробиологического подтверждения дисбактериоза кишечника у пациентов с АтД показано восстановление нормальной микрофлоры. Условно-патогенные микроорганизмы и продукты их обмена при дисбактериозе кишечника у больных АтД повышают проницаемость слизистой оболочки, вызывают усиление высвобождения медиаторов аллергии, усугубляя течение АтД. Эти же механизмы вызывают обострение кожного процесса после перенесенной острой кишечной инфекции, при инвазиях гельминтов и простейших. В настоящее время установлена эффективность профилактического применения бактериальной заместительной терапии у детей с первых месяцев жизни для уменьшения риска развития аллергических заболеваний, в первую очередь – пищевой аллергии и АтД.
Коррекция дисбиоза кишечника проводится по трем направлениям: 1. селективное подавление роста условно-патогенных микроорганизмов; 2. «заселение» кишечника нормальной флорой с помощью пробиотиков; 3. стимуляция роста нормальной микрофлоры кишечника.
Селективное подавление роста микроорганизмов проводится бактериофагами, обладающими высокой специфичностью к условнопатогенным бактериям: стафилококковый бактериофаг, колипротейный, бактериофаг клебсиеллы поливалентный. Для «заселения» кишечника нормальной флорой используют бактерийные препараты, содержащие лиофильно высушенные штаммы бифидо – и лактобактерий. Монокомпонентные бифидосодержащие и лактосодержащие пробиотики малоэффективны. Бактерии в лиофилизированных препаратах находятся в состоянии анабиоза и для их активации необходимо длительное время. Лучше использовать препараты, содержащие живые бактерии, способные прижиться в кишечнике за короткое время.
Профилактика
Профилактика развития тяжелых аллергических реакций и аллергических заболеваний у таких детей должна быть комплексной и начинаться антенатально – с исключения в питании беременной женщины из «аллергической семьи» трофаллергенов, лекарств, часто вызывающих аллергические реакции.Принципы ведения таких детей в поликлинике: 1. Обязательность ведения «пищевого дневника». 2. Максимально длительное естественное вскармливание с относительно поздним введением соков и прикормов (с 6–7 мес.). Соки и прикормы, обладающие высокой сенсибилизирующей активностью, должны быть исключены из питания ребенка. Не следует давать соки из желтых и красных фруктов. При искусственном и смешанном вскармливании детей с АтД целесообразно использовать кисломолочные продукты, 1–2 раза в год проводить профилактику дисбактериоза бифидумбактерином. 3. После года назначают диету, из которой исключены облигатные аллергены (яйца, рыба, шоколад, кофе, бананы, земляника, черная смородина, малина, мед и орехи), экстрактивные вещества, приправы, пряности, консервы, острые и соленые блюда. 4. Создание гипоаллергенной обстановки дома: влажная уборка не реже 2 раз в сутки, включая батареи центрального отопления, пол под коврами, верх шкафов; нежелательны домашние животные, рыбы в аквариуме, цветы; на полу линолеум и покрытие лаком; недопустимы ковры, книги в незакрывающихся полках, шкафах, стирка белья с синтетическими моющими средствами в присутствии ребенка, пуховые и перьевые подушки, матрацы и одеяла. 5. Индивидуализация плана прививок и подготовка ребенка к прививке неспецифической гипосенсибилизирующей терапией. 6. Исключение лекарственных облигатных аллергенов (пенициллина, биопрепаратов) и использование минимального набора медикаментов при любых заболеваниях. 7. Раннее выявление дискинезии желчных путей, анемий, рахита, гельминтозов, гипотрофии, дисбактериоза и активная санация очагов хронической инфекции.
Прививки детям с АтД делают лишь через 1 мес. после последнего выраженного обострения аллергоза. За 5 дней до вакцинации и в течение 5 дней после нее назначают антигистаминные препараты в возрастных дозировках. Необходимо обеспечить страдающего АтД и его семью необходимой информацией для успешного контроля течения болезни и действий в соответствии с планом медикаментозного лечения, разработанным врачом. Акцент в обучении должен делаться на развитие постоянного партнерства между врачом, больным и членами его семьи.
Лимфатико-гипопластическая аномалия конституции
Понятие «лимфатический диатез» (diathesis Iymphatica) введено австрийским патологоанатомом А. Пальтауфом и педиатром Т. Эшерихом в 1889–1890 гг. Правильней его называть ЛгАК. Максимальная частота ЛгАК отмечается в дошкольном возрасте (от 3 до 6 лет), составляя, по М. С. Маслову (1926), 3,2–6,8%, Ю. Е. Вельтищеву (1995) – 11%, а по Л. К. Баженовой (1994) – даже 12,5–24% детей. ЛгАК характеризуется генерализованным стойким увеличением лимфатических узлов, дисфункцией эндокринной системы (гиподисфункция надпочечников и симпатико-адреналовой системы, дисплазия вилочковой железы) со сниженной адаптацией к воздействиям окружающей среды. У таких детей обнаруживают гипоплазию хромаффинной ткани, ретикулоэпителиального аппарата вилочковой железы – телец Гассаля (при одновременной гиперплазии ретикулярной стромы лимфатических узлов), гипофункцию коры надпочечников, а нередко и сердечно-сосудистого аппарата (сердце, гладкомышечный аппарат сосудов), щитовидной и околощитовидной желез, половых желез, наличие стигм дизэмбриогенеза. Основными маркерами ЛгАК являются стойкое увеличение лимфатических узлов и вилочковой железы с лимфоцитозом в крови, гипофункция надпочечников с низкими резервными возможностями при стрессе, врожденная генерализованная иммунопатия (неклассифицируемый иммунодефицит) и избыточная масса тела.Этиология
Основная роль в формировании ЛгАК принадлежит факторам внешней среды, действующим внутриутробно (токсикозы беременных, заболевания матери, приводящие к повышенной проницаемости плаценты и пассивной сенсибилизации плода, инфекционные заболевания матери во второй половине беременности), перинатально (гипоксия, родовая травма, инфекции), внеутробно (длительные инфекционно-токсические заболевания, неправильно леченные; искусственное нерациональное вскармливание с избытком белков или углеводов). ЛгАК чаще встречается у детей из семей с аллергической предрасположенностью. Под влиянием длительных инфекционно- токсических воздействий на фоне аллергической предрасположенности нарушается функция как периферического лимфатического аппарата, так и центрального (вилочковой железы), что в дальнейшем приводит к дисфункции надпочечников и хромаффинной системы.Патогенез
Учитывая ведущую роль инфекционно-токсических факторов в формировании ЛгАК, наиболее вероятно, что у большинства детей имеются латентнотекущие вирусные инфекции. Высокую частоту таких инфекций у новорожденных г. Москва доказала Л. С. Лозовская (1997). У детей с ЛгАК имеет место гиперплазия лимфоидного аппарата, в том числе лимфоузлов, что проявляется в общем анализе крови лимфоцитозом и моноцитозом, а также наблюдаются низкие уровни сывороточного тимического фактора (тимозина), увеличение числа В- лимфоцитов, О-лимфоцитов и Т-супрессоров при некотором снижении общего количества Т-лимфоцитов и Т-хелперов (отношение Т- хелперы: Т-супрессоры, в норме равное 2 и более, снижено до 1 и менее). Известно, что между вилочковой железой и надпочечниками существует взаимодействие по типу обратной связи. Вещества, синтезируемые ретикулоэпителиальным аппаратом вилочковой железы, угнетают секрецию глюкокортикоидов, тогда как гормоны, синтезируемые лимфоидным аппаратом, стимулируют ее. Возможно, корреляционное взаимодействие вилочковой железы и надпочечников осуществляется на уровне гипоталамуса, так как из него, с одной стороны, выделены гормоны, стимулирующие секрецию гормонов надпочечниками, с другой – вещества, влияющие на функцию вилочковой железы, а уровень АКТГ при ЛгАК имеет тенденцию к снижению. Доказано, что у детей с ЛгАК снижена интенсивность синтеза катехоламинов и глюкокортикоидов, и на этом фоне соотношение синтеза глюкокортикоиды-минералокортикоиды сдвинуто в сторону минералокортикоидов, что способствует вторичной гиперплазии лимфоидной ткани, задержке в организме натрия, воды, хлоридов. Водный обмен у детей неустойчив. Это обусловливает колебания массы тела, легкость развития отечности. Содержание сахара крови, как правило, невысокое. Активность каталазы крови снижена.Клиническая картина
Дети с ЛгАК бледные, вялые, апатичные, тургор тканей снижен, мускулатура развита слабо, тонус ее понижен. Длина тела или соответствует возрастным нормам, или их превышает. Нередко обращают на себя внимание короткая шея, широкий грубый «костяк» и в то же время недлинные узкие лопатки с крыловиднообразно выступающими углами, сужение верхней апертуры грудной клетки, горизонтальное расположение ребер, genu valga, pedes plani. Дети быстро утомляются, плохо переносят длительные и сильные раздражения. Наиболее характерной чертой ЛгАК является склонность к значительному стойкому увеличению лимфатических узлов, вилочковой железы. Характерно также разрастание мезентериальных и медиастинальных лимфатических узлов, лимфатических фолликулов задней стенки глотки, языка, увеличение небных и носоглоточной миндалин. Аденоидные разрастания носоглоточной миндалины приводят к на-рушению носового дыхания, затяжным ринитам, своеобразному «аденоидному» типу лица (открытый рот, выступающая вперед верхняя челюсть, одутловатое лицо), ухудшают кровоснабжение мозга, так как перепады давления в носу при дыхании имеют определенное «присасывающее» значение для притока крови к лобным отделам мозга. Со стороны нервной системы имеет место преобладание тормозных процессов, что проявляется вялостью, малоподвижностью, медленным усвоением школьной программы. При выраженном увеличении вилочковой железы развиваются признаки сдавления дыхательных путей: низкий тембр голоса, осиплость, запрокидывание головы во время сна, шумное дыхание, инспираторно-экспираторная одышка, усиливающаяся во сне и вообще при горизонтальном положении ребенка, «петушиный крик» при плаче, «беспричинный» кашель. Иммунопатия с неклассифицированным иммунодефицитом у детей с ЛгАК проявляется, прежде всего, высоким инфекционным индексом, то есть, это группа «часто болеющих детей». У них нередко выявляют кожные изменения, свойственные ЭКАК, склонность к частым и затяжным респираторным инфекциям и иммунокомплексной патологии – васкулитам, артралгиям, реже – артритам, миокардитам, инфекционно-зависимой бронхиальной астме и аутоиммунным заболеваниям. Инфекционные заболевания дыхательных путей у таких детей часто протекают с клиническими признаками нарушений микроциркуляции, нейротоксикоза или симптомами перемежающейся соледефицитной надпочечниковой недостаточности: коллапсы, диспепсические расстройства (срыгивания, рвоты, диарея, метеоризм с гипонатриемией в крови). Со стороны сердечно-сосудистой системы отмечаются приглушение тонов сердца, функциональные шумы, выслушиваемые как над сердцем, так и над крупными сосудами, тенденция к низким цифрам артериального давления, тахикардия. Иногда у них находят малое, так называемое «капельное сердце», гипоплазию дуги аорты, врожденные пороки сердца. Необходимо помнить, что у детей с ЛгАК имеется повышенный риск развития синдрома внезапной смерти (mors thymica). М. С. Маслов и другие авторы объясняют причину смерти гипоплазией хромаффинной системы, недостаточным поступлением в кровь адреналина, изменением тонуса сердца и сосудов, преобладанием ваготонических явлений, которые могут вызвать паралич сосудов и остановку сердца в ответ на стрессорную ситуацию. Могут быть субфебриллитеты, не связанные с инфекцией, которые имеют нейроэндокринный генез. В периферической крови при ЛгАК выявляют лимфоцитоз и моноцитоз, анемию, увеличение числа О-лимфоцитов и лимфоцитов, несущих на своей поверхности Fc-рецепторы, повышенный уровень ЦИК, признаки неклассифицируемого иммунодефицита, при биохимических исследованиях – диспротеинемию, повышенный уровень общих липидов и холестерина, низкие величины АКТГ, ТТГ, кортизола.Диагноз и дифференциальная диагностика
При диагностике ЛгАК необходимо помнить, что, по данным разных авторов, увеличение вилочковой железы при тщательном клинико-рентгенологическом исследовании можно обнаружить у 30–50% детей раннего возраста, чаще после заболеваний. Это физиологическое состояние. Кроме того, у большинства детей в возрасте 3–6 лет отмечается некоторая гиперплазия периферического лимфоидного аппарата. Причина этого не ясна. Частые заболевания, хронические очаги инфекции способствуют еще большему увеличению лимфоидного аппарата. Однако достаточно интенсивная и рациональная санация очагов инфекции может привести не только к полной нормализации общего состояния, но и к значительному уменьшению лимфатических узлов. О диагнозе ЛгАК следует думать тогда, когда имеется характерный внешний вид ребенка в сочетании со стойким, значительным увеличением лимфатических узлов и вилочковой железы, сохраняющимся в период, свободный от инфекции. Целесообразно лабораторными методами доказать наличие персистирующих вирусных инфекций (ПЦР, выявление антител и др.). Рентгенологическим признаком увеличения тимуса является повышение кардиотимико-торакального индекса, выраженное в процентах ширины кардиотимической тени у места бифуркации трахеи к поперечному диаметру грудной клетки на уровне купола диафрагмы. Предлагают считать вилочковую железу четко увеличенной, если тимико-торакальный индекс у детей первых месяцев жизни превышает 50%, в 6–12 мес. – более 43%, в 1–3 года – более 38%, в 3 года – более 35%, в7 лет и старше – более 28%. При первичном обнаружении четкой тимомегалии ребенка необходимо проконсультировать у эндокринолога, иммунолога и хирурга.Таблица 17 – Тимико-торакальный индекс (%) при тимомегалии у детей разного возраста (Баранов А. А. и соавт., 1996)
| Возраст | Норма | 1 степень | II степень | III степень |
|---|---|---|---|---|
| До 1 года | 26,0+3,0 | 36,7+0,4 | 44,5+0,6 | 57,2+0,8 |
| 1–3 года | 23,1 ± 0,2 | 33,1+0,2 | 44,0+0,4 | 56,4+1,0 |
| 3 года | 22,0+0,2 | 30,8+6,0 | 43,0+1,3 | - |
Лечение
В лечении детей с ЛгАК основное значение имеют соблюдение режима дня, достаточное пребывание на свежем воздухе, планомерное закаливание, массаж и гимнастика. В пище детей целесообразно ограничивать коровье молоко и легкоусвояемые углеводы (каши, кисель, сахар). Коровье молоко заменить кисломолочными продуктами («НАН кисломолочный», Нестле, Швейцария). Прикормы целесообразны овощные, фруктовые. Показано назначение адаптогенов, средств, стимулирующих защитные силы организма и функцию надпочечников: чередующиеся курсы глицирама, дибазола, метацила, пентоксила, витаминов В1, В2, В5, В6, В12, С, А, Е, настойку элеутерококка, женьшеня, золотого корня (1 капля на год жизни). Необходимо правильно лечить инфекции, анемию. Учитывая изложенное о патогенезе ЛгАК, таким детям показано (особенно при доказанной персистирующей вирусной инфекции или наличии хронических очагов инфекции – аденоидита, пиелонефрита и др.) – назначение курса Виферона (противовирусный иммуностимулирующий препарат в свечах). Детям с ЛгАК назначают Виферон 1 (150 000 ME интерферона в одной свече) по 2 свечи в сутки с 12- часовым интервалом в течение 10 дней, далее в течение 1 нед. через день по 2 свечи в сутки с 12-часовым интервалом, затем в течение 1 нед. – через день по 1 свече на ночь, после чего – по 1 свече на ночь 2 раза в неделю в течение 6–7 нед. и далее – 3 нед. по 1 свече на ночь 1 раз в неделю. Общий курс составляет 3 мес. При отсутствии доказанных инфекций курс Виферона может быть короткий – 10 дней. Аденоидные разрастания следует удалять хирургически только при полном отсутствии носового дыхания или при частых рецидивах воспаления органов дыхания. Нередко после аденотомии у детей, страдающих диатезами, аденоидные разрастания появляются вновь. Профилактические прививки детям с ЛгАК производят в обычные сроки, но при соответствующей подготовке, аналогичной таковой при ЭКАК. Диспансерное наблюдение за детьми с ЛгАК в поликлинике предусматривает наблюдение педиатра, консультации эндокринолога, иммунолога, отоларинголога, так как такие дети предрасположены к заболеваниям органов дыхания, ЛОР-патологии и аллергическим процессам.Профилактика
Наиболее важным звеном профилактики является лечение инфекций, рациональное питание беременной женщины и правильное вскармливание ребенка в соответствии с возрастом. В диете необходимо несколько ограничить количество жиров, легкоусвояемых углеводов, соли и жидкости. Следует избегать перекорма. Необходимо оберегать детей от сильных воздействий. Применение энергичных мероприятий (инфузий, наркоза, операции) требует необходимой подготовки. Большое значение имеют соблюдение режима дня, прогулки, закаливание, массаж и гимнастика.Нервно-артритический диатез
Понятие «нервно-артритический диатез» (Diathesis neuroarthritica) в педиатрию ввел в 1901–1902 гг. Дж. Комби. Нервно-артритический диатез (НаД) характеризуется повышенной нервной возбудимостью, расстройствами питания, склонностью к кетоацидозу, а в дальнейшей жизни предрасположенностью к развитию ожирения, интерстициального нефрита, мочекаменной болезни, атеросклероза, диэнцефальных заболеваний, сахарному диабету второго типа, подагры и обменных артритов. Нарушения обмена мочевой кислоты являются ведущим лабораторным маркером НаД, а мочекислый диатез, пуриноз – разновидностью НаД. Частота НаД у детей составляет примерно 3–5%, и в последнее десятилетие отмечается ее нарастание в России.Этиология
В формировании у ребенка НаД играют роль, с одной стороны, наследование некоторых патологических свойств обмена веществ, с другой – питание, режим, среда. В семье детей, подверженных НаД, обнаруживают проявления болезни обмена веществ в виде подагры, тучности, желчекаменной болезни, атеросклероза, сахарного диабета, неврастении, мигрени, ишемической болезни.Патогенез
В патогенезе НаД основное значение имеет следующее: 1. высокий уровень возбудимости на любом уровне рецепции; 2. нарушение обмена пуринов с увеличением их содержания в крови и моче; 3. низкая ацетилирующая способность печени и другие нерасшифрованные митохондриальные ее дефекты.Ряд авторов придерживаются гипотезы наследования мочекислотного диатеза по аутосомно-доминантному типу с пониженной пенетрантностью у обоих полов, но более низкой у женщин; другие авторы склоняются в пользу полигенного наследования. Это подчеркивает роль факторов внешней среды в формировании диатеза. Самым характерным лабораторным тестом при данном диатезе является повышение уровня мочевой кислоты в крови (выше 268 мкмоль/л). У больных отмечается повышение синтеза мочевой кислоты, а не снижение ее распада. Склонность к аллергическим заболеваниям и парааллергическим реакциям при НаД может быть объяснена тем, что мочевая кислота ингибирует аденилатциклазу, синтез циклических нуклеотидов. Снижение уровня глюкозы в крови, усиленный липолиз при голодании (длительный перерыв приемов пищи), острых заболеваниях, стрессах, повышенное поступление жиров с пищей способствуют кетогенезу и развитию у детей с НаД кетоацидоза.
Клиника
Уже в грудном возрасте у ребенка отмечается повышенная нервная возбудимость (плохой сон, беспокойство, капризность, срыгивание, рвота, неустойчивый стул). Психическое развитие детей с НаД опережает возрастные нормы: они любознательны, оживлены, легко запоминают информацию, успешно занимаются в школе. Обычно этих детей относят к сильному неуравновешенному, повышенно возбудимому типу нервной системы. Нередко у них бывают ночные страхи, тики, хореоподобные приступы, эмоциональная лабильность, повышенная чувствительность к запахам, идиосинкразии, привычные рвоты, энурез, навязчивый кашель. Все неврологические симптомы у детей с НаД объединяют термином-неврастенический синдром, который является ведущим клиническим маркером НаД. Часто дети с НаД жалуются на боли в животе, дизурические явления, боли в суставах. Частый синдром НаД – стойкая, плохо поддающаяся лечению, анорексия. Большая часть детей с НаД имеют низкую массу тела. Иногда, чаще девочки, быстро полнеют в пубертатном возрасте. Периодически у детей с НаД внезапно или после короткого недомогания (возбуждение, головная боль, анорексия, тошнота, запор, слегка ахоличный стул) может появиться повторная неукротимая рвота, длящаяся 1–2 дня и более, схваткообразные боли в животе, запах ацетона изо рта. В дальнейшем могут развиться признаки эксикоза, шумное дыхание, гемодинамические нарушения, гипертермия, кома. Это состояние определяют как ацетонемическая рвота (ацетонемический криз). Стандартная последовательность событий при синдроме ацетонемической рвоты такова: неправильное питание (избыточное количество жиров), потеря аппетита, запах ацетона изо рта, повторные рвоты, развитие эксикоза. Провоцирующими факторами могут быть острые заболевания, стрессы, злоупотребление мясной и жирной пищей при недостаточном количестве углеводов, насильственное кормление, потребление шоколада, бобов, какао, кофе. В период криза в крови повышается уровень кетоновых тел, аммиака, мочевой кислоты, снижается рН (метаболический ацидоз), в моче появляется ацетон. У детей с НаД могут наблюдаться беспричинные подъемы температуры, приступы мигрени, периодические колики (кишечные, пузырные, печеночные, почечные), уртикарные сыпи, зудящие папулезные изменения после укусов насекомых, отек Квинке, крапивница, обструктивный бронхит, бронхиальная астма. Урикозурическая нефропатия характеризуется уратной кристаллурией, микрогематурией, протеинурией, абактериальной лейкоцитурией, цилиндрурией, интерстициальным нефритом со снижением концентрационной способности почек, склонностью к артериальной гипертонии, пиелонефриту, уролитиазу и мочекаменной болезни.Дифференциальная диагностика
НаД необходимо дифференцировать от различных неврозов, ревматизма, инфектартрита, пиелонефрита, субфебрильных состояний, обусловленных хроническими очагами инфекции, хронического панкреатита и холецистита. Известна наследственная аномалия обмена пуринов – синдром Леша-Найхена, где также имеет место высокий уровень мочевой кислоты, клиническим признаком которой является аутоагрессивность.Лечение
Основной метод лечения – рациональный режим и диета. Детей надо оберегать от интенсивных психических нагрузок, перегрузок в школе и в дополнительных кружках, ограничивать просмотр телевизионных передач. Полезны систематическое закаливание, утренняя зарядка, прогулки, занятия физкультурой. В диете должны преобладать молочные продукты, овощи, фрукты, «защищенные» крупы (гречневая, овсяная, перловая, пшено и др.), ржаная мука. Ограничивают мясо, птицу, речную рыбу (особенно жареные, копченые), бульоны, жиры (кроме растительных). Полностью исключают мясо молодых животных (телятина, цыплята), крепкие рыбные и мясные бульоны, субпродукты (мозги, печень, почки), колбасные изделия, грибы (белые, шампиньоны), студень, некоторые овощи (щавель, шпинат, спаржа, ревень, цветная капуста, петрушка, бобовые, зеленый горошек), шоколад, кофе, какао, крепкий чай, все продукты промышленного консервирования, на которых нет этикетки «Для детского питания». Показано обогащение пищи солями калия, увеличение количества вводимой жидкости (щелочные минеральные воды, цитратные смеси при кислой реакции мочи, клюквенные, брусничные, облепиховые отвары, морсы и др.). При обилии солей в моче руководствуются принципами ведения детей с дисметаболическими нефропатиями (вышеуказанная диета, обильное питье, режим «принудительных» мочеиспусканий через 2–3 часа). Детей с НаД не следует кормить насильно, но надо стараться избегать длительных перерывов в еде. На ночь лучше давать продукты, содержащие трудноусвояемые углеводы (гречневая, овсяная каши, ржаной хлеб, овощи, картофель). При снижении аппетита целесообразно назначение абомина, других препаратов, улучшающих аппетит (витамины В6, B1, оротат калия). Показана фитотерапия (настои корня валерианы, травы пустырника, боярышника). Назначаются препараты растительного происхождения: Новопассит с 12 лет по 5 мл 3 раза в день; Персен в таблетках с 3 лет по 1 таблетке 1–3 раза в день, с 12 лет в капсулах по 1 капсуле 2–3 раза в день; Кратинекс с 12 лет по 1 мл 3 раза в день после еды; Гелариум гиперикум с 12 лет по 1 драже 3 раза в день во время еды и др.). Планово проводятся курсы седативных препаратов: Глицин 0,1 сублингвально детям до 3 лет по 1/2 таблетки 2–3 раза в день, старше 3 лет по 1 таблетке 3 раза в день; Тенотен детский с 3 лет по 1 таблетке 1–3 раза в день; Ноофен (Фенибут) 0,25 детям до 8 лет по 50–100 мг 3 раза в день, 8–14 лет по 1 таблетке 3 раза в день. Оправдано назначение пантотената кальция (100–150 мг в сутки), оротата калия (10–20 мг/кг в сутки). При начальных симптомах ацетонемического криза или его предвестниках целесообразно давать внутрь раствор глюкозы, сладкий чай, свежеприготовленные фруктовые соки, арбуз, дыню, щелочные минеральные воды или 0,5–1 % раствор натрия гидрокарбоната, Оралит, Регидрон, Гастролит. Поить каждые 10–15 мин. Кормить по желанию ребенка, преимущественно пищей, содержащей легкоусвояемые углеводы и с минимальным количеством жира (жидкая манная каша, картофельное или овощное пюре, кефир, молоко). Назначают Эссенциале форте (1–2 капсулы в день в течение 1–2 нед.). При ацетонемической рвоте ребенка следует госпитализировать в стационар. Лечение направлено на борьбу с ацидозом, дегидратацией и на усиление выведения и утилизацию кетоновых тел. С этой целью при тяжелом приступе вводят внутривенно капельно 5% раствор глюкозы, Кокарбоксилазу, аскорбиновую кислоту, Эссенциале форте. При рН крови 7,2 и ниже – 4% раствор натрия гидрокарбоната. Обязательны очистительная клизма и промывание желудка. Патогенетически показано детям с НаД проведение повторных курсов Аллопуринола (10 мг/кг в сутки), Колхицина (0,5–2 мг в сутки). Однако из-за возможных побочных эффектов использование данных препаратов в детской практике ограничено. Используются урикозурические препараты (Этамид или Атофан, Блемарен, Уралит, Магурлит, бензобромарон, цитратная смесь), а также гепатопротектеры (ЛИВ-52, Эссенциале и др.). Специального лечения при субфебриллитете у таких детей не требуется, и после исключения очагов инфекции лечение проводят только путем нормализации режима и диеты, назначения седативных средств.Профилактика
Соблюдение режима дня ребенком, рациональное питание, оберегание ребенка от избыточных психических нагрузок. Прогноз для жизни благоприятный, ацетонемические кризы к 9–11 годам, как правило, прекращаются. Отдаленные последствия: неврастенические расстройства, предрасположенность к развитию моче – и желчекаменной болезней, подагры, обменных артритов, ожирения, диабета.Железодефицитная анемия у детей
Максимович Н. А. – доцент, канд. мед. наук
Железодефицитная анемия (ЖДА) – анемия, обусловленная дефицитом железа в сыворотке крови и костном мозге, что сопровождается нарушением образования гемоглобина и эритроцитов, развитием трофических нарушений в органах и тканях. По рекомендации экспертов ВОЗ, диагноз анемии должен ставиться детям первых 5 лет жизни при уровне гемоглобина в пробах венозной крови ниже 110 г/л, а старшим детям – ниже 120 г/л. Следовательно, по рекомендациям ВОЗ нижней границей нормы для детей до 6-ти лет следует считать уровень гемоглобина в пробах венозной крови – 110 г/л, а для детей старше 6-ти лет – 120 г/л. В работах многих авторов (Ю. Е. Малаховский, 1981; Н. А. Коровина, 2001 и др.) отмечается, что использование капиллярной крови для определения гемоглобина и выявления анемии, хотя и менее трудоемкое, но диагностически не столь надежное, чем исследование венозной крови. Общеизвестно, что уровень венозного гемоглобина ниже капиллярного, и хотя данные различия не превышают 5–10 г/л, источник пробы должен быть обязательно указан. Предложена формула пересчета значений капиллярного гемоглобина в венозный: Нb венозной крови = (Нb капиллярной крови): 1,1В соответствии с этим Ю. Е. Малаховский (1981), Г. Ф. Султанова (1992) и Н. А. Коровина с соавторами (1999) считают, что оптимальным уровнем гемоглобина капиллярной крови для детей до 6 лет является содержание его выше 120 г/л, а для детей старше 6-ти лет – выше 130 г/л.
Таблица 18 – Классификация железодефицитных анемий (по Козарезовой Т. И. и Климкович Н. Н., 2001, с дополнениями)
| Типы | Степени тяжести |
|---|---|
| Постгеморрагическая | Легкая |
| Алиментарная ЖДА при повышенной потребности в железе | (90 г/л <Нb < 120 г/л) |
| ЖДА при недостаточном исходном уровне железа | Средняя |
| ЖДА при резорбционной недостаточности железа | (70 г/л Нb < 90 г/л) |
| ЖДА при нарушении транспорта железа | Тяжелая |
| Инфекционная или перераспределительная | (Нb < 70 г/л) |
По цветовому показателю: 1. нормохромные (цветовой показатель от 0,8 до 1,0) 2. гипохромные (менее 0,8) 3. гиперхромные (выше 1,0).
По среднему диаметру эритроцитов: 1. микроцитарные (менее 7 мкм) 2. нормоцитарные (диаметр эритроцитов 7–8 мкм) 3. макроцитарные (более 9–10 мкм).
По среднему объему эритроцитов: 1. микроцитарные анемии (МСУ менее 75 фемтолитров – фл) 2. нормоцитарные (МСУ 75–100 фл) 3. макроцитарные (МСУ более 100 фл).
По функциональной активности костного мозга: 1. регенераторные (уровень ретикулоцитов в крови от 0,5 до 5,0 %), 2. гиперрегенераторные (уровень ретикулоцитов в крови более 5,0 %), 3. гипо – или арегенераторные (уровень ретикулоцитов в крови ниже 0,5%, вплоть до отсутствия ретикулоцитов).
Таблица 19 – Распространенность железодефицитных анемий в зависимости от возраста, пола и региона (Коровина Н. А. и др., 1999)
| Страны | Дети 0–4 лет | Дети 5–12 лет | Мужчины 15–49 лет | Женщины 15–49 лет |
|---|---|---|---|---|
| Развитые | 12% | 7% | 3% | 11% |
| Развивающиеся | 51% | 46% | 26% | 47% |
| В мире (в среднем) | 43% | 37% | 18% | 35% |
Антенатальные причины железодефицитных состояний: 1. нарушение маточно-плацентарного кровообращения, плацентарная недостаточность (токсикозы, угроза прерывания и перенашивания беременности, гипоксический синдром, соматические и инфекционные заболевания); 2. фетоматеринские и фетоплацентарные кровотечения; 3. синдром фетальной трансфузии при многоплодной беременности; 4. внутриутробная мелена; 5. недоношенность, многоплодие; 6. глубокий и длительный дефицит железа в организме беременной.
Интранатальные причины железодефицитных состояний: 1. фетоплацентарная трансфузия; 2. преждевременная или поздняя перевязка пуповины; 3. интранатальные кровотечения из-за травматичных акушерских пособий или аномалий развития плаценты и сосудов пуповины; 4. постнатальные причины железодефицитных состояний; 5. причины, вызывающие нарушение поступления железа в желудочно-кишечный тракт детей.
Из наиболее частых причин, приводящих к нарушению поступления железа в желудочно-кишечный тракт детей, являются следующие: Недостаточные запасы железа. Здоровый доношенный ребенок рождается с общим фондом Fe около 250 мг (70–75мг/кг массы тела), полученным от матери. Если ребёнок родился недоношенным или была нарушена передача Fe плоду через плаценту (наличие токсикоза, кровопотери, гипоксии, сидеропении у матери, многоплодная беременность), у ребенка возникает дефицит железа. Недостаточное поступление Fe с пищей. Дефицит железа определяется не только количеством, но и формой Fe, поступающего с продуктами, поэтому питание должно быть не только достаточным, но и правильным (рациональным). Последнее обеспечивается своевременным введением прикорма, соблюдением режима дня, питания и особенностей сочетания пищевых продуктов. Недопустимо однообразное молочное, мучное или овощное питание. Вегетарианство является также одной из причин развития дефицит железа. Физиологическая суточная потребность в Fe разная в зависимости от возраста, пола и функционального состояния организма. Для детей 0–10 лет она составляет 0,7–0,8 мг, для мальчиков-подростков – 1,5 мг, для девочек-подростков – 2–2,5 мг, для беременных женщин и женщин в периоде лактации – 2,5–3 мг. Следует помнить, что повышенные потребности организма в железе формируются при интенсивном росте у недоношенных, крупных младенцев, в препубертатный и пубертатный периоды, у детей-спортсменов. Кроме того, следует принимать во внимание повышенные потери Fe из организма. Известно, что суточная потеря Fe в норме у детей составляет: в 0–1 год – 0,07–0,1 мг; в 1–4 года – 0,15 мг; в 5–8 лет – 0,2 мг; в 9–12 лет – 0,3 мг. Однако в период полового созревания мальчиков она повышается до 0,5–1 мг и девочек – 1–2 мг в сутки. Железо теряется с потом, мочой, калом, слущивающимся эпителием, ногтями, волосами. Данные потери должны быть своевременно восполнены.
Причины, снижающие всасывание железа в желудочно- кишечном тракте детей
Заболевания желудочно-кишечного тракта, протекающие с нарушением всасывания железа (целиакия; резекция части тонкого кишечника; хронический энтерит; заболевания, приводящие к развитию синдрома мальабсорбции; хронический панкреатит). Гипотиреоз. Заболевания, сопровождающиеся интоксикацией (болезни почек с хронической почечной недостаточностью; болезни печени с хронической печеночной недостаточностью и др.). Хроническая кровопотеря. Острая и хроническая кровопотеря – наиболее частая причина развития железодефицитного состояния у подростков.Наиболее частыми причинами, приводящими к кровопотере и требующими профилактических и лечебных мероприятий, являются следующие: 1. заболевания желудочно-кишечного тракта, протекающие с хронической кровопотерей (язва желудка и 12-перстной кишки, эрозивный эзофагит, гастрит, неспецифический язвенный колит, болезнь Крона, геморрагический васкулит, геморрой, трещина прямой кишки, ангиомы и телеангиэктазии желудочно-кишечного тракта); 2. заболевания печени и портального тракта (синдром Бадда- Киари с кровотечениями из расширенных вен пищевода; цирроз печени и внепеченочная портальная гипертензия, осложненные кровотечениями из вен пищевода, желудка, геморроидальных узлов); 3. заболевания почек, осложненные микро- и макрогематурией (IgA-нефропатия или болезнь Бурже; почечная форма геморрагического васкулита; гематурические варианты хронического нефрита и пиелонефрита; полипы мочевого пузыря; мочекаменная болезнь; туберкулез почек); 4. заболевания сердечно-сосудистой системы (СВД и гипертоническая болезнь с носовыми кровотечениями); 5. заболевания органов дыхания (болезни легких и бронхов, протекающие с кровотечениями – туберкулез, бронхоэктазы); 6. заболевания системы крови (гемобластозы и гипопластические анемии, осложненные кровотечениями; болезнь Маркиафавы-Микели с гемосидеринурией и гемоглобинурией;. 7. геморрагические диатезы (тромбоцитопении, гемофилия, болезнь Рандю-Ослера, коагулопатии, ДВС-синдром, геморрагический васкулит); 8. меноррагии и метроррагии при дисфункциях яичников у девочек-подростков; 9. глистные инвазии;
Наряду с вышеназванными причинами, существует ряд заболеваний, вызывающих анемию вследствие перераспределения железа. Ведущим патогенетическим механизмом анемии при этом является накопление железа в депо в виде ферритина и гемосидерина, а также в клетках макрофагальной системы и очагах воспаления, что приводит к его дефициту в эритроидных клетках костного мозга. Общее количество железа в организме при этом не снижено.
Основные заболевания, приводящие к развитию железодефицитной анемии вследствие перераспределения железа, следующие: 1. острые и хронические инфекции (бактериальные, вирусные, грибковые), сепсис; 2. инфекционный эндокардит; 3. острый пиелонефрит; 4. хронический пиелонефрит и инфекции мочевыводящих путей; 5. нагноительные заболевания бронхов, легких, плевры (бронхоэктазы, абсцесс, эмпиема плевры); 6. туберкулез различной локализации; 7. хронический остеомиелит; 8. микозы; 9. воспалительные заболевания брюшной полости (перитонит); 10. ревматоидный артрит; 11. злокачественные опухоли (при отсутствии кровопотери и гемолиза).
Патогенетические стадии железодефицитных анемий
По данным Коровиной Н. А. и соавторов (1999) выделяют следующие стадии железодефицитных состояний у детей.Прелатентный дефицит железа
Эта стадия характеризуется истощением тканевых запасов железа. Уровень транспортного фонда железа и гемоглобин остаются в пределах возрастных нормативов, а усвоение его из пищи снижается, что связывают со снижением активности ферментов ферроабсорбции в кишечнике. Прелатентный дефицит железа клинических проявлений не имеет.Латентный дефицит железа
При данной стадии наблюдается дефицит железа в тканевых депо и уменьшается транспортный его фонд, но без снижения гемоглобина и развития анемии. Из-за дефицита железа уменьшается активность Fе-содержащих энзимов. Клинические проявления в основном обусловлены трофическими нарушениями со стороны кожи и слизистых, развивающимися из-за снижения активности железосодержащих ферментов.Железодефицитная анемия
Железодефицитная анемия является заключительной стадией дефицита железа в организме. ЖДА – это патологическое состояние, обусловленное снижением гемоглобина из-за дефицита железа в организме и не сопровождается значительным снижением уровня эритроцитов в единице объема крови. Она развивается только тогда, когда исчерпаны запасы железа в организме. При ней снижается синтез гемоглобина, увеличивается концентрация протопорфирина в эритроцитах. Эритроциты приобретают типичные морфологические признаки, характерные для железодефицитной анемии: микроцитоз, анизоцитоз, пойкилоцитоз. Уменьшается насыщение эритроцитов гемоглобином, за счет чего их нормохромия сменяется гипохромией. Снижение концентрации гемоглобина приводит к развитию анемической гипоксии, являющейся разновидностью гемической гипоксии. Анемическая гипоксия, развивающаяся на фоне уже имеющегося угнетения активности ферментов тканевого дыхания, приводит к дистрофическим процессам в тканях и органах.Клиника железодефицитной анемии у детей
Наиболее ранние симптомы ЖДА можно обнаружить на стадии латентного дефицита железа. Клинические признаки латентного дефицита железа обусловлены снижением активности железосодержащих ферментов и проявляются сидеропеническим синдромом.Сидеропенический синдром, как правило, включает: 1. эпителиальные изменения (трофические нарушения кожи, ногтей, волос, слизистых оболочек: ангулярный стоматит, атрофиясосочков языка); 2. извращение вкуса и обоняния; 3. астено-вегетативные нарушения; 4. нарушение процессов кишечного всасывания; 5. дисфагию и диспептические изменения; 6. снижение местного иммунитета (повышенная заболеваемость острыми кишечными и респираторными инфекциями). Общеанемические симптомы появляются при выраженном 7. «опустошении» тканевых резервов железа и истощении механизмов компенсации его дефицита. При этом наблюдаются: 8. выраженная бледность кожных покровов, слизистых склер, появляется восковидный цвет ушных раковин, волосы становятся тонкими и редкими, язык может быть обложен и при внимательном рассмотрении удается обнаружить атрофию нитевидных сосочков на его кончике; 9. снижается аппетит, вплоть до полного отказа от пищи, появляется извращение вкуса (pica chloritica) – стремление есть мел, глину, землю; 10. изменения со стороны сердечно-сосудистой системы (тахикардия, приглушенность тонов, анемический систолический шум, тенденция к гипотонии, реже – одышка, гипоксические и дистрофические изменения на ЭКГ, повышение ударного и минутного объемов сердца); 11. нарастают астено-невротические нарушения – появляется плаксивость, апатия, адинамия, вялость; 12. у детей раннего возраста развивается задержка психомоторного развития; 13. дефицит железа способствует усиленной абсорбци и свинца в желудочно-кишечном тракте и развитию хронической свинцовой интоксикации (нефрологические, гематологические или неврологические нарушения – необратимые психомоторные, интеллектуальные и поведенческие изменения); 14. появляются лабораторные признаки анемии (см. ниже).
При типичных формах железодефицитных анемий можно выделить легкую, среднюю и тяжелую степени процесса. Все они встречаются в основном в раннем возрасте. При легкой степени ЖДА родители 3–6-месячных детей обращают внимание на вялость ребенка, ухудшение аппетита, некоторое побледнение, раздражительность. При осмотре у детей отмечается розовый цвет губ на бледноватом фоне кожи лица, бледновато восковидный цвет ушных раковин, избыточная голубизна склер, иногда определяется мягкий край печени, выступающий из-под реберной дуги на 2–4 см, иногда удается пальпировать край селезенки. В крови снижается уровень гемоглобина (до 90 г/л) и число эритроцитов (до 3,0·1012/л). Отмечается гипохромия эритроцитов. Анемия средней тяжести характеризуется уже выраженным нарушением состояния: значительной вялостью, апатией, адинамией, плаксивостью, резким снижением аппетита. Кожа при осмотре сухая, имеет место выраженная бледность кожных покровов, волосы становятся тонкими и редкими, язык может быть обложен и при внимательном рассмотрении удается обнаружить атрофию нитевидных сосочков на его кончике. Пульс становится частым, на верхушке сердца выслушивается функциональный систолический шум. Уровень гемоглобина в крови от 89 до 70 г/л, число эритроцитов – до 2,5·1012/л. При тяжелой анемии ребенок резко заторможен, вял, аппетит отсутствует, возникают запоры. У 2–3% детей более старшего возраста появляется pica chloritica – стремление есть графит, кирпич, глину, землю. Кожа бледная, с восковидным оттенком. Нередки изменения ногтей (койлонихия, истончение, слоистость) и волос (тусклость, алопеция). В углах рта заеды. Язык лишается нитевидных и грибовидных сосочков на всем протяжении, становясь как бы лакированным. Со стороны сердечно-сосудистой системы отмечаются тахикардия, сис-толический шум на верхушке сердца, хлопающий 1 тон, яремные вены набухают, появляются одутловатость лица и пастозность нижних конечностей. Выраженная гепатоспленомегалия обусловливает значительное увеличение живота. В крови уровень гемоглобина падает ниже 70 г/л и число эритроцитов уменьшается ниже 2,5·10 /л). Клиническая картина скрытого дефицита железа напоминает таковую при железодефицитной анемии, но симптоматика прояв-ляется значительно реже. У детей отмечаются умеренная бледность кожных покровов, видимых слизистых оболочек, сухость кожи, тро-фические изменения волос, ногтей, довольно часто наблюдаются извращение вкуса, респираторные заболевания. У ряда детей выявляется астеновегетативный синдром: беспокойный сон, раздражительность, утомляемость, головокружение, головная боль. Несколько реже отмечаются атрофический глоссит и ангулярный стоматит. Все эти клинические симптомы определяются при нормальных показателях периферической крови на фоне снижения уровня сывороточного железа, коэффициента насыщения трансферрина, десфераловой сидероурии и повышения общей железосвязывающей способности сыворотки крови. Хлороз – своеобразная форма анемии, встречающаяся у девочек в препубертатном и пубертатном периодах. Заболевание проявляется слабостью, легкой утомляемостью, иногда обмороками, головокружением, сердцебиением, снижением аппетита, склонностью к запорам. Кожа алебастровой бледности, у некоторых больных с зеленоватым оттенком. Боли в эпигастрии и pica chloritica сочетаются с олиго – или аменореей. Возрастно-половая обусловленность патологии свидетельствует об участии в патогенезе эндокринных факторов.
Лабораторные признаки железодефицитной анемии у детей
Наиболее полно систематизировали лабораторные признаки ЖДА Коровина Н. А. и соавторы (1999). При постановке диагноза железодефицитной анемии они рекомендуют использовать следующие две группы лабораторных показателей.Лабораторные показатели, характеризующие состояние «красной крови»: 1. количество эритроцитов 2. уровень гемоглобина 3. цветовой показатель 4. среднее содержание гемоглобина в эритроците 5. средняя концентрация гемоглобина в эритроците 6. средний объем эритроцитов 7. морфология эритроцитов 8. количество ретикулоцитов.
Лабораторные показатели, характеризующие состояние обмена железа в организме: 1. Показатели транспортного фонда железа: • уровень сывороточного железа, • общая железосвязыващая способность сыворотки, • латентная железосвязывающая способность сыворотки, • коэффициент насыщения трансферрина. 2. Показатели запасов железа в организме: • десфераловый тест, • уровень сывороточного ферритина.
Из таблицы видно, что критериями диагностики латентного дефицита железа являются снижение уровня ферритина сыворотки, изменение показателей транспортного фонда железа (снижение железа сыворотки, повышение общей и латентной железосвязывающей способности сыворотки, нормальные или сниженные значения коэффициента насыщения трансферрина), но без лабораторных признаков анемии.
Таблица 20 – Лабораторные критерии диагностики латентного дефицита железа и железодефицитной анемии у детей* (по Коровиной Н. А. с соавторами, 1999)
| Показатель | Норма | Латентный дефицит железа | Анемия железодефицитная |
|---|---|---|---|
| Гемоглобин до 6 лет | > 110 | > 110 | > 110 |
| Гемоглобин старше 6 лет | > 120 | > 120 | < 120 |
| Цветовой показатель | 0,86–1,05 | 0,86–1,05 | < 0,86 |
| МСН (пг) | 24–33 | 24–33 | < 24 |
| МСНС (%) | 30–38 | 30–38 | < 30 |
| Железо сыворотки (мкмоль/л) | 10,6–33,6 | < 14 | < 14 |
| ОЖСС (мкмоль/л) | 40,6–62,5 | > 63 | > б3 |
| ЛЖСС (мкмоль/л) | < 47 | > 47 | > 47 |
| Процент насыщения трансферрина (%) | > 17 | 17 | < 15–16 |
| Ферритин сыворотки (мкг/л) | > 12 | < 12 | < 12 |
| Десфераловая сидероурия (мг/сутки) | 0,65+0,006 | < 0,4 | < 0,4 |
Следует помнить, что для уточнения характера и причин снижения гемоглобина и корректной трактовки отмеченных изменений необходимо выполнить развернутый клинический анализ крови с исследованием содержания ретикулоцитов и тромбоцитов. Снижение уровня гемоглобина следует считать проявлением железодефицитной анемии только в том случае, если выявляются гипохромия (морфологически и по цветовым индексам), нормальный уровень ретикулоцитов и снижение транспортного фонда железа. С целью дифференциального диагноза и при формировании рефрактерной ЖДА следует выполнить костномозговую пункцию. При ЖДА в костном мозге наблюдается неэффективный эритропоэз, одним из важных признаков которого является снижение количества сидеробластов до 10–15% и ниже (норма – 20–50%).
Краткая характеристика лабораторных показателей, используемых при постановке диагноза железодефицитной анемии
Количество эритроцитов
По данным различных авторов – Мазурина А. В., Воронцова И. М. (1986, 2000) и других – количество эритроцитов у детей составляет: 1. у детей в возрасте до 6-ти лет: – 3,7·1012/л – 5,1·1012/л; 2. у мальчиков 7-ми лет и старше: – 4,0·1012/л – 5,1 ·1012/л; 3. у девочек 7-ми лет и старше: – 4,0·1012/л – 4,4·1012/л.Уровень гемоглобина
Известно, что уровень венозного гемоглобина ниже капиллярного. Предложена формула пересчета значений капиллярного гемоглобина в венозный: Нb венозной крови = (Нb капиллярной крови):1,1. Как отмечалось выше, Ю. Е. Малаховский (1981), Г. Ф. Султанова (1992) и Н. А. Коровина с соавторами (1999) считают, что оптимальным уровнем гемоглобина капиллярной крови для детей до 6 лет является содержание его выше 120 г/л, а для детей старше 6-ти лет – выше 130 г/л.Таблица 21 – Критерии постановки диагноза анемии по содержанию гемоглобина в венозной крови (по данным Шабалова Н. П., 1996 и ОБН Б.А., 1982)
| Возраст детей | Уровень гемоглобина (г/л) |
|---|---|
| 0–14 дней | <145 |
| 15–28 дней | <120 |
| 1 мес. - 6 лет | <110 |
| 6–14 лет | <120 |
Цветовой показатель
Цветовой показатель (ЦП) характеризует относительное содержание гемоглобина в эритроцитах. ЦП вычисляется эмпирически по формуле «тройки» – гемоглобин пациента (г/л) умножается на 3 и делится на первые 3 цифры эритроцитов:ЦП = (Hbх3): Эр
где: Нb – гемоглобин пациента (г/л); Эр – первые 3 цифры эритроцитов пациента (без запятой).Пример: содержание гемоглобина – 112 г/л, количество эритроцитов – 4,07·1012л. ЦП = (112·3):407 = 0,83. Нормальные значения цветового показателя у детей – 0,85–1,05.
Среднее содержание гемоглобина в эритроците (Меап Согpuscular Нетоglobin - МСН)
МСН отражает абсолютное содержание гемоглобина в одном эритроците. Расчет МСН выполняется автоматически, с помощью номограммы Мазона или вычисляется с помощью формулы:МСН = Hb:Эр
где: Нb – гемоглобин пациента (г/л); Эр – первые 3 цифры эритроцитов пациента (с запятой).Пример: содержание гемоглобина – 112 г/л, количество эритроцитов – 4,07·1012/л, МСН = 112:4,07 = 27,5 (пг). Нормальные значения МСН: 24–33 пикограммов (пг).
Средняя концентрация гемоглобина в эритроците (Меап Согpuscular Нетоglobin Concentration - МСНС)
МСНС свидетельствует о степени насыщения эритроцита гемоглобином. Показатель входит в перечень обязательных показателей автоматических гематологических счетчиков клинического анализа крови и может быть рассчитан по формуле:МСНС = (Hb:Ht)·10
где: Нb – гемоглобин пациента (г/л); Ht – гематокрит пациента (%).Пример: содержание гемоглобина – 112 г/л, уровень гематокрита – 41%, МСНС = (112:41) ·10 = 27,3 %. Нормальные значения МСНС: 30–38%.
Средний объем эритроцитов (Меап Согpuscular Volume – МСV)
Определяется по номограмме, автоматически или рассчитывается по формуле:МСУ = (Ht:Эр)·1000
где: Ht – гематокрит пациента (%); Эр – первые 3 цифры эритроцитов пациента (без запятой).Пример: количество эритроцитов – 4,07 ·1012/л, уровень гематокрита – 41%.
МСУ = (41:407)·1000 = 100,7 (мкм3).
Нормальные значения МСУ – 75–95 мкм.
Уровень сывороточного железа (СЖ)
Уровень сывороточного железа отражает количество негеминового железа, находящегося в сыворотке венозной крови. Негеминовым железом является железо, входящее в состав трансферрина и ферритина сыворотки. Обычно вводят допущение, что сывороточное железо соответствует количеству железа, связанного с трансферрином.Возрастные нормативные значения сывороточного железа составляют: 1. у новорожденных – 5,0–19,3 мкмоль/л; 2. у детей в возрасте старше 1 мес. – 10,6–33,6 мкмоль/л.
Общая железосвязывающая способность сыворотки (ОЖСС)
Показатель, характеризующий общее количество железа, которое может связаться с имеющимся в плазме трансферрином. ОЖСС косвенно отражает количество трансферрина в плазме. Нормальные значения ОЖСС 40,6–62,5 мкмоль/л.Латентная железосвязывающая способность сыворотки (ЛЖСС)
ЛЖСС косвенно отражает количество свободного трансферрина. Данный показатель, отражает математическую разницу между значениями общей железосвязывающей способности сыворотки (ОЖСС) и уровнем сывороточного железа (СЖ): ЛЖСС= ОЖСС- СЖ. В норме значения ЛЖСС не должны быть меньше 47 мкмоль/л.Коэффициент насыщения трансферрина (КНТ)
Производный показатель, отражающий удельный вес сывороточного железа от общей железосвязывающей способности сыворотки: КНТ = (СЖ:ОЖСС) – 100%. В норме КНТ не должен быть менее 17%.Десфераловый тест. Основан на способности десферала образовывать соединения с железом, входящим в состав железосодержащих белков запаса (гемосидерин, ферритин), и выводиться с мочой из организма в виде образовавшихся комплексов. По уровню суточной экскреции с мочой этих комплексов косвенно судят о состоянии запасов железа в организме.
Таблица 22 – В норме средние уровни суточной экскреции железа с десфералом (Шакирова Э. М., 1975; Бабаш Г. В. и соавт., 1980) составляют:
| у доношенных новорожденных детей | - 0,16±0,02 мг/сут |
| у недоношенных новорожденных детей | - 0,09±0,01мг/сут |
| у детей в возрасте до 4-х лет | - 0,41±0,03 мг/сут |
| у детей в возрасте 5–6-ти лет | - 0,57±0,09 мг/сут |
| у детей в возрасте 7–11-ти лет | - 0,71±0,05 мг/сут |
| у детей в возрасте 12 лет и старше | - 0,73±0,07 мг/сут |
Ферритин сыворотки
Исследование уровня сывороточного ферритина является одним из наиболее объективных методов оценки запасов железа. Независи-мо от возраста критерием истощения тканевых запасов железа считается уровень сывороточного ферритина ниже 10–12 мкг/л.Лечение железодефицитной анемии
Лечебная программа: 1. Режим. 2. Лечебное питание. 3. Устранение этиологических факторов. 4. Лечение железосодержащими препаратами: • устранение дефицита железа и анемии • восполнение запасов железа (терапия насыщения) • противорецидивная терапия • использование лекарств, улучшающих всасывание железа. 5. Гемотрансфузионная терапия. 6. Диспансерное наблюдение.Режим
Дети с ЖДА I-II степени лечатся амбулаторно, III степени – стационарно. Рекомендуется длительное пребывание на свежем воздухе. Дети нуждаются в щадящем режиме: ограничение физической нагрузки, дополнительный сон, благоприятный психологический климат, следует освободить их от посещения детского учреждения, беречь от простудных заболеваний. Дети старшего возраста освобождаются от занятий физкультурой до выздоровления, при необходимости им предоставляют дополнительный день, свободный от занятий в школе.Лечебное питание
Детям раннего возраста, страдающим анемией, находящимся на естественном вскармливании, прежде всего, следует отрегулировать питание матери, а в случае необходимости провести коррекцию питания ребенка. Детям, страдающим анемией, первый прикорм необхо-димо вводить на 2–4 недели раньше, чем здоровым (то есть, с 3,5–4-го месяца). Первым прикормом обязательно должны быть блюда, богатые солями железа: картофель, свекла, морковь, капуста, кабачки и др. В рацион питания должны входить фруктово-ягодные соки, тертые яблоки. Уже с первым прикормом детям, больным анемией, можно давать телячью или говяжью печень. Печеночные блюда необходимо давать в протертом виде, смешивая с овощным пюре. Начиная с 6 месяцев, в рацион питания можно вводить мясные блюда в виде фарша. Из рациона следует исключить белые каши (манную, рисовую, толокняную), отдавая предпочтение гречневой, ячменной, перловой, из проса. При построении диеты у детей старшего возраста необходимо повысить квоту белка (примерно на 10% от возрастной нормы) за счет увеличения в рационе белковых продуктов животного происхождения; количество углеводов в рационе больного должно соответствовать возрастной норме, количество жиров следует несколько ограничить. При анемии показано достаточное введение фруктовых и овощных соков, отваров. При построении диеты следует помнить, что даже при сбалансированном рационе и обогащении диеты продуктами с высоким содержанием железа (Fe) всосаться его может не более 2,5 мг в сутки.Таблица 23 – Содержание железа в 100 граммах продукта (по Папаяну А. В.и Жуковой Л. Ю., 2001, с изменениями)
| Бедные железом (< 1 мг Fe в 100 г) | Умеренно богатые железом (1–5 мг Fe в 100 г) | Богатые железом (> 5 мг Fe в 100 г) | |||
|---|---|---|---|---|---|
| Продукт | Fe | Продукт | Fe | Продукт | Fe |
| Огурцы | 0,9 | Крупа овсяная | 4,3 | Халва тахинная | 50,1 |
| Тыква | 0,8 | Кизил, персики | 4,1 | Грибы сушеные | 35 |
| Морковь | 0,8 | Крупа пшеничная | 3,9 | Халва подсолнечника | 33,2 |
| Гранаты | 0,8 | Мука гречневая | 3,2 | Печень свиная | 29,7 |
| Клубника | 0,7 | Баранина | 3,1 | Морская капуста | 16 |
| Грудное молоко | 0,7 | Шпинат, изюм | 3,0 | Яблоки сушеные | 15 |
| Треска | 0,6 | Говядина | 2,8 | Груша сушеная | 13 |
| Ревень | 0,6 | Абрикосы | 2,6 | Чернослив | 13 |
| Салат | 0,6 | Яблоки | 2,5 | Курага | 12 |
| Виноград | 0,6 | Яйцо куриное | 2,5 | Урюк | 12 |
| Банан | 0,6 | Груша | 2,3 | Какао-порошок | 11,7 |
| Клюква | 0,6 | Слива, смородина | 2,1 | Шиповник | 11 |
| Лимон | 0,6 | Алыча, сосиски | 1,9 | Печень говяжья | 9 |
| Апельсин | 0,4 | Черешня | 1,8 | Черника | 8 |
| Мандарин | 0,4 | Колбаса | 1,7 | Почки говяжьи | 7 |
| Творог | 0,4 | Свинина | 1,6 | Мозги говяжьи | 6 |
| Кабачки | 0,4 | Крыжовник, малина | 1,6 | Толокно | 5–11 |
| Брусника | 0,4 | Крупа манная | 1,6 | Желток | 5,8 |
| Ананас | 0,3 | Курица | 1,5 | Язык говяжий | 5 |
| Сливочное масло | 0,1 | Свекла, капуста цветная, вишня | 1,4 | Гречка | 7,8 |
| Сливки | 0,1 | Рис | 1,3 | Геркулес | 7,8 |
| Коровье молоко | 0,1 | Картофель | 1,2 | Грибы свежие | 5,2 |
| Капуста, мёд, дыня | 1,1 | ||||
Таблица 24 – Содержание железа в продуктах животного происхождения (по Коровиной Н. А. с соавторами, 1999)
| Продукты | Суммарное содержание Fe (мг/100г) | Основные железосодержащие соединения |
|---|---|---|
| Печень | 9 | Ферритин |
| гемосидерин | ||
| Язык говяжий | 5 | Гем |
| Мясо кролика | 4,4 | Гем |
| Мясо индейки | 4 | Гем |
| Мясо курицы | 3 | Гем |
| Говядина | 2,8 | Гем |
| Скумбрия | 2,3 | Ферритин |
| гемосидерин | ||
| Сазан | 2,2 | Ферритин |
| гемосидерин | ||
| Налим | 1,4 | Ферритин |
| гемосидерин |
Устранение этиологических факторов
Успешная ликвидация дефицита железа и, следовательно, излечение железодефицитной анемии возможны только после устранения причины, ведущей к постоянному дефициту железа. Как правило, лечебные мероприятия у детей должны быть направлены на ликвидацию причин, нарушающих поступление и всасывание железа в желудочно-кишечном тракте ребенка, на ликвидацию хронической кровопотери и устранение причин, приводящих к перераспределению железа в организме.Лечение железосодержащими препаратами
I этап. Устранение дефицита железа и анемии (восстановление подвижного пула железа)
На данном этапе проводится назначение внутрь лечебных доз препаратов железа в течение 4–6 недель. При приеме внутрь рекомендуется применять соединения двухвалентного железа, а при парентеральном введении преимущество следует отдавать соединениям трехвалентного железа. Внутрь наиболее часто применяют препараты, содержащие двухвалентное железо в виде органических или неорганических солей. Эти соединения хорошо всасываются и дают высокий темп прироста гемоглобина. При выборе препарата для детей раннего возраста необходимо учитывать степень токсичности и форму выпуска. Имеется целый ряд готовых лекарственных форм: от водных растворов, которые вследствие своей способности окрашивать зубы заключены в капсулы, растворимые в желудке, до форм, из которых железо замед-ленно освобождается в тонком кишечнике. Предпочтение отдают препаратам в жидкой форме. Всасывание железа из всех лекарствен-ных форм солей двухвалентного железа примерно одинаково. Дозу подбирают в соответствии с содержанием элементарного железа. При назначении препаратов железа внутрь необходимо учитывать некоторые общие принципы. Курс лечения должен быть длительным – 2,5–5 месяцев. Оптимальная средняя суточная доза элементарного железа составляет 4–6 мг/кг в сутки (см табл. ниже). Необходимо рассчитывать потребность в железе для каждого больного. При расчете длительности лечения следует учитывать содержание элементарного железа в препарате и его всасывание. Лучше назначать препараты железа между приемами пищи. Пища ведет к разведению и снижению концентрации железа, а, кроме того, некоторые элементы пищи (соли, кислоты, щелочи) образуют с железом нерастворимые соединения. К ним относятся препараты, содержащие фосфор, фитин. Поскольку железо образует комплексы с фосфатом, то при высоких дозах всасывание фосфата у детей может снизиться так сильно, что это приведет к возникновению рахита. Применять препараты железа следует в сочетании с веществами, улучшающими его всасывание: аскорбиновая, лимонная кислоты и другие. Необходимо учитывать переносимость препарата. При приеме железа внутрь примерно у 50% пациентов наблюдаются такие желудочно-кишечные расстройства, как тошнота, рвота, кишечная колика, поносы (чередуются с запорами). Эти расстройства менее выражены при применении двухвалентного железа. Побочное действие препаратов железа на желудочно-кишечный тракт зависит, в основном, от величины используемой суточной дозы железа. При плохой переносимости можно заменить препарат железа, начать лечение с малой дозы, постепенно повышая ее до переносимой и эффективной. При приеме железа во время или после еды его побочные эффекты могут также смягчаться. Однако тогда следует мириться с большими колебаниями всосавшейся доли, которая при сильной нейтрализации соляной кислотой в желудке может упасть даже до нуля. Черный стул при этом является нормальным и позволяет врачу контролировать, принимает ли пациент железо. Для предупреждения диспепсических явлений рекомендуется применять ферменты – панкреатин. Не следует назначать препараты железа одновременно с препаратами, уменьшающими его всасывание: препараты кальция, антациды, тетрациклины, левомицетин. Во избежание нежелательных взаимодействий его не следует вводить вместе с другими лекарственными веществами. Ни при каких обстоятельствах нельзя растворы железа для инъекций набирать в один шприц с другими лекарственными средствами. Накопителями железа являются клетки ретикулоэндотелиальной системы. После приема внутрь железо накапливается преимущественно в костном мозге, после инъекций – в печени. Выделяется оно исключительно с отторгающимся эпителием (ногти, волосы), в очень малом количестве с мочой, желчью и потом.Таблица 25 – Лечебные дозы элементарного железа (Fe++), применяемые внутрь (по Козарезовой Т. И. и Климкович Н. Н., 2001, с дополнениями)
| Возраст ребенка | Степень тяжести ЖДА | ||
|---|---|---|---|
| Легкая | Средняя | Тяжелая | |
| 0–3 года | 5 мг/кг в сутки | 6–7 мг/кг в сутки | 8–10 мг/кг в сутки |
| 4–10 лет | 3–5 мг/кг в сутки | 5 мг/кг в сутки | 6–7 мг/кг в сутки |
| Старше 10 лет | 2–4 мг/кг в сутки* | ||
Как уже отмечалось, лечение ЖДА пероральными препаратами железа целесообразно начинать с дозы, равной от терапевтической (2–3 мг/кг/сутки элементарного железа детям раннего возраста) с последующим постепенным достижением полной дозы в течение 7–14 дней.
Таблица 26 – Характеристика препаратов железа для перорального приема (по Козарезовой Т. И. и Климкович Н. Н., 2001, с изменениями)
| Название | Основные ингредиенты | Содержание элементарного Fe (мг) |
|---|---|---|
| Феросанол | сульфат Fe, микроэлементы | 1 ml = 40, 1 табл. = 30 |
| Ферроплекс | сульфат Fe, витамин С | 1 др.=10 |
| Ферроплекс | протеин-сукцинат Fe, лактоза | 1 ml = 40 |
| Конферон | сульфат Fe, сукцинат Na | 1 капс.= 50 |
| Тардиферон | сульфат Fe, мукопротеазы | 1 др. = 80 |
| Ферроградумент | сульфат Fe, мукопротеазы | 1 табл. = 105 |
| Ферроград-С | сульфат Fe, витамин С | 1 табл. = 105 |
| Ферропат | глюконат Fe | 1 табл.= 20 |
| Гемофер | хлористое Fe | В 1 капле = 2,2 |
| Орферон сахарат | Fe, казеин | 1 ml = 20 |
| Резоферон сахарат | Fe, микроэлементы | 1 ml = 40 |
| Интрафер | сахарат Fe, лимонная кислота | 1 ml = 50 |
| Fe глицерофосфат | глицерофосфат Fe | 1 порошок = 40 |
Таблица 27 – Удельный вес элементарного (активного) железа в различных железосодержащих препаратах (WHO, 1989)
| Химическая форма железа в препаратах | % активного железа в препарате (от его общего содержания в препарате) |
|---|---|
| Фумарат железа | 33 |
| Сульфат железа | 20 |
| Глюконат железа | 12 |
Это объясняется следующими положениями (Идельсон Л. И., 1981): 1. пероральный прием препаратов Fe повышает уровень гемоглобина только на 2–4 дня позже, чем при парентеральном введении; 2. пероральный прием препаратов Fe, в отличие от парентерального, крайне редко приводит к серьезным побочным эффектам; 3. пероральный прием препаратов Fe даже при неправильно установленном диагнозе – при ошибочной трактовке анемии как железодефицитной – не приводит к развитию гемосидероза; 4. парентеральное введение препаратов железа показано лишь по специальным показаниям.
Разработаны следующие показания для парентерального применения препаратов железа: 1. необходимость достижения быстрого эффекта при доказанной ЖДА средней и тяжелой степени. До начала терапии при этом должен быть обязательно определен статус транспортного фонда железа (сывороточное железо, общая и латентная железосвязывающая способность сыворотки, степень насыщения трансферрина железом) и сывороточный ферритин; 2. патология желудочно-кишечного тракта, сочетающаяся с нарушением всасывания; 3. непереносимость оральных препаратов железа с развитием диспепсии.
Перед обсуждением терапевтических доз препаратов железа для парентерального введения целесообразно еще раз напомнить, что применение парентеральных препаратов железа, представленных в таблице, должно быть только по специальным показаниям.
Таблица 28 – Характеристика препаратов железа для парентерального введения (по Козарезовой Т. И. и Климкович Н. Н., 2001, с изменениями)
| Название | Лекарственная форма и способ введения | Состав | Содержание активного Fe, мг |
|---|---|---|---|
| Феррум-Лек | Амп. 5 мл, в/в | Сахарат Fe, Fe3+, мальтоза | 1 мл =50 |
| Амп. 2 мл, в/м | |||
| Эктофер | Амп. 2,5мл, в/в, в/м | Сорбитол Fe, лимонная кислота | 1 мл =50 |
| Фербитол | Фл. 2 мл, в/м | Сорбитол Fe, вода | 1 мл =50 |
| Ферковен | Амп. 5 мл, в/в | Сахарат Fe, глюконат кобальта, углеводы | 1 мл =20 |
| Имферон | Фл. 200 мл, в/в, в/м | Сорбит Fe, альбумин, лимонная кислота | 1 мл =15 |
| Декстрафер | Фл. 200 мл, в/в, в/м | Сорбит Fe, декстраны | 1 мл =15 |
Таблица 29 – Суточные дозы препаратов железа для парентерального введения (по Коровиной Н. А. с соавторами, 1999)
| Возраст детей | Суточная доза элементарного железа (мг/сутки) |
|---|---|
| 1–12 месяцев | до 25 мг/сутки |
| 1–3 года | 25–40 мг/сутки |
| старше 3-х лет | 40–50 мг/сутки |
Курсовая доза элементарного Fe (мг) = МТ·(78–0,35·Hb),
где: МТ – масса тела (кг); Нb – гемоглобин ребенка (г/л).Курсовая доза элементарного Fe (мг) =МТ (кг)·[1000-СЖ (мкг/мл)]: 20, где: СЖ – сывороточное железо в мкг/мл. Парентерально не следует вводить более 100 мг железа в сутки, так как 100 мг в сутки дают полное насыщение трансферрина.
Критерии эффективности лечения препаратами железа 1. Появление ретикулоцитарного криза (увеличение количества ретикулоцитов в 2 раза по сравнению с исходным) на 7–10-й день лечения. 2. Нарастание уровня Нb на 10 г/л в неделю. 3. Полная нормализация клинико-лабораторных показателей к концу курса лечения.
Противопоказания к назначению препаратов железа. 1. Отсутствие лабораторного подтверждения дефицита железа. 2. Сидероахрестические анемии. 3. Гемолитические анемии. 4. Гемосидероз и гемохроматоз.
Следует помнить, что инфекция, вызванная грамотрицательной флорой (энтеробактерии, синегнойная палочка, клебсиелла) являются сидерофильными микроорганизмами и используют железо в процессах роста и размножения. Побочные реакции и нежелательные эффекты, которые могут развиться при ферротерапии у детей, суммированы в таблице 30.
Таблица 30 – Возможные побочные и нежелательные эффекты железосодержащих препаратов при разных способах введения (по Коровиной Н. А. с соавторами, 1999)
| Побочные эффекты | Путь введения | |
|---|---|---|
| пероральный | парентеральный | |
| Лихорадка | - | + |
| Кожный зуд | + | + |
| Гиперемия кожи | + | + |
| Аритмии | - | + |
| Гематурия | - | + |
| Аллергический дерматит | + | + |
| Анафилактический шок | - | + |
| Абсцесс в месте введения | . | + |
| Тошнота, рвота | + | + |
| Снижение аппетита | + | - |
| Диарея | + | + |
| Боли в поясничной области | - | + |
| Гемосидероз | - | + |
Острые отравления при приеме препаратов железа
Острые отравления при приеме препаратов железа внутрь у взрослых наблюдаются редко, однако у маленьких детей они часты. Прием более чем 2 г сульфата железа является смертельным, при приеме меньше 1 г в течение от одного до нескольких часов развивается геморрагический гастроэнтерит, некроз с тошнотой, кровавой рвотой, кровавым поносом и сосудистым шоком. Смерть может наступить уже через 12–48 ч после приема. После отравления часто остаются острые рубцы в области желудка (пилоростеноз) и значительные повреждения печени. Лечение включает вызывание рвоты, прием молока и яиц для образования железобелкового комплекса, промывание желудка 1% раствором ШНСОз для образования труднорастворимого карбоната железа. При передозировке железа рекомендуется введение антидота – Десферала (дефероксамина) в дозе 5–10 г внутрь или 60–80 мг/кг в сутки внутримышечно или внутривенно капельно. Обычно вводят 510 г дефероксамина в 100 мл физиологического раствора через желудочный зонд, а также 0,5–1 г внутримышечно или, если больной в шоке, 15 мг/кг/ч в виде длительной внутривенной инфузии втечение 3 дней. Дефероксамин является слабым основанием, обладающим высокой избирательностью к железу и образующим с ним хелатные соединения, которые не всасываются в кишечнике и легко удаляются из крови через почки. Его введение противопоказано при почечной недостаточности. Следует избегать передозировки дефероксамина, так как он вызывает гастроинтестинальные нарушения, гипотензию и по-мутнение хрусталика. Но даже при правильной дозировке возможно развие анафилактоидных реакций. При хроническом отравлении железом в случае необходимости назначают парентерально дефероксамин и регулярно проводят кровопускания.II этап. Восполнение запасов железа (терапия насыщения)
Запасы железа (депо железа) в организме представлены железом ферритина и гемосидерина печени и селезенки. Для восполнения запасов железа после достижения нормального уровня гемоглобина проводят лечение железосодержащими препаратами в течение 1 -3 месяцев в суточной дозе, которая в 2–3 раза меньше по сравнению с дозой, применявшейся на этапе купирования анемии.III этап. Противорецидивная (поддерживающая) терапия
При продолжающихся кровотечениях (например, обильных менструациях) показан прием препаратов железа короткими курсами по 7–10 дней ежемесячно. При рецидиве анемии показано проведение повторного курса лечения в течение 1–2 месяцев.Использование лекарств, улучшающих всасывание железа
Как отмечалось выше, применять препараты железа следует в сочетании с веществами, улучшающими его всасывание: аскорбиновая, лимонная, янтарная кислоты, сорбит. В лечебный комплекс включают средства, ускоряющие синтез гемоглобина – медь, кобальт; витамины В1, В2, В6, А – для улучшения регенерации эпителия; витамин Е – для предотвращения чрезмерной активации свободнорадикальных реакций. Используемые дозы витаминов (табл. 31) В1, В2, С должны соответствовать суточной потребности, а доза витамина В6 должна превышать суточную потребность в 5 раз.Таблица 31 – Разовые возрастные дозы препаратов, используемых для увеличения всасывания железа (по Козарезовой Т. И. и Климкович Н. Н., 2001)
| Препарат | Дозировка в зависимости от возраста, г | ||
|---|---|---|---|
| 0–1 год | 2–6 лет | 7–14 лет | |
| Аскорбиновая кислота | 0,05 | 0,075–0,1 | 0,1–0,15 |
| Рибофлавин | 0,003 | 0,005–0,007 | 0,008–0,01 |
| Пиридоксин | 0,002 | 0,003–0,005 | 0,007–0,01 |
Гемотрансфузионная терапия
Результаты клинических наблюдений свидетельствуют о нецелесообразности заместительной терапии при данной форме анемии. Гемотрансфузия дает одномоментный кратковременный эффект, обусловленный перелитыми эритроцитами. На костный мозг гемотрансфузии оказывают отрицательное влияние, угнетая эритропоэз и подавляя активность синтеза Нb в нормоцитах. Поэтому при ЖДА к гемотрансфузиям следует прибегать только по жизненным показаниям, причем главным критерием является не количество Hb, а общее состояние больного. Показаниями для переливания эритроцитной массы являются тяжелая степень анемии с резко выраженными явлениями гипоксии, анемическая прекома и кома.Таблица 32 – Критический уровень гемоглобина, при котором требуется гемотрансфузия по жизненным показаниям (по Коровиной Н. А. с соавторами, 1999)
| Возраст, клиника | Уровень гемоглобина (г/л) |
|---|---|
| 1 сутки жизни | <130 |
| 2–6 сутки жизни: | |
| 1 тяжелые дыхательные нарушения | <130 |
| 2 тяжелые нарушения гемодинамики | <110 -120 |
| 3 без нарушения дыхания и ССС | <100 |
| 7–28 сутки жизни | |
| 1 с нарушениями дыхания и ССС | <100 |
| 2 без нарушения дыхания и ССС | <80 |
| Старше 1 месяца | <60 |
Проведение профилактических мероприятий, направленных на предупреждение развития железодефицитной анемии у детей
Профилактика ЖДА подразделяется на первичную и вторичную. Первичная профилактика проводится в группах «риска» ЖДА и направлена на предупреждение развития анемии. Вторичная профилактика проводится у больных ЖДА детей и направлена на предупреждение развития рецидива анемии.Профилактика ЖДА включает: 1. наблюдение за состоянием здоровья ребёнка, подростка (осмотр и лабораторное исследование); 2. комплекс лечебно-оздоровительных мероприятий, направленных на предупреждение развития дефицита железа и профилактику рецидивов ЖДА (неспецифическая и специфическая); 3. проведение просветительной работы среди родителей, подростков и беременных женщин.
Специфическая профилактика ЖДА
Специфическую профилактику ЖДА подразделяют на антенатальную и постнатальную. Антенатальная специфическая профилактика развития ЖДА. Для этой цели в женской консультации следует выделить 4 группы беременных. 1 группа – женщины с физиологически протекающей беременностью. Этой группе рекомендуется полноценное питание, богатое железом, животным белком (натуральные мясные продукты, растительные жиры, снижение животных жиров до 50 граммов в сутки, ограничение легкоусвояемых углеводов, увеличение доли овощей и фруктов – сырых и кулинарно обработанных); введение адекватных количеств аскорбиновой кислоты, повышающей усвоение железа. Эти женщины нуждаются лишь в профилактическом курсе ферротерапии с 28-й недели длительностью 8–10 недель в профилактической дозе (40 мг в сутки по элементарному железу). 2 группа – женщины, у которых имеется высокий риск развития ЖДА.Факторами риска развития ЖДА в этой группе женщин являются: 1. обильные и длительные месячные в анамнезе; 2. хронический гастродуоденит, хронический энтероколит, неспецифический язвенный колит, язвенная болезнь желудка и 12-перстной кишки, геморрой с кровотечениями; 3. наступление беременности на фоне лактации; 4. токсикоз с частыми рвотами; 5. недостаточное, нерациональное питание; 6. многократные роды (более трех) с интервалом менее 2-х лет; 7. хронические очаги инфекции.
Этим женщинам рекомендуются соответствующая диета (см. выше) и курсы ферротерапии по 4–5 недель на 14, 20 и на 28–30 неделях беременности, суточная доза элементарного Fe – 40 мг. 3 группа – женщины, у которых анемия возникла во время беременности (обычно после 20-й недели). 4 группа – женщины, у которых беременность наступила на фоне ЖДА. Тактика ведения беременных III и IV групп включает обследование с целью исключения дополнительных источников потери Fe и назначение ферротерапии. После адекватного лечения женщину переводят на профилактические курсы ферротерапии, согласно наблюдению по I или II группе.
Постнатальная специфическая профилактика развития ЖДА.
Проводится с момента рождения у детей из групп риска развития ЖДА. Выделяют 3 группы риска по развитию дефицита железа.I группа – дети в возрасте 0–1 года, имеющие: 1. острую кровопотерю в антенатальном и интранатальном периодах; 2. геморрагическую болезнь новорожденных; 3. внутричерепную родовую травму с кровоизлияниями и гематомами; 4. гемолитическую болезнь новорожденных; 5. кровопотерю в родах в связи с аномалией развития плаценты и пуповины; 6. внутриутробную инфекцию; 7. наличие анемии у матери; 8. наличие гестоза 2-й половины беременности у матери; 9. нерациональное питание матери во время беременности; 10. наличие у матери острых и инфекционных заболеваний во время беременности; 11. дети от многоплодной беременности; 12. недоношенные дети; 13. нарушение питания (несвоевременное введение прикорма, нерациональное и несбалансированное питание, недостаток витаминов).
Специфическая профилактика препаратами Fe в этой группе проводится в суточной дозе – 2 мг/кг массы по элементарному Fe, курсом 4–6 недель.
2 группа – дети в возрасте от 1 года до пубертатного периода, имеющие: 1. нарушение питания (недостаточное, нерациональное, однообразное); 2. недавно перенесенное инфекционное заболевание (ОРВИ, кишечная инфекция, пневмония, и др.); 3. наличие рахита, гипотрофии, экссудативно-катарального диатеза; 4. наличие функциональных или органических заболеваний ЖКТ; 5. хронические кровопотери; 6. дети из группы социального риска.
Специфическая профилактика во II группе осуществляется в дозах по элементарному железу 2–3 мг/кг массы в сутки, курсом 4–6 недель.
3. группа – дети пубертатного периода и подростки, имеющие: 1. органические заболевания желудочно-кишечного тракта; 2. хронические кровопотери (гемофилии, тромбоцитопении, язвенная болезнь желудка и 12-перстной кишки, обильные менструации до ювенильных кровотечений); 3. дети-спортсмены; 4. дети из групп социального риска; 5. дети и подростки с патологией функции щитовидной железы; 6. нарушение питания (вегетарианство).
В III группе профилактика препаратами Fe проводится в дозе 50 мг/сутки, курсами 4–6 недель.
Неспецифическая профилактика.
Комплекс оздоровительных мероприятий различен и зависит от общего состояния здоровья, возраста, наличия сопутствующих заболеваний у ребенка. Выделяют 3 комплекса оздоровительных мероприятий.Новорожденным и детям 2-го и 3-го месяца жизни из групп «риска» предусмотрено: 1. антианемическое питание: фруктовые и овощные соки, овощные отвары, тертое яблоко; для детей на искусственном и смешанном вскармливании – адаптированные детские смеси: «Семилак», «Бона», «Пилти», «Беллакт-Оптимум» и др., детские мясные консервы, антианемический энпит; 2. общий массаж и частые прогулки на свежем воздухе; 3. профилактика рахита.
Детям старше 3-х месяцев и до 10 лет: 1. антианемические факторы питания – достаточное содержание белков при относительно небольшом количестве жира, фруктовые и овощные пюре, соки; раннее введение прикорма: с 4 месяцев – первый прикорм – овощное пюре; введение творога в рацион); с 6–6,5 месяцев – мясо, печень, рыба, язык; из каш преимущественно гречка, овсянка; 2. ЛФК, гимнастика, массаж, закаливание, посещение бассейна; 3. профилактика интеркуррентных заболеваний; 4. санация очагов хронической инфекции; 5. профилактика и лечение рахита; 6. дегельминтизация; 7. витаминотерапия (поливитамины, содержащие сбалансированные среднетерапевтические дозы витаминов А, Е, С, группы В; 8. курсы фитотерапии: плоды шиповника, рябины красной, брусники, малины, смородины, подорожник большой, ноготки лекарственные, кукурузные рыльца, зеленый чай, овес (семена, овсяные хлопья).
Детям пре – и пубертатного периодов: 1. полноценное питание (печень, мясо, фрукты, овощи); 2. гимнастика, массаж, ЛФК, гидротерапия; 3. санация хронических очагов инфекции; 4. профилактика и лечение инфекционных и соматических заболеваний; 5. витаминотерапия (А, Е, С, В1 B2, B6).
Диспансерное наблюдение
Основные принципы диспансерного наблюдения детей с железодефицитной анемией
Частота осмотра педиатром и специалистами.
Как правило, при ЖДА III степени проводится стационарное лечение ребенка. Больные с ЖДА II степени тяжести наблюдаются у педиатра, наблюдение за детьми с III степенью тяжести ЖДА осуществляет гематолог, а после изменения степени тяжести ЖДА на среднюю – педиатр. В острый период ЖДА I-II степени показан осмотр педиатром 1 раз в месяц, гематологом – по показаниям. В период ремиссии ЖДА педиатр осматривает ребенка 1 раз в 3 месяца, гематолог – по показаниям. Осмотр отоларингологом, эндокринологом, стоматологом, гастроэнтерологом, детским гинекологом, кардиоревматологом – по показаниям.Методы обследования.
Острый период: 1. общий анализ крови - 1 раз в месяц; 2. биохимический анализ крови (сывороточное железо) - 2 раза (перед началом лечения и после окончания ферротерапии, но не ранее 5 дней); УЗИ щитовидной железы – по показаниям. Период ремиссии: общий анализ крови – 1 раз в 3 месяца; биохимический анализ крови (ферритин, трансферин, ОЖСС)- по показаниям.Реабилитация.
Рациональное питание, препараты железа (5 мг/кг по элементарному железу с переходом на поддержиающую дозу равную 2,5–3 мг/кг) – 1,5–3 месяца. Аскорбиновая кислота, витамины группы В, фолиевая кислота по показаниям. Вторичная противорецидивная профилактика проводится после плановой терапии ЖДА при сохранении причины, ее вызвавшей (хронические кровопотери, группа «социального риска», заболевания ЖКТ и т. п.). Курсы вторичной профилактики подбираются индивидуально (например, препараты железа назначаются за 3 дня до начала, во время и 5–7 дней после менструации, или проводится в год 2 шестинедельных курса непрерывного приема внутрь профилактической дозы Fe и т. п.). Оздоровительные мероприятия: санаторное лечение в местных санаториях общего типа. Профилактика интеркуррентных заболеваний. Санация хронических очагов инфекции. Профилактика и лечение рахита. Дегельминтизация. Противопоказаны профилактические прививки на 6 месяцев у детей со II-III степенью тяжести ЖДА. Критерии эффективности реабилитации и снятие с учета. Снятие с учета через 1 год после нормализации показателей гемограммы.Приложение «Возрастная динамика показателей системы крови у детей»
Таблица 33 – Некоторые показатели гемограммы у детей разного возраста (Тур А. Ф., Шабалов Н. П.,1970; Папаян А. В., Жукова Л. Ю., 2001)
| Возраст | Эритроциты, 1·1012/л | Гемоглобин, г/л | Тромбоциты, 1·109/л | Лейкоциты, 1·1012/л | Ретикулоциты, % | СОЭ, Мм/ч |
|---|---|---|---|---|---|---|
| 1 час | 5,23–6,65 | 185–231 | 180–366 | 11,6–20,4 | 1,3–4,3 | 1,6–3,4 |
| 1 дн. | 6,41–6,77 | 192–232 | 217–437 | 11,4–22,0 | 1,1–4,3 | 1,1–3,9 |
| 2 дн. | 5,39–6,71 | 185–223 | 194–422 | 10,1–19,9 | 1,1–3,7 | 1,3–4,3 |
| 3 дн. | 5,24–6,60 | 186–230 | 193–407 | 7,8–15,2 | 1,0–3,0 | 1,2–4,0 |
| 4 дн. | 5,12–6,48 | 184–224 | 186–382 | 7,6–13,6 | 0,8–2,6 | 1,0–3,6 |
| 5 дн. | 5,11–6,37 | 175–213 | 185–359 | 7,9–13,7 | 0,6–1,8 | 1,1–4,1 |
| 6 дн. | 5,03–6,27 | 178–212 | 209–391 | 8,3–14,7 | 0,5–1,7 | 1,3–4,1 |
| 7 дн. | 5,06–6,22 | 175–219 | 199–401 | 8,1–14,3 | 0,4–1,4 | 1,1–4,3 |
| 8 дн. | 4,99–6,19 | 174–216 | 188–372 | 8,2–14,0 | 0,4–1,2 | 1,5–5,1 |
| 9–15 дн. | 4,81–6,01 | 168–208 | 208–410 | 8,4–14,1 | 0,4–1,2 | 1,9–6,1 |
| 1 мес. | 4,1–5,3 | 124–166 | 214–366 | 7,6–12,4 | 0,49–1,09 | 3–7 |
| 2 мес. | 3,6–4,8 | 110–148 | 207–373 | 7,2–11,6 | 0,57–1,33 | 4–8 |
| 3 мес. | 3,8–4,6 | 111–135 | 205–395 | 7,3–11,1 | 0,51–1,25 | 5–9 |
| 4 мес. | 4,0–4,8 | 112–132 | 205–375 | 7,1–11,5 | 0,39–1,13 | 4–10 |
| 5 мес. | 3,7–4,5 | 112–132 | 203–377 | 6,6–11,6 | 0,45–1,01 | 4–10 |
| 6 мес. | 3,8–4,6 | 115–135 | 206–374 | 6,7–11,3 | 0,39–0,97 | 5–9 |
| 7 мес. | 3,8–4,6 | 111–129 | 215–365 | 6,6–11,4 | 0,44–1,12 | 5–11 |
| 8 мес. | 3,8–4,6 | 110–130 | 199–361 | 7,2–11,4 | 0,45–1,09 | 4–10 |
| 9 мес. | 3,8–4,6 | 110–130 | 205–355 | 7,1–10,9 | 0,45–1,16 | 4–10 |
| 10 мес. | 3,8–4,6 | 110–130 | 203–357 | 6,8–11,4 | 0,44–1,04 | 4–10 |
| 11 мес. | 3,9–4,7 | 110–130 | 207–353 | 7,0–10,8 | 0,43–1,07 | 5–9 |
| 12 мес. | 3,9–4,7 | 109–131 | 218–362 | 6,8–11,0 | 0,41–1,17 | 4–10 |
| 2 года | 4,0–4,4 | 110–132 | 208–352 | 6,6–11,2 | 0,34–1,0 | 5–11 |
| 3 года | 4,0–4,4 | 111–133 | 209–351 | 6,3–10,7 | 0,33–1,03 | 5–11 |
| 4 года | 4,0–4,4 | 112–134 | 196–344 | 6,0–9,8 | 0,38–0,96 | 6–12 |
| 5 лет | 4,0–4,4 | 114–134 | 208–332 | 6,0–9,8 | 0,30–0,96 | 5–11 |
| 6 лет | 4,1–4,5 | 113–135 | 220–360 | 5,8–9,2 | 0,36–1,04 | 5–11 |
| 7 лет | 4,0–4,4 | 115–135 | 205–355 | 5,9–9,3 | 0,25–0,97 | 6–12 |
| 8 лет | 4,2–4,6 | 116–138 | 205–375 | 5,7–8,9 | 0,38–0,98 | 5–11 |
| 9 лет | 4,1–4,5 | 115–138 | 177–343 | 5,7–8,7 | 0,38–0,82 | 6–12 |
| 10 лет | 4,2–4,6 | 118–138 | 211–349 | 5,8–8,8 | 0,32–1,0 | 5–11 |
| 11 лет | 4,2–4,6 | 114–140 | 198–342 | 5,4–8,8 | 0,38–0,94 | 4–10 |
| 12 лет | 4,2–4,6 | 118–142 | 202–338 | 5,6–8,6 | 0,36–0,86 | 5–11 |
| 13 лет | 4,2–4,6 | 117–143 | 192–328 | 5,4–8,0 | 0,34–0,94 | 6–10 |
| 14 лет | 4,2–4,6 | 121–145 | 198–342 | 5,4–8,2 | 0,31–0,89 | 4–10 |
| 15 лет | 4,4–4,8 | 120–144 | 200–360 | 5,5–8,5 | 0,36–0,84 | 5–11 |
Таблица 34 – Лейкоцитарная формула крови детей первых двух недель жизни (Тур А. Ф., Шабалов Н. П., 1970)
| Возраст, дни | Миелоциты | Метамиелоциты | Палочкоядерные | Сегментоядерные | Лимфоциты | Моноциты | Эозинофилы | Базофилы |
|---|---|---|---|---|---|---|---|---|
| 1 час | 0–4 | 0–4 | 0,5–11,3 | 51,4–72,0 | 16,1–33,3 | 3,1–9,5 | 1,0–5,0 | 0–1 |
| 1 | 0–1,5 | 0–4 | 0,8–12,4 | 49,6–72,8 | 15,5–31,7 | 4,1–10,5 | 0,7–3,5 | 0–1 |
| 2 | 0–2,5 | 0–5 | 0,5–11,3 | 46,9–69,1 | 18,6–34,8 | 4,7–12,1 | 0,8–5,0 | 0–1 |
| 3 | 0–1 | 0–4 | 1,0–6,6 | 41,5–63,5 | 21,9–40,3 | 5,9–14,3 | 1,7–5,7 | 0–1 |
| 4 | 0–0,5 | 0–3 | 1,2–5,4 | 36,0–59,0 | 26,1–47,1 | 5,6–15,0 | 1,6–6,2 | 0–1 |
| 5 | 0–2 | 0–4 | 1,3–5,1 | 32,4–54,0 | 30,7–49,9 | 6,4–14,4 | 1,8–6,0 | 0–1 |
| 6 | 0–2 | 0–3 | 1,1–4,5 | 40,5–54,5 | 31,5–53,7 | 6,8–14,2 | 1,5–6,3 | 0–1 |
| 7 | 0–1 | 0–4 | 1,4–4,6 | 29,0–47,0 | 36,5–55,1 | 6,1–14,9 | 1,7–5,7 | 0–1 |
| 8 | 0–1 | 0–4 | 1,2–4,6 | 29,5–48,4 | 37,0–55,4 | 6,0–14,2 | 1,5–5,7 | 0–1 |
| 9–15 | 0–0,5 | 0–4 | 0,9–4,1 | 26,3–47,5 | 38,0–57,8 | 1,9–6,3 | 1,9–6,3 | 0–1 |
Таблица 35 – Лейкоцитарная формула здорового ребенка (Мазурин А. В., Воронцов ИМ., 2000, с изм.)
| Возраст | Лейкоцитарная формула, % | ||||
|---|---|---|---|---|---|
| нейтрофилы | лимфоциты | моноциты | эозинофилы | базофилы | |
| 2–4 нед. | 26,0 | 58,0 | 12,0 | 3,0 | 0,5 |
| 1–2 мес. | 25,25 | 61,25 | 10,3 | 2,5 | 0,5 |
| 2–3 мес. | 23,5 | 62,5 | 10,5 | 2,5 | 0,5 |
| 3–4 мес. | 27,5 | 59,0 | 10,0 | 2,5 | 0,5 |
| 4–5 мес. | 27,5 | 57,75 | 11,0 | 2,5 | 0,5 |
| 5–6 мес. | 27,0 | 58,5 | 10,5 | 3,0 | 0,5 |
| 6–7 мес. | 25,0 | 60,75 | 10,5 | 3,0 | 0,25 |
| 7–8 мес. | 26,0 | 60,0 | 11,0 | 2,0 | 0,5 |
| 8–9 мес. | 25,0 | 62,0 | 10,0 | 2,0 | 0,5 |
| 9–10 мес. | 26,5 | 61,5 | 9,0 | 2,0 | 0,5 |
| 10–11 мес. | 31,5 | 57,0 | 9,0 | 1,5 | 0,25 |
| 11 мес.–1 год | 32,0 | 54,5 | 11,5 | 1,5 | 0,5 |
| 1–2 года | 34,5 | 50,0 | 11,5 | 2,5 | 0,5 |
| 2–3 года | 36,5 | 51,5 | 10,0 | 1,5 | 0,5 |
| 3–4 года | 38,0 | 49,0 | 10,5 | 2,0 | 0,5 |
| 4–5 лет | 45,5 | 44,5 | 9,0 | 1,0 | 0,5 |
| 5–6 лет | 43,5 | 46,0 | 10,0 | 0,5 | 0,25 |
| 6–7 лет | 46,5 | 42,0 | 9,5 | 1,5 | 0,5 |
| 7–8 лет | 44,5 | 45,0 | 9,0 | 1,0 | 0,5 |
| 8–9 лет | 49,5 | 39,5 | 8,5 | 2,0 | 0,25 |
| 9–10 лет | 51,5 | 38,5 | 8,0 | 2,0 | 0,5 |
| 10–11 лет | 50,0 | 36,0 | 9,5 | 2,5 | 0,5 |
| 11–12 лет | 52,5 | 36,0 | 9,0 | 2,0 | 0,5 |
| 12–13 лет | 53,5 | 35,0 | 8,5 | 2,5 | 0,5 |
| 13–14 лет | 56,5 | 32,0 | 8,5 | 2,5 | 0,5 |
| 14–15 лет | 60,5 | 28,0 | 9,0 | 2,0 | 0,5 |
Таблица 36 – Гематокрит и эритроцитометрические показатели у здоровых детей (Тур А. Ф., Шабалов Н. П., 1970; Тодоров И., 1973)
| Возраст | Гематокрит, л/л | Средний диаметр эритроцита, мкм | Средний объем эритроцита, фл | Средняя толщина эритроцита, мкм | Среднее содержание гемоглобина в эритроците, пг |
|---|---|---|---|---|---|
| Ht | Д ср. | MCV | Т ср. | MCH | |
| Новорожденный | 0,57 | 8,12 | 106 | 2,0 | 36 |
| 1-й день | 0,56 | 7,92 | 106 | 2,0 | 36 |
| 2-й день | 0,55 | 8,1 | 105 | 2,3 | 35 |
| 3-й день | 0,55 | 8,08 | 103 | 2,3 | 35 |
| 4-й день | 0,55 | 8,2 | 103 | 2,3 | 35 |
| 5-й день | 0,53 | 8,2 | 103 | 2,3 | 35 |
| 6-й день | 0,52 | 8,16 | 103 | 2,3 | 35 |
| 7-й день | 0,50 | 8,14 | 98 | 2,3 | 35 |
| 2-я неделя | 0,47 | 8,14 | 90 | 2,3 | 34 |
| 1-й месяц | 0,45 | 7,83 | 90 | 2,3 | 33 |
| 2-й месяц | 0,39 | 7,5 | 80 | 2,3 | 33 |
| 3-й месяц | 0,37 | 7,45 | 80 | 2,3 | 34 |
| 4-й месяц | 0,36 | 7,4 | 80 | 2,3 | 34 |
| 5-й месяц | 0,36 | 7,4 | 77 | 2,3 | 34 |
| 6-й месяц | 0,36 | 7,35 | 77 | 2,3 | 33 |
| 8-й месяц | 0,36 | 7,35 | 78 | 2,1 | 33 |
| 10-й месяц | 0,35 | 7,3 | 77 | 2,1 | 32 |
| 12-й месяц | 0,35 | 7,0 | 77 | 2,1 | 32 |
| 2 года | 0,36 | 7,26 | 80 | 2,2 | 34 |
| 4 года | 0,37 | 7,3 | 80 | 2,2 | 34 |
| 6 лет | 0,38 | 7,3 | 80 | 2,1 | 34 |
| 8 лет | 0,39 | 7,34 | 80 | 2,1 | 34 |
| 10 лет | 0,39 | 7,36 | 80 | 2,1 | 34 |
| 12 лет | 0,39 | 7,4 | 82 | 2,0 | 34 |
| 14 лет | - | 7,5 | - | 2,1 | 34 |
| Мальчики | 0,47 | 7,51 | 87 | - | - |
| Девочки | 0,42 | 7,5 | 85 | - | - |
Таблица 37 – Некоторые биохимические показатели крови у детей, характеризующие гомеостаз железа (Усов И. Н., 1994 с изм.)
| Показатели | Возраст | Нормы в единицах СИ, (мкмоль/л) |
|---|---|---|
| Билирубин общий | 1-е –2-е сут. | 23,1–54,2 |
| 4-е сут. | 90,1 | |
| 6-е сут. | 72,0 | |
| 9-е сут. | 53,0 | |
| 1 мес. – 14 лет | 3,4–13,7 | |
| Билирубин свободный | 1-е сут. | 14,4 |
| 2-е сут. | 45,5 | |
| 4-е сут. | 82,3 | |
| 6-е сут. | 63,3 | |
| 9-е сут. | 44,3 | |
| Билирубин связанный | 1–6-е сут. | 8,7–7,9 |
| 1 мес. – 14 лет | 0,85–3,4 | |
| Железо сывороточное | 1–5 дней | 14,0–19,3 |
| 6 дней – 2 мес. | 9,8–33,5 | |
| 2–6 мес. | 3,9–24,9 | |
| 7–12 мес. | 6,3–14,9 | |
| 2 года – 6 лет | 9,3–33,6 | |
| Общая железосвязывающая способность сыворотки | Новорожденные | 17,9–62,6 |
| 1 нед. – 1 год | 53,7–71,6 | |
| 1 год – 14 лет | 53,7–62,6 |
Бронхиты
Н. С. Парамонова – профессор, доктор мед. наук
Бронхит – воспаление слизистой оболочки бронхов, вызываемое различными инфекционными, реже физическими или химическими факторами.Критерии диагностики
Клинические: 1. кашель 2. рассеянные сухие и разнокалиберные влажные хрипы в легких.Рентгенологические: 1. изменение легочного рисунка при отсутствии инфильтративных и очаговых теней в легких.
Классификация
По этиологии 1. вирусный, 2. бактериальный, 3. вирусно-бактериальный, 4. грибковый, 5. обусловленный химическими факторами, физическими факторами, курением и проч., 6. смешанный 7. от неуточнённых причин.По течению, клиническому варианту и уровню поражения: 1. Острый (простой) бронхит (МКБ-10 – J20.0). Критерии диагностики: • Клинические: субфебрильная температура, кашель, рассеянные сухие и разнокалиберные влажные хрипы в легких. • Рентгенологические: изменение легочного рисунка при отсутствии инфильтративных и очаговых теней в легких. Острый обструктивный бронхит (МКБ 10 – J20.0). 2. Острый бронхит, протекающий с синдромом диффузной бронхиальной обструкции. Критерии диагностики
• Клинические: экспираторная или смешанного характера одышка, шумное свистящее дыхание, сухие и разнокалиберные влажные хрипы в легких. • Рентгенологические: усиление легочного рисунка, повышение прозрачности легочной ткани при отсутствии инфильтративных и очаговых теней в легких. Встречается в основном у детей первых 4-х лет жизни. 3. Острый бронхиолит – воспалительное заболевание нижних дыхательных путей с преимущественным поражением мелких бронхов и бронхиол (МКБ 10 – J 21) Критерии диагностики: • Клинические: экспираторная или смешанного характера одышка, периоральный цианоз, малопродуктивный кашель, диффузные мелкопузырчатые хрипы, крепитация. • Рентгенологические: вздутие легких, усиление сосудистого рисунка. Развивается, в основном, у детей 1-го года жизни на фоне ОРИ.
В МКБ-10 в рубрики бронхитов (J40-J43) внесены рецидивирующий бронхит и рецидивирующий обструктивный бронхит (J40.0) – повторные эпизоды острого бронхита 3 и более раз в течение года на фоне респираторных инфекций. Критерии диагностики: острого эпизода соответствуют клиническим и рентгенологическим признакам острого бронхита; встречается, как правило, у детей первых 4–5 лет жизни.
Этиология.
Острый бронхит, в т.ч. обструктивный, а также рецидивы РБ и РОБ – чаще всего проявление ОРВИ – рино-, РС-, коронавирусной, парагриппозной, метапневмовирусной и др. Бронхит может возникнуть и под влиянием физико-химических факторов, аллергенов. Бактериальные бронхиты развиваются у детей с нарушениями очищения бронхов (инородное тело, стеноз гортани, интубация, трахеостома, привычная аспирация пищи, муковисцидоз), первичные бактериальные бронхиты – крайняя редкость. Роль загрязнения воздуха (промышленные газы, пассивное курение, печи, дровяные и газовые плиты) связана с развитием бронхиальной гиперреактивности, особенно у детей первых 6 лет жизни; заболеваемость бронхитом – наиболее чуткий индикатор загрязнения воздуха.Частота.
Заболеваемость острым бронхитом – 75–250 на 1000 детей в год, т. е. на 2 порядка выше, чем пневмонией; она выше в возрасте 1 -3 лет. Обструктивные формы бронхита учащаются зимой и весной (сезон PC-вирусной инфекции), вызванные микоплазмой – в конце лета и осенью.Острый (простой) бронхит.
Основной симптом – кашель, в начале сухой, через 1–2 дня – влажный с мокротой, при трахеите – чувство давления или боли за грудиной. Мокрота чаще слизистая, на 2-й неделе – зеленоватого цвета (примесь фибрина), что не говорит о микробном воспалении. Могут быть свистящие хрипы на выдохе во время сна без клинических признаков обструкции. Кашель длится обычно до 2 недель. При аускультации выслушиваются диффузные сухие и среднепузырчатые хрипы, меняющиеся при кашле, перкуторно – иногда коробочный оттенок. Изменения крови непостоянны.Бронхит при ОРВИ
Обычно развивается при умеренном токсикозе и субфебрильной температуре (1–3 дня), общие нарушения и длительность зависят от характера инфекции. Даже у детей первого года жизни одышка бывает умеренной (до 50/мин).Микоплазменный бронхит
Наблюдается, в основном, в школьном возрасте. Протекает часто с высокой температурой, но без токсикоза, с вовлечением мелких бронхов (обструкция, мелкопузырчатые хрипы, усиление мелких элементов легочного рисунка). Характерна асимметрия хрипов на фоне сухого катара и конъюнктивит без выпота, что и позволяет заподозрить данную этиологию.Хламидийный бронхит (вызванный С. trachomatis)
У детей первого полугодия протекает без обструкции, выраженной одышки, токсикоза и гематологических сдвигов, его диагностика та же, что и хламидийной пневмонии. Хламидийный бронхит (вызванный С. pneumoniae) у подростков диагностируется редко, но иногда протекает с обструкцией, являясь дебютом астмы позднего начала.Нисходящий трахеобронхит
Тяжелое бактериальное осложнение крупа, крайне редко развивается первично. Этиология: золотистый стафилококк, гемолитический стрептококк, Н. influenzae, иногда кишечная флора. Фибринозно-гнойное воспаление с пленками, распространяется из подсвязочного пространства на нижележащие отделы, о чем говорит сохранение дыхательной недостаточности после интубации. Наряду с признаками стеноза, отмечается высокая лихорадка, токсикоз, часто развивается пневмония. Характерны высокий лейкоцитоз с нейтрофилезом, повышение СОЭ.Обструктивный бронхит (J21)
Чаще развивается у детей второго и третьего года жизни. Обструкция развивается на 2–3-й день ОРВИ, при повторных эпизодах – нередко в 1-й день. Характерны свистящие хрипы, слышимые при аускультации и на расстоянии, на фоне удлиненного выдоха. Частота дыхания – 50/мин, реже 60- 70/мин. Необильные мелкопузырчатые хрипы выслушиваются у половины больных, у 10–15% трудно дифференцировать с бронхиолитом. Кашель сухой, нечастый, температура умеренная или отсутствует. Часто ребенок беспокоен, не отпускает мать, меняет позы в поисках наиболее удобной. Но нередко у детей даже со значительной обструкцией состояние страдает мало. Газы крови изменяются не резко. На снимке – вздутие легких. Кровь характерна для вирусной инфекции. Эпизод обструктивного бронхита отличается от приступа астмы, в основном, постепенным развитием обструкции. Этот признак не абсолютный, в дальнейшем эпизоды могут все больше напоминать астматические (хотя и на фоне ОРВИ), что заставляет признать заболевание дебютом астмы. Обструкция уменьшается в течение 2–3 дней, но удлинение выдоха может сохраняться 7–10 дней, более длительно при аспирационном бронхите и рахите.Бронхиолит (J21)
Развивается у детей первых месяцев жизни на 3–4 день ОРВИ (чаще PC-вирусной – J21.0), как правило, при нормальной или субфебрильной температуре; фебрильная температура типична для облитерирующего бронхиолита. Характерны: одышка до 70–90/мин, удлинение выдоха (при тахипноэ может отсутствовать), раздувание крыльев носа, периоральный цианоз, сухой кашель, иногда с высоким, спастическим обертоном. РаО2 нередко снижается до 55–60 мм рт. ст., РаСО2 чаще снижено (гипервентиляция), что препятствует ацидозу. На снимках: вздутие легких, усиление бронхососудистого рисунка; мелкие ателектазы. Нарастание дыхательных расстройств может не сопровождаться учащением дыхания, надежнее оценивать участие дыхательных мышц в акте дыхания, выраженность втяжений межреберий и инспираторных шумов. Обструкция достигает максимума в течение 1–2 дней, при улучшении в первую очередь уменьшаются втяжения, полностью обструкция исчезает на 7–14 день. Осложнения (пневмоторакс, пневмония) редки. Дифференциальный диагноз с пневмонией (о пневмонии свидетельствуют асимметрия в распределении хрипов, стойкая температура, выраженный токсикоз, лейкоцитоз и инфильтрат на рентгенограмме).Облитерирующий бронхиолит.
Вызывается чаще всего аденовирусами (3, 7 и 21 типа), поражающими мелкие бронхи (менее 1 мм в диаметре) и артериолы с последующей облитерацией их просвета, сужением ветвей легочной, а иногда и бронхиальной артерий. В легких находят экссудат и характерные клетки (аденовирусная пневмония – J12.0). Исход процесса – участки склероза при сохранении воздушности дистрофичной легочной ткани с признаками гипоперфузии («сверхпрозрачное легкое»). Заболевание отличается крайней тяжестью – дыхательными расстройствами на фоне стойко высокой температуры, гипоксемии, гиперкапнии, цианоза. Выслушивается масса мелкопузырчатых хрипов, обычно асимметричных, крепитация на фоне удлиненного выдоха. В крови – повышение СОЭ, нейтрофильный сдвиг, умеренный лейкоцитоз. На снимке: мягкотеневые сливающиеся очаги, чаще односторонние, без четких контуров («ватное легкое»), с картиной воздушной бронхограммы. Дыхательная недостаточность нарастает 1–2 недели, часто требуя проведение ИВЛ. При благоприятном исходе на 2–3-й неделе падает температура и полностью исчезает физикальная симптоматика, но может сохраняться гипоперфузия доли легкого (1–2 степени) без типичного синдрома МакЛеода; у таких больных в течение многих лет во время ОРВИ прослушиваются хрипы над зоной поражения. Сохранение обструкции после нормализации температуры указывает на хронизацию процесса. Во втором периоде (3–4 недели) определяются хрипы, свистящий выдох; обструкция волнообразна, иногда напоминает приступ астмы. Уже через 6–8 нед. можно видеть формирование феномена сверхпрозрачного легкого. Диагноз несложен, с учетом возможных остаточных явлений важно длительное (в течение 1 года) наблюдение за детьми после аденовирусного бронхита.Лечение острых бронхитов
Бронхиты, как и ОРВИ – самый частый повод лекарственной терапии. Десятки «средств от кашля» и их агрессивная реклама не только способствуют избыточному лечению, полипрагмазии, но и излишним расходам на лечение. Не найдено доказательств эффективности при бронхитах противогистаминных препаратов, ингаляций, электропроцедур, а применение горчичников, жгучих пластырей, банок недопустимо. Предлагаемые протоколы лечения включают необходимые и достаточные назначения. Отдельно приведены дополнительные средства, назначаемые при наличии особых показаний.Простой острый вирусный бронхит не требует госпитализации, показаны: 1. обильное питье (теплый чай, морс, компот из сухофруктов, щелочные минеральные воды без газа) – ориентировочно 100 мл/кг/сут; 2. противовирусная терапия; при сохранении температуры выше 38°С более 3 суток решается вопрос об антибиотиках; 3. противокашлевые средства центрального действия при сухом мучительном надсадном кашле – обычно только в первые 1 -2 дня; 4. массаж и дренаж грудной клетки, активная стимуляция кашлевого рефлекса при его снижении, дыхательная гимнастика в периоде реконвалесценции.
Бронхит, вызванный микоплазмой или хламидиями, кроме указанного выше, требует назначения макролидов в течение 7–10 дней. При наличии обструкции – аэрозоли в2-агонистов, детям старше 5 лет возможно назначение пролонгированных форм. Оценка эффекта терапии – нормализация температуры и самочувствия, уменьшение кашля и хрипов в легких. Нисходящий трахеобронхит требует назначения антибиотиков с учетом вида возбудителя и его чувствительности. Эмпирически назначают действующие на лактамазо-положительных возбудителей (гемофилюса, стафилококков) защищенные пенициллины, цефтриаксон, комбинацию цефазолина с аминогликозидами. Важны туалет и увлажнение бронхов (через интубационную трубку, трахеостому). Обструктивный бронхит, бронхиолит требуют госпитализации при выраженной обструкции с дыхательной недостаточностью и при неэффективности терапии, которую проводят согласно алгоритму. При небольшой обструкции спазмолитики не обязательны. Детям с бронхиолитом, с повторными эпизодами оправдано добавление в аэрозоль ИГК. При гипоксии дают О2 через катетер или носовые канюли, проводят СРАР (порядка 10 см Н2О).
Показаниями к ИВЛ являются: 1. ослабление дыхательного шума на вдохе; 2. периферический цианоз и его сохранение при дыхании 40% О2; 3. снижение болевой реакции, нарушения сознания; 4. падение РаО2 ‹ 60 мм рт. ст. и/или увеличение РаСО2 › 55 мм рт. ст.
Противокашлевые средства не показаны, горчичники могут усилить бронхоспазм. Вибромассаж и постуральный дренаж (со 2–3 дня лечения) позволяет улучшить эвакуацию мокроты и снизить выраженность бронхоспазма. О наступлении эффекта судят по снижению частоты дыхания на 15–20 в 1 мин., уменьшению втяжений межреберий, интенсивности экспираторных шумов. При такой тактике состояние обычно улучшается на 2–3-й день.
 Рисунок 1. Алгоритм лечения обструктивного бронхита в раннем возрасте
Рисунок 1. Алгоритм лечения обструктивного бронхита в раннем возрасте
При облитерирующем бронхиолите к спазмолитикам добавляют: 1. антибиотики широкого спектра; 2. системные ГК внутрь; 3. О2, СРАР или ИВЛ по показаниям; 4. минимум в/в инфузий жидкости (не более 15–20 мл/кг/сут).
Дополнительно при бронхитах по показаниям могут быть назначены: 1. Противовирусные препараты – при достаточно выраженных симптомах интоксикации. 2. Отхаркивающие средства – при малопродуктивном кашле. 3. Муколитики – при вязкой, трудно отделяемой мокроте. 4. ИГК при длительно сохраняющемся кашле у детей с трахеобронхитом и в судорожном периоде коклюша. 5. Паливизумаб (синаджиз) при PC-вирусном бронхиолите у детей групп риска (глубоко недоношенные, дети с БЛД), его применяют и профилактически.
Наблюдение за детьми, перенесшими острый бронхит. Перевод на общий режим после нормализации температуры и стихании катара; сохранение несильного кашля и хрипов не должно служить этому препятствием. У грудных детей после бронхита влажный кашель и гиперсекреция слизи могут сохраняться до 4-х недель и дольше, что в сочетании со снижением кашлевого рефлекса обусловливает хриплое дыхание («с хрипотцой») и проводных хрипов. После редких кашлевых толчков дыхание становится тихим лишь на время. Родителей таких детей следует обучить стимуляции кашля (надавливанием на трахею или ложкой на корень языка), уменьшить секрецию слизи могут противогистаминные препараты. Благоприятный прогноз обструктивных форм бронхита позволяет не принимать специальных мер после первого эпизода, определение риска рецидивирования и возможные вмешательства. Профилактические прививки детям, перенесшим острый бронхит, проводятся всеми вакцинами по выздоровлении, обычно через 2–3 недели, в т.ч. на фоне терапии, если таковая продолжается.
Острые пневмонии
Н. С. Парамонова – профессор, д-р мед. наук
Определение
Пневмония – острое инфекционное заболевание легочной паренхимы, преимущественно бактериальной природы, характеризующееся воспалительным поражением респираторных отделов с внутриальвеолярной экссудацией, диагностируемое по синдрому дыхательных расстройств и/или физикальным данным, а также инфильтративным изменениям на рентгенограмме. В МКБ-10 «Пневмония» кодируется в рубриках J12-J18 в зависимости от этиологии, атакже J10.0 и J1.0 (Грипп с пневмонией).Критерии диагностики
Клинические: лихорадка, кашель, физикальные изменения в легких, дыхательная недостаточность. Рентгенологические: инфильтративные изменения в легких. Лабораторные: наличие островоспалительных изменений в анализе крови.Классификация
По месту возникновения: 1. Внебольничная (синоним – домашняя), возникшая у ребенка вне стационарного учреждения здравоохранения или в первые 48 часов пребывания ребенка в стационаре 2. Внутрибольничная (госпитальная, нозокомиальная), развившаяся через 48 часов пребывания в стационаре или в течение 48 часов после выписки оттуда. К этой же группе пневмоний относится вентилятор-ассоциированная, которая развивается у пациентов на ИВЛ: ранняя – в первые 5 суток, и поздняя – после 5 суток ИВЛ.Пневмонии у новорожденных делят на внутриутробные (врожденные Р23), которые развились в первые 72 часа жизни, и приобретенные (постнатальные) – внебольничные и госпитальные.
По этиологии: (с указанием возбудителя): 1. бактериальная 2. хламидийная 3. микоплазменная 4. вирусная 5. грибковая 6. паразитарная 7. смешанная 8. неустановленная.
По клинико-рентгенологическим данным выделяют: 1. очаговую 2. очагово-сливную 3. долевую (крупозную) 4. сегментарную 5. интерстициальную пневмонии.
Выделяются также пневмонии, которые развиваются у детей с существенными преморбидными нарушениями ведущих звеньев противоинфекционной защиты организма ребенка. В таком случае в диагнозе пневмонию указывают как проявление или осложнение других болезней и проблем, связанных со здоровьем. По тяжести выделяют легкой, средней тяжести и тяжелые пневмонии, к последним относят формы, требующие интенсивной терапии токсикоза, а также протекающие с осложнениями. По течению различают пневмонии острые (длительностью до 6 недель) и затяжные (более 6 недель).
Осложнения:
Легочные: 1. плеврит 2. абсцесс легкого 3. пневмоторакс 4. пиопневмоторакс 5. ателектаз 6. буллыВнелегочные: 1. инфекционно-токсический шок 2. сердечнососудистая недостаточность 3. ДВС-синдром.
Формулировка полного диагноза должна включать, наряду с указанными критериями, данные о локализации пневмонического процесса (легкое, доля, сегмент), степень дыхательной недостаточности.
Заболеваемость и смертность.
Заболеваемость пневмонией в Беларуси – 4–15 на 1000 детей. Чаще болеют мальчики (1,25:1–2:1), недоношенные заболевают пневмонией в 11 раз чаще доношенных детей. Роль нарушений питания и рахита в настоящее время невелика. Выше роль привычной аспирации пищи, нейромышечной патологии, иммунодефицитов, врожденных пороков развития, в т.ч. сердца. Факторы риска: низкий экономический уровень, плохие жилищные условия; наличие старшего ребенка в семье, особенно посещающего детское учреждение.Этиология
Этиологический спектр пневмоний отличается в зависимости от возраста и места возникновения. Внебольничные пневмонии. Дети 1–6 месяцев. Большинство типичных пневмоний связано с аспирацией пищи, нередко они являются первой манифестацией муковисцидоза или иммунодефицита. Их вызывают как стафилококки, так и кишечная флора. Пневмококк и гемофилюс вероятны в случае контакта с больным ОРЗ (обычно сибсом). В развитии типичных пневмоний важна роль предшествующей вирусной инфекции. Большинство атипичных пневмоний – результат перинатальной инфекции С. trachomatis, пневмоцистоз поражает иммунодефицитных, в т.ч. с ВИЧ. У детей 6 мес.-6 лет ведущим (85–90%) возбудителем типичных пневмоний является пневмококк, реже (до 10%) пневмонии вызывает Н. influenzas типа b. Атипичные пневмонии, вызванные М. pneumoniae, наблюдаются редко (у 10–15%), еще реже – вызванные С. pneumoniae (3–5%).Таблица 38 – Клинические признаки типичных и атипичных пневмоний
| Признак | Типичная | Атипичная | |
|---|---|---|---|
| 1–6 мес. | 6 мес.–15 лет | ||
| Лихорадка | Выражена, Т>38°С | Нет или субфебрильная | Выражена, Т>38°С |
| Одышка | Нет или умеренная | Выражена | Нет или умеренная |
| Кашель | Влажный, нечастый | Нарастающий, стаккато | Влажный, частый |
| Катар | Часто отсутствует | Отсутствует | Скудный |
| Конъюнктивит | Отсутствует | В анамнезе | При микоплазмозе |
| Лимфаденит | Отсутствует | Отсутствует | При хламидиозе |
| Хрипы | Нет или необильные, локализованные, мелкопузырчатые | Рассеянные, мелкопузырчатые | Рассеянные, асимметричные, мелкие, звонкие |
| Перкуссия | Часто укорочение | Коробочный звук | Изменен мало |
| Рентгенологическая картина | Чаще односторонний гомогенный очаг или инфильтрат, плеврит | Двусторонние очаги, участие интерстиция | Негомогенный инфильтрат без четких границ |
| Возбудитель | Кишечная палочка, стафилококки (0–6 мес.), Н. influenzae b (0–5 лет), пневмококки (0–15 лет) | С. trachomatis, реже пневмоцисты | С. Pneumoniae, М. pneumoniae (чаще у детей старше 5 лет) |
Диагностика острых пневмоний
Для пневмонии характерна фебрильная температура, за исключением атипичных форм в первые месяцы жизни. При пневмонии без лечения температура держится 3 дня и дольше, а при ОРВИ она в 86% случаев снижается в течение 1–3 дней; этот признак весьма специфичен. Одышка наблюдается тем чаще, чем меньше ребенок; ВОЗ рекомендует использовать следующие ее параметры: ›60/мин – у детей первых 2 мес., ›50 – у детей 2–12 мес. ›40 – у детей 1–4 лет. При пневмонии одышка не сопровождается бронхиальной обструкцией (исключения – грамотрицательные внутрибольничные пневмонии). Стонущий (кряхтящий) звук в начале выдоха (боль при плеврите) характерен для тяжелой пневмонии, но его не следует принимать за обструкцию. Токсикоз у больного пневмонией проявляется отсутствием аппетита, возбуждением или апатией, нарушением сна, плаксивостью, бледностью, тахикардией; фебрильные судороги наблюдаются намного реже, чем при ОРВИ (из-за меньшей скорости повышения температуры при бактериальном процессе). Рвота характерна для крупозной пневмонии у старших детей. Цианоз наблюдается лишь в очень тяжелых случаях. Катар – частый (при ОРВИ), хотя и не обязательный спутник пневмонии, влажный кашель выявляется постоянно, его отсутствие свидетельствует против пневмонии. Перкуссия и аускультация. Классические симптомы помогают в диагностике пневмонии, но их отсутствие не исключает этот диагноз. Укорочение перкуторного звука даже при долевых процессах встречается лишь в 75% случаев. Локальные мелкопузырчатые хрипы определяются менее чем у половины больных, чаще в самом начале болезни. Лишь у 70% больных выявляется изменение дыхания над участком легкого: жесткое (с усиленным выдохом) или бронхиальное дыхание, чаще ослабленное, бронхофония. Даже опытному клиницисту обнаружить хотя бы один из 3 локальных симптомов удается у 60–80% больных. Рисунок 2 – Алгоритм клинической диагностики пневмонии
Рисунок 2 – Алгоритм клинической диагностики пневмонии
Гематологические сдвиги. Лейкоцитоз выше 10,0·109/л наблюдается в первые дни болезни только у половины больных кокковой пневмонией, цифры выше 15,0·109/л позволяют исключить вирусную этиологию болезни (кроме аденовирусной). Для пневмоний, вызванных С. trachomatis, характерен высокий лейкоцитоз (30- 40,0·109/л). Пневмонии с низким числом лейкоцитов (вызванные гемофилюсом, микоплазмой) нередки, так что отсутствие гематологических сдвигов не исключает этого диагноза. Признаки тяжести пневмонического процесса. Помимо симптомов токсикоза и дыхательной недостаточности, признак тяжести пневмонии, в т. ч. вероятной деструкции – обширность процесса, плеврит, лейкоцитоз выше 20,0·109/л и высокая фибринолитическая активность крови, особенно у детей в возрасте до 3 лет. Деструкция сопровождается стойкой лихорадкой и лейкоцитозом до опорожнения гнойника. Для метапневмонического плеврита характерны 5–7- дневная лихорадка, и высокая СОЭ на 2–4 неделе болезни. Эти осложнения часто сопутствуют друг другу. Рентгенологическое исследование. Гомогенные тени (сегментарная, долевая, очаговая) характерны для бактериальных пневмоний; тяжистые, негомогенные, диссеминированные – для атипичных. Очагово-сливные, с выбухающей границей тени характерны для пневмоний, осложняющихся деструкцией, уменьшенные по объему сегментарные с вогнутой границей – для затяжных пневмоний. Прикорневые затемнения чаще всего связаны с реакцией корня на вирусную инфекцию, но такой же вид имеет и инфильтрация верхушечных сегментов нижних долей, хорошо видимых на боковых снимках. Диагноз «прикорневая пневмония» неправомерен. Обычно достаточно снимка в прямой проекции; боковая проекция желательна при локализации пневмонии в левой нижней доле. Рентгеновский контроль при неосложненных пневмониях в случаях полного эффекта от лечения не обязателен, т.к. во всех этих случаях происходит полное рассасывание в течение 2–4 нед. Повторные снимки нужны при неполном эффекте или его отсутствии. Для контроля за динамикой экссудативного плеврита удобно и информативно УЗИ.
Осложнения пневмоний.
Зависят от вирулентности микроорганизма, массивности инфицирования и степени иммунности ребенка в отношении возбудителя и его серотипа. Некоторые серотипы пневмококка (3, 5, 9, 14), стафилококки, Н. influenzae типа b, стрептококк, клебсиеллы, синегнойная палочка, серрации часто вызывают деструктивные процессы и плеврит. Эти осложнения возникают и при инфицировании менее вирулентными штаммами (например, пневмококками 1, 6, 19 серотипов) у детей, не встречавшихся с ними ранее и не имеющих к ним антител. Своевременно начатое лечение способно оборвать процесс, однако нагноение и легочная деструкция развиваются уже в 1–2 дни болезни, так что антибиотики не в состоянии изменить ход событий. Утяжеляет процесс сниженный иммунный ответ (иммунодефицит, недоношенность) и неэффективность очищения бронхов (муковисцидоз, инородное тело, привычная аспирация пи-щи). Бактериальные пневмонии (чаще пневмококковые) могут осложняться иммунокомплексным метапневмоническим плевритом. Отек легких (чаще 2 типа – шоковое легкое) проявляется внезапным ростом РаСО2, появлением массы влажных хрипов, мутного фона легочных полей. Его наиболее частая причина – избыточная инфузия жидкости (›50–80 мл/кг/сут), реже – инфекционно-токсический шок. Токсические осложнения (со стороны ЦНС, сердца), декомпенсация КОС, гемокоагуляции зависят от тяжести процесса и адекватности терапии. Их следует отличать от компенсаторных сдвигов (гиперфибриногенемия, олигурия, снижение ОЦК до 25%, умеренный ацидоз, анемия); коррекция последних нецелесообразна и может быть опасной. Нарушение микроциркуляции (часто с ДВС-синдромом) проявляется мраморностью кожи, похолоданием конечностей при высокой температуре, кровоточивостью.Прогноз
Прогноз даже нетяжелой пневмонии серьезен, без лечения ребенок астенизируется и нуждается в реабилитации, есть и риск хронизации. Своевременное лечение пневмонии антибиотиками, даже тяжелой, приводит к полному ее рассасыванию. На месте поражения остается усиление легочного рисунка (до 1 мес.), до 2 мес. – нарушение легочного кровотока. На КТ усиление легочного рисунка имеет вид кольцевидных теней, ошибочно принимаемых за полости абсцессов – они не требуют вмешательства. Плевральные наложения после метапневмонического плеврита могут держаться до 3–4 мес., но и они рассасываются обычно полностью. Лишь у некоторых детей 0–3 лет в катамнезе на месте деструктивного процесса выявляется незначительное (I ст.), хотя и стойкое, снижение легочного кровотока без какой-либо клиники.Антибактериальное лечение пневмоний
Перед назначением лечения у тяжелого больного при возможности следует взять материал для посева. До получения результатов чувствительности флоры к антибактериальным препаратам выбор антибактериального средства проводят эмпирически. Показаниями к замене препарата является отсутствие клинического эффекта в течение 36–48 часов при нетяжелой, и 72 часов при тяжелой пневмонии, а также развитие побочных эффектов. Внебольничная пневмония. Эмпирический выбор антибиотика при внебольничных пневмониях базируется на его доступности с учетом данных о лекарственной аллергии. При нетяжелых пневмониях предпочтительны оральные препараты; если терапия была начата парентерально, по достижении эффекта (падения температуры) следует перейти на оральный препарат (ступенчатый метод). При обычных курсах назначение противогрибковых препаратов и пробиотиков не оправдано. Лечение нетяжелых пневмоний при хороших условиях возможно на дому. Препаратами первого выбора при нетяжелых типичных пневмониях являются амоксициллин, у детей 1–6 мес. – амоксициллин/клавуланат; у недавно леченых антибиотиками и у детей из интернатов также следует начинать с защищенных пенициллинов. Оспен и оральные цефалоспорины I поколения могут не дать эффекта при гемофилюсной пневмонии. При атипичных пневмониях препараты 1 выбора – макролиды, они эффективны и при кокковой пневмонии, что расширяет их применение в школьном возрасте. У новорожденных из макролидов предпочтительны 16-членные (мидекамицин, джосамицин), у детей до 5 лет – азитромицин (как действующий на гемофилюс). При тяжелых пневмониях показана госпитализация, лечение начинают с в/м или, лучше, в/в введения: у детей до 4–5 лет защищенных пенициллинов или цефалоспоринов II или III поколений, у старших- ампициллина или цефазолина. Комбинации антибиотиков, расширяющие антимикробный спектр, показаны при осложненных формах и неясности этиологии. При подозрении на стафилококк оправдан ванкомицин, при анаэробной пневмонии (гнилостный запах!) используют аугментин в/в, клиндамицин, метронидазол. Выбор стартового антибиотика представлен в таблице 39.Таблица 39 – Выбор стартового препарата при внебольничной пневмонии
| Возраст, форма | Этиология | Стартовый препарат | Альтернатива |
|---|---|---|---|
| 1–6 мес., типичная (с инфильтративной или очаговой тенью) | Е. coli, другие энтеробактерии, стафилококк, реже пневмококк и Н. influenzae типа b | Внутрь, в/в, в/м: амоксициллин/клавуланат или цефазолин + аминогликозид, ампициллин+оксациллин | В/в, в/м: цефалоспорин – II-III, ванкомицин, карбопенем |
| 1–6 мес., атипичная (с диффузными изменениями) | С. trachomatis, реже пневмоцисты, M. hominis, U. urealyticum | Внутрь: макролид | Внутрь: котримоксазол |
| 6 мес.–15 лет типичная неосложненная (гомогенная тень на рентгенограмме) | Пневмококк (+ Н. influenzae бескапсульный) | Амоксициллин. Азитромицин или др. макролид (при непереносимости лактамов) | Внутрь: амоксициллин/клавуланат, зиннат в/м, в/в: цефалоспорин - I-II |
| 6 мес.–15 лет атипичная (негомогенная тень) | М. pneumoniae, Chi. pneumoniae | Азитромицин, др. макролид. | Доксициклин (дети > 8 лет) |
| 6 мес.–15 лет осложненная (плеврит, деструкция) | Пневмококк, у детей до 5 лет. Н. influenzae типа b, редко стрептококк | В/м, в/в: ампициллин или цефазолин. До 5 лет: амоксициллин/ клавуланат, цефуроксим | В/в, в/м: цефалоспорин – III, ванкомицин |
Таблица 40 – Стартовая терапия при внутрибольничной пневмонии
| Терапия до пневмонии | Вероятный возбудитель | Рекомендуемые препараты |
|---|---|---|
| Не проводилась | Пневмококк, микоплазма | Парентерально: пенициллин, ампициллин. Внутрь: макролид. |
| Пенициллин, ампициллин | Стафилококк, микоплазма | В/м, в/в: оксациллин, линкомицин, цефазолин. Внутрь: амоксициллин/ клавуланат, макролид |
| Макролид | Гемофилюс, устойчивый пневмококк, | Внутрь, в/м, в/в: амоксициллин/клавуланат, цефуроксим, цефтриаксон |
| Цефазолин, оксациллин, линкомицин | Е. coli, др. гр-отр. флора, резистентный стафилококк | В/м, в/в: амоксициллин/клавуланат, цефалоспорин II-III поколений, аминогликозид, ванкомицин, комбинации препаратов |
| Аминогликозид | Пневмококк или гр. отр. флора, резистентный стафилококк | В/м, в/в: пенициллин, ампициллин, при отсутствии эффекта: карбопенем цефипим, ванкомицин, рифампицин, аминогликозид в высоких дозах* |
| Аминогликозид +цефалоспорин II-III | Резистентные гр. отр. флора или стафилококк | В/м, в/в: карбопенем, цефипим, ванкомицин, азтреонам, тиментин, аминогликозид в высоких дозах* |
Вентилятор-ассоциированные пневмонии. При ранних ВАП назначают защищенные пенициллины или цефалоспорины II поколе-ния, альтернатива – цефалоспорины III поколения, аминогликозиды, ванкомицин. При ИВЛ с 3–4 суток в стационаре, терапия как при внутрибольничных пневмониях. При поздних ВАП назначают защищенные уреидопенициллины, цефалоспорины III поколения, в т.ч. противосинегнойные с аминогликозидами, цефипим, альтернатива – ванкомицин, карбопенемы, ципрофлоксацин. Пневмонии у лиц с иммунодефицитом. Эмпирически используют цефалоспорины III поколения или ванкомицин в сочетании с аминогликозидами. При пневмоцистозе используют котримоксазол (20 мг/кг/сут/ триметоприма), противогрибковые препараты, ацикловир при герпетической, ганцикловир – при ЦМВ-инфекции. Длительность терапии составляет не менее 3 недель.
Другие виды лечения.
Режим больного. До наступления эффекта режим постельный с расширением после нормализации температуры. Проветривание помещения обязательно, холодный воздух способствует углублению и урежению дыхания. При быстрой обратной динамике ребенка можно переводить на общий режим и начинать прогулки с 6–10 дня болезни. Возобновлять закаливание можно через 10–14 дней после нормализации температуры. Большие физические нагрузки (спорт) допустимы через 6 нед. при нетяжелой и 12 нед. после осложненной пневмонии; в течение этого времени восстанавливается легочный кровоток. Сниженный в первые дни аппетит быстро восстанавливается, что делает излишним дополнительное назначение витаминов. Лечению рахита витамином D пневмония не препятствует. Жаропонижающие при пневмонии не назначают, так как это может затруднить оценку эффективности лечения. Ранняя выписка (сразу по достижении эффекта) из стационара позволяет избежать суперинфекции и быстрее вернуть ребенка в привычную обстановку; сохранение увеличенной СОЭ, хрипов в легких или остаточных рентгенологических изменений не препятствуют ранней выписке ребенка. Гидратация. Водный режим должен быть адекватен, но задержка жидкости вследствие выброса антидиуретического гормона создает опасность гипергидратации, особенно при введении в вену. Общий объем жидкости, вводимой в вену, не должен превышать 2030 мл/кг/сут, равномерно распределенных в течение суток. Ввиду высокого содержания натрия растворами для оральной гидратации (регидрон и др.) восполняют 1/3–1/2 потребности организма, добавляя воду, чай, соки и т. д. Суточный объем жидкости должен быть не менее 700–1.000 мл. Оральной гидратацией можно ограничиться у всех больных неосложненной и у 80–90% больных осложненной пневмонией. Показаниями для инфузионной терапии являются выраженный эксикоз, коллапс, нарушение микроциркуляции, угроза синдрома ДВС. При токсикозе и сердечной недостаточности соотношение коллоидов и кристаллоидов – 1:1. Коррекция ацидоза проводится при BE -10 и ниже. Введение щелочных растворов без определения КОС допустимо лишь как экстренная мера при ДВС-синдроме и расстройствах микроциркуляции.Лечение осложнений
Дыхательная недостаточность выраженной степени развивается при обширных поражениях, отеке легких, клапанном пиопневмотораксе, массивном экссудативном плеврите, интерстициальных процессах. Обычно достаточно подачи О2, редко – ИВЛ. Отек легких (РДС 2 типа – шоковое легкое) обычно развивается при избыточной инфузии кристаллоидов, поэтому резкое ограничение инфузий – основа его лечения. ИВЛ проводится в режиме положительного давления на выдохе. Внутрилегочные полости и абсцессы после опорожнения обычно хорошо поддаются консервативному лечению, напряженные полости крайне редко приходится дренировать по Мональди либо проводить бронхоскопическую окклюзию приводящего бронха. Антипротеазы (контрикал, гордокс) используют при угрозе деструкции первые 3 дня болезни, позже они не эффективны. ДВС-синдром обычно сочетается с нарушением микроциркуляции при неэффективности терапии. Он являются показанием для назначения гепарина (по 100–300 ЕД/кг/сут в стадии гиперкоагуляции и по 50–100 ЕД/кг/сут – при гипокоагуляции), а также коррекции реологии крови и назначения ГК (в/м или в/в преднизолон 4–10 мг/кг/сут) в течение 1–3 дней. Инфекционно-токсический шок – наиболее тяжелое осложнение, требует введения, наряду с антибиотиками, вазотонических средств (адреналин, мезатон), высоких доз ГК, борьбы с ДВС- синдромом. Сердечная недостаточность. В экстренных случаях вводят в/в строфантин (0,1 мл 0,05% р-ра на год жизни) или коргликон (по 0,1–0,15 мл 0,06% р-ра на год жизни). Дигоксин обычно вводят сразу в поддерживающей дозе (0,007–0,01 мг/кг/сут). По показаниям дают мочегонные средства. Анемия. Препараты железа в остром периоде не вводят: инфекционная анемия имеет адаптивный характер и обычно разрешается спонтанно на 3–4-й неделе болезни. Их вводят при сохранении анемии в эти сроки. Иммунотерапия направленного действия (гипериммунная плазма, иммуноглобулины) предложена для лечения тяжелых пневмоний стафилококковой, синегнойной, протейной и др. этиологии. Эффективность этих препаратов, однако, сомнительна, особенно при адекватной антибактериальной терапии. Введение нативной или сухой плазмы и иммуноглобулина, в т.ч. в/в, обычно не влияет на течение процесса, нередко дает пирогенные реакции. Гемотрансфузии показаны только при острой кровопотере или крайне низком гемоглобине (ниже 30–40 г/л).Другие средства.
В практике нередко следуют рекомендациям, как правило, умозрительным, по применению при пневмонии средств так называемой патогенетической терапии (дезинтоксикационных, стимулирующих, общеукрепляющих и т. п.). В отечественной литературе есть рекомендации о применении около 1 00 таких средств – от травяных настоев до иммуномодуляторов. Доказательства их эффективности отсутствуют, они не только не улучшают исход пневмонии, но и существенно удорожают лечение, часто являясь причиной осложнений. Некоторые средства из этого списка следует применять по соответствующим показаниям, например, введение белковых препаратов при гипопротеинемии, витаминов и минеральных добавок – при неправильном питании и астенизации ребенка в период реконвалесценции.Реабилитация
Большинство больных пневмонией в специальных реабилитационных мерах не нуждаются, долечивание детей с остаточными явлениями осложненной пневмонии лучше проводить в санатории. Основа реабилитации – постепенное увеличение физических нагрузок, общеукрепляющие упражнения, ЛФК следует сочетать с дыхательными упражнениями. Физиотерапевтические электропроцедуры излишни, они лишь затягивают пребывание в стационаре и создают угрозу суперинфекции в поликлинике. Так называемая медикаментозная реа-билитация (экстракт алоэ, «биостимуляторы» и т. п.) оснований не имеет.Профилактика пневмоний.
В ее основе лежит предупреждение ОРВИ и гриппа, что особенно важно у детей первого полугодия жизни. Вакцинопрофилактика пневмоний, вызванных Н. influenzas типа b, возможна с помощью соответствующей конъюгированной вакцины (Акт-Хиб), – конъюгированные пневмококковые вакцины скоро появятся в практике. Снижает заболеваемость пневмонией и вакцинация против гриппа. Для профилактики внутрибольничных пневмоний необходимо изменить подходы к госпитализации детей с ОРВИ и устранить необоснованное профилактическое использование антибиотиков.Плевриты у детей
Н. С. Парамонова – профессор, д-р мед. наук
Плеврит – воспалительное заболевание плевры инфекционной или неинфекционной природы. Как правило, является проявлением других заболеваний, т. е. вторичным. В МКБ-10: J86, J90, J09.1.Критерии диагностики
Клинические: одышка, болевой синдром, ослабление дыхания и притупление перкуторного звука над зоной поражения, смещение средостения в противоположную поражению сторону. Рентгенологические: наличие жидкости в плевральной полости, утолщение плевры. Ультразвуковые: наличие жидкости в плевральной полости, утолщение плевры. Специальные исследования: жидкость в плевральной полости при плевральной пункции. Первый этап в оценке плеврального выпота – выяснить, является ли он экссудатом (появляется при воспалении плевры) или транссудатом (жидкость невоспалительного генеза, например, при застойной сердечной недостаточности, гипопротеинемии и проч.). После идентификации характера выпота установить его природу.Классификация
По этиологии 1. Инфекционные • специфические (туберкулезный и др.); • неспецифические (бактериальные, вирусные, грибковые, вызванные смешанной флорой). 2. Аллергические и другие иммунопатологические (при заболеваниях соединительной ткани и прочих). 3. Травматические. 4. Опухолевые.По характеру экссудата: 1. сухие (фибринозные) 2. выпотные (серозные, серозно-фибринозные, гнойные (эмпиема и геморрагические плевриты.
По локализации: 1. сухие 2. осумкованные плевриты: • костальный (пристеночный) • диафрагмальный (базальный) • верхушечный • парамедиастинальный • междолевой плеврит.
В связи с пневмонией: 1. синпневмонические (возникающие одновременно с пневмонией) 2. метапневмонические (возникающие в период обратного развития пневмонии).
Клиническая картина
Сухой (фибринозный) плеврит возникает на фоне пневмонии. Поэтому ее симптомы в клинической картине выступают на первый план. При вовлечении в процесс плевры появляются боли в грудной клетке, иногда в животе; боли усиливаются при глубоком вдохе. Выражен навязчивый, мучительный кашель. Отмечается рефлекторное щажение больной половины грудной клетки и ее отставание при дыхательной экскурсии. Боль ослабевает при фиксации больной стороны и усиливается при наклоне в здоровую сторону. Наряду с аускультативными признаками пневмонии, выслушивается шум трения плевры по типу «хруста снега в морозную погоду». Сухой плеврит нередок при ревматизме. Тогда он сопровождается плеврокардиальными шумами, быстро исчезающими при специфической терапии. При плеврите наддиафрагмальной локализации могут появляться боли в животе, что заставляет проводить дифференциальную диагностику с аппендицитом, холециститом. Рентгенологически при сухом плеврите выявляются равномерное неинтенсивное понижение прозрачности легочного поля и узкая «плевральная полоска» на периферии грудной клетки у внутренней поверхности ребер за счет наличия фибринозных наложений на плевре или тонкого слоя экссудата. Изображение плевральных наслоений не меняется ни при дыхании, ни при перемене положения тела ребенка. Чем шире «плевральная полоска», тем более понижена прозрачность легочного поля. Рентгенологически определяется подтягивание диафрагмы (из- за неровностей, заострений на плевре, подтягивающих и фиксирующих диафрагму в момент глубокого вдоха). К косвенным рентгенологическим признакам сухого плеврита относится ограничение дыхательной подвижности ребер и диафрагмы, обусловленное болевыми ощущениями ребенка. Сухой плеврит, как правило, всегда рассасывается. Прогноз при нем благоприятный. Экссудативный (выпотной) плеврит у детей чаще начинается остро с повышения температуры, озноба, вялости, потери аппетита, головной боли, бледности кожных покровов, короткого сухого болезненного кашля в сочетании с болями в боковой поверхности грудной клетки. Ребенок либо сидит в постели, либо лежит на больной стороне. По мере накопления экссудата развивается одышка с потерей ритма вдоха и выдоха. При акте дыхания экскурсии грудной клетки на больной стороне ослаблены, отстают от здоровой стороны. При внимательном исследовании больного можно выявить увеличение объёма пораженной половины грудной клетки, сглаженность межреберий, отечность кожи над участком поражения, утолщение кожной складки на больной стороне. Дыхание на больной стороне резко ослаблено, с бронхиальным оттенком. Голосовое дрожание также резко ослаблено. Степень притупления легочного тона при перкуссии соответствует количеству экссудата, и при массивности выпота глухость легочного тона доходит до «бедренной тупости». На верхней границе притупления можно выслушать шум трения плевры. В начале экссудации он нежный, напоминает крепитирующие хрипы. По завершении экссудации в связи с развитием фибринозных спаек шум трения плевры становится грубым, хрустящим. При рентгенологическом исследовании больного ребенка выявляется следующее. В случае небольшого количества жидкости последняя при вертикальном положении тела скапливается в заднем и наружном отделах реберно-диафрагмального синуса. При исследовании в прямой и боковой проекциях здесь определяется интенсивная треугольная тень выпота, а выше можно заметить лишь некоторое понижение прозрачности легочного поля и узкую краевую «плевральную полоску». Очень небольшое количество жидкости можно обнаружить при перемене положения тела ребенка по признаку перемещения жидкости. При исследовании ребенка в горизонтальном положении на больном боку жидкость собирается в наружном (аксиллярном) отделе плевральной полости, и легко определяется в виде узкой продольной полосы затемнения. По мере дальнейшего накопления жидкости создается классическая рентгенологическая картина выпотного плеврита в виде интенсивного однородного затемнения нижне-наружной части легочного поля с косой медиальной границей и со смещением средостения в противоположную (здоровую) сторону. Наряду с описанным классическим выпотным плевритом, у детей встречаются различные варианты плеврита, клинико-рентгенологическая симптоматика которых зависит от локализации процесса и степени поражения плевры. Плащевидный плеврит чаще встречается у маленьких детей при неспецифических, тяжело протекающих очаговых и сливных пневмониях. Рентгенологически на фоне общего понижения прозрачности легочного поля определяется лентовидная полоса разной ширины, которая тянется вдоль внутренней поверхности ребер от верхушки до диафрагмы, заходит в междолевые щели и на диафрагмальную поверхность легкого. Плащевидные плевриты протекают тяжело, так как легкое покрывается отложениями фибрина, и функция дыхания нарушается. Воспалительный процесс с медиальной плевры нередко переходит на перикард, развивается сухой или выпотной (серозно-фибринозный) перикардит. При благоприятном исходе болезни фибринозные массы полностью рассасываются, прозрачность легочного поля восстанавливается, однако при обострениях воспалительного процесса возможны рецидивы плеврита. В результате сращений между листками плевры выпот может оказаться осумкованным. Различают осумкованные реберные, междолевые, медиастинальные и диафрагмальные плевриты. При экссудативном плеврите ребенок подлежит обязательной госпитализации. Назначают строгий постельный режим. С диагностической и лечебной целью при смещении средостения выполняют плевральную пункцию. Эту манипуляцию производит врач только в стационаре. Наиболее удобно положение ребенка сидя с закинутой на голову рукой. Под местной анестезией делают пункцию в области наиболее сильного укорочения перкуторного звука (как правило, в восьмом-девятом межреберье между задней подмышечной и лопаточной линией). Риск повреждения сосудов и нервов почти отсутствует, если иглу вводят в межреберье по верхнему краю нижележащего ребра. Жидкость из полости эвакуируют медленно. Полученный экссудат подвергают биохимическому, цитологическому и бактериологическому исследованию. По виду можно различить транссудат и серозный экссудат (светло-желтая прозрачная жидкость) от серозно- фибринозного (с быстро осаждающимися хлопьями; ослизнение осадка указывает на примесь гноя), гнойного (мутная, с рН 7,0–7,3), хилезного (молочного вида). Геморрагический выпот отличают от попадания крови из места пункции, сравнив первую и последующие порции. Концентрация белка в транссудате ниже 30 г/л, в серозном экссудате – несколько выше. Выпот нередко свертывается, так что желательно одну порцию брать в пробирку с цитратом или гепарином. В серозно-фибринозном выпоте содержится меньше 1000 в 1 мкл, примесь гноя сопровождается увеличением цитоза (митоза), в гнойном выпоте обычно более 5000 клеток в 1 мкл. Преобладание полинуклеаров типично для синпневмонического неспецифического плеврита (обычно на 1-й неделе), мононуклеаров – для метапневмонического или туберкулезного. По мазкам, окрашенным по Граму, в половине случаев можно определить возбудителя. Для богатого клетками выпота типично низкое содержание глюкозы (ниже 1,7 ммоль/л – 30 мг%) и повышение активности лактатдегидрогеназы (на 50% и более по сравнению с сывороточной). При плевритах, сопровождающих панкреатит, высока активность амилазы (500–30.000 Ед.). Гнойный плеврит (эмпиема плевры) у детей сопровождается тяжелым состоянием, выраженной одышкой до 60–80 в минуту, сильными колебаниями температуры; до 2–3°С в течение дня или стойкой высокой лихорадкой. Пораженная сторона грудной клетки выбухает, отстает при дыхании. Данные перкуссии и аускультации совпадают с клиникой серозного плеврита, но более выражены. На больной стороне границы сердца определить не удаётся, так как сердечная тупость сливается с тупостью над легкими. Границы сердца смещаются в здоровую сторону. Тоны сердца значительно приглушены. Выражена тахикардия; у маленьких детей отмечается эмбриокардия (сочетание тахикардии с маятникообразным ритмом сердечных сокращений). Под влиянием интоксикации и нарушений легочной гемодинамики увеличивается печень, а иногда и селезенка. В крови выявляются нормохромная анемия, выраженный лейкоцитоз, абсолютный нейтрофилез со сдвигом влево до миелоцитов и метамиелоцитов, токсическая зернистость нейтрофилов, СОЭ резко увеличена – до 50–80 мм/час.Лечение
При диагнозе эмпиемы плевры удалять экссудат необходимо немедленно. Назначают диагностическую пункцию, которую производят иглой со шприцем на 20 мл. Наличие большого количества гноя и газа (свыше 300–500 мл) является показанием к дренированию плевральной полости трубкой с активной аспирацией гноя. Активный дренаж осуществляют до полной эвакуации гноя. При напряженном пневмотораксе необходима срочная декомпрессия – установка дренажа с подводным клапаном (по Бюлау), а при его неэффективности – с отсасыванием (начальное давление – 5–10 см Н2О, затем – в зависимости от расправления легкого). Во многих случаях при эффективной антибактериальной терапии удается вести больного консервативно, так что дренаж накладывают лишь при большом бронхоплевральном свище с быстрым накоплением гноя и воздуха. Густые гнойные наложения на плевре требуют повторных промываний, которые проводятся либо через вторую дренажную трубку, вводимую во второе межреберье, либо через катетер, введенный через единственный дренаж. Более чем в 90% случаев у детей гнойный плеврит является следствием стафилококковой пневмонии. Стафилококковая пневмония, в силу особых вирулентных качеств возбудителя и его способности вырабатывать ферменты, протекает как деструктивный процесс в легком, за что получила название «стафилококковая деструкция». Прорыв абсцесса легкого в плевру сопровождается выходом гноя и воздуха. Это осложнение носит название пиопневмоторакса. В зависимости от того, остается ли сообщение вскрывшегося абсцесса с бронхом или оно прекращается (из-за закупорки бронха), различают пиопневмоторакс с бронхиальным свищом или без него. Особую и наиболее тяжелую форму представляет собой напряженный пиопневмоторакс. Напряженный пиопневмоторакс развивается в тех случаях, когда в бронхе, сообщающемся со вскрывшимся в плевральную полость абсцессом, образуется клапанный механизм. Роль клапана могут выполнять фибрин, слущенный эпителий, отечная слизистая оболочка концевого бронха. В полость плевры воздух попадает на вдохе через бронхиальный свищ, на выдохе клапан закрывается, и, таким образом, происходит быстрое накопление больших количеств воздуха в плевральной полости, что создает напряжение. Детям с напряженным клапанным пиопневмотораксом необходима экстренная помощь уже в терапевтическом отделении. Производят прокол грудной стенки толстой инъекционной иглой и переводят напряженный закрытый пиопневмоторакс в открытый. Эта несложная, но ответственная манипуляция спасает ребенку жизнь и позволяет в дальнейшем приступить к хирургическому лечению (дренированию плевральной полости) или к радикальной операции (удалению пораженного отдела легкого).Лечение плевритов
В основе лечения плеврита лежит терапия основного заболевания. При сухом плеврите показана иммобилизация грудной клетки положением на больном боку и тугой повязкой. Обезболивающие (кодеин или промедол 1–2 дозы). При междолевом плеврите – антибиотики широкого спектра действия (защищенные пенициллины, макролиды) на 7–10 дней, нестероидные противовоспалительные на 3–5 дней. Синпневмонический плеврит. Лечение антибиотиками как при тяжелой пневмонии. Внутриплевральное введение антибиотиков нецелесообразно, поскольку большинство препаратов хорошо проникает в полость плевры и накапливается в экссудате. При небольшом накоплении гноя после пункции и хорошем ответе на антибиотик достаточно 1–2 пункций. Показания к дренированию: симптомы сдавления легкого (крайне редко) и быстрое накопление экссудата после 1–2 пункций (неэффективность антибиотика). Дренаж снабжается под-водным клапаном в мерной бутыли, ежедневно отмечают количество экссудата по уровню жидкости; его удаляют после прекращения экссудации и нормализации температуры.Лечение метапневмонического плеврита
Замена антибиотика, назначенного до развития метапневмонического плеврита, оправдана лишь при прогрессировании пневмонии. При наличии признаков регресса пневмонических изменений и снижении лейкоцитоза оправдан переход на оральные средства. Противовоспалительные средства – нестероидные (ибупрофен, индометацин) сокращают лихорадочный период. Эффективны и ГК, но их стоит применять лишь при отсутствии признаков деструкции, которая может быть истолкована как результат их влияния. Общеукрепляющая терапия сводится к пребыванию больного на свежем воздухе, полноценному витаминизированному питанию, УВЧ, диатермии, массажу, гимнастике, лечебной физкультуре. Отдаленные последствия перенесённого плеврита могут выражаться межплевральными спайками, пневмосклерозом, бронхоэктазами, деформацией трудной клетки, сколиозом позвоночника, формированием хронического легочного сердца.Нейротоксикоз
М. П. Волкова – доцент, канд. мед. наук
Токсикоз – это патологическое состояние, вызванное более или менее длительным отравлением или токсемией иного происхождения. Впервые токсикоз был описан при острых кишечных заболеваниях в 1826 г. Parish под названием cholerainfantam, так как клиника его характеризовалась обезвоживанием и напоминала азиатскую холеру. В последующем при различных заболеваниях описывался токсикоз, протекающий без обезвоживания. Lavesque (1955) предложил для этой формы токсикоза термин «нейротоксикоз», поскольку при нем всегда имеют место изменения со стороны нервной системы. Таким образом, у детей раннего возраста токсикоз проявляется в двух клинических разновидностях: с обезвоживанием – кишечный токсикоз, и без обезвоживания – нейротоксикоз. Токсикоз развивается у детей (особенно раннего возраста) довольно часто и при самых различных заболеваниях. Под токсикозом у детей следует понимать неспецифическую реакцию на инфекционный агент, в основе которой лежит генерализованное поражение терминального сосудистого русла с нарушением водно-электролитного, энергетического баланса и кислотно-основного состояния, а также неврологическими расстройствами. Развивается токсикоз после непродолжительного продромального периода.В развитии токсикоза различают два периода. 1. Период генерализованной реакции имеет разные варианты течения: • нейротоксикоз (токсикоз с энцефалитическим синдромом, токсическая энцефалопатия); • токсикоз с интестинальным синдромом (кишечный токсикоз, токсикоз с обезвоживанием); • гипермотильный токсикоз Кишша; • токсикоз с острой надпочечниковой недостаточностью (молниеносная форма токсикоза; синдром Уотерхауса-Фридериксена). 2. Период локализации патологического процесса характеризуется следующими вариантами: 1. токсикоз с печеночной недостаточностью (синдром Рея); 2. токсикоз с острой почечной недостаточностью (синдром Гассера, гемолитико-уремический синдром); 3. токсикосептическое состояние.
Факторами риска возникновения токсикоза у детей является неблагополучный акушерский анамнез матери, родовая травма или асфиксия, наличие врожденных и наследственных заболеваний ЦНС, обмена веществ (муковисцидоз, целиакия и др.), предшествующая вакцинация, перенесенная инфекция. В период генерализованной реакции неврологические расстройства доминируют в картине токсикоза, периоды возбуждения чередуются с состоянием "неестественного сна", имеются признаки симпатикотонии и возникает полная утрата сознания с развитием коматозного состояния, возможны судороги. Со стороны сердечнососудистой системы преобладают нарушения периферического кровотока, отмечаются мраморность кожного рисунка, бледность, цианоз, снижение АД и диуреза, тахикардия, тоны сердца громкие, хлопающие, возможен отечный синдром. Нарушения дыхательной системы значительно усугубляют прогноз. Характерен гипервентиляционный синдром, дыхание становится глубоким, частым, с одинаковым соотношением фаз вдоха и выдоха, хрипов нет. Дисфункция желудочно-кишечного тракта при токсикозах проявляется анорексией, рвотой, поносом, запором, парезом кишечника. Поражение печени и почек при токсикозе характерно и постоянно. Непременными компонентами клинической картины токсикоза являются патология водно- электролитного обмена, отклонения в кислотно-основном состоянии. Геморрагический синдром выражен в разной степени: от единичных петехий на коже и слизистых оболочках до профузного кровотечения, свидетельствующего о диссеминированном внутрисосудистом свертывании. Нейротоксикоз – (эклампсический, гипермотильный, токсикоз без эксикоза) неспецифическая реакция на инфекционный агент, в основе которого лежат функциональные расстройства нервной системы.
Этиология. Патогенез
Нейротоксикоз возникает в связи с острыми инфекционными заболеваниями. Развитие его больше зависит от исходного состояния организма, чем от патогенности и токсичности возбудителя. В реакциях пато – и саногенетического типов на инфекцию и интоксикацию большое значение имеет не только начальное состояние всего организма, но и отдельных его органов и систем. В возникновении токсикоза важную роль играет функциональное состояние вегетативной нервной системы. При высокой физиологической активности вегетативной нервной системы болезнь проявляется бурно, и в этом случае может развиться нейротоксикоз. В крови накапливаются глюкокортикоиды, адреналин, антидиуретический гормон, вазоактивные субстанции и другие биогенные амины, угнетается функция щитовидной железы, снижается содержание соматотропного гормона, инсулина, происходят глубокие нарушения клеточного метаболизма и клеточного солевого состава (замена K+ на Na+). Это влечет за собой нарушения электролитного баланса и кислотно-основного состояния, сочетающихся с расстройством терморегуляции, микроциркуляции, энергетическим дефицитом; повышается проницаемость сосудов и клеточных мембран, появляются клеточный и экстракапиллярный отеки, изменяются свертывающая и антисвертывающая системы крови.Клиническая картина
Клиническая картина полиморфна: начало острое, бурное, больной возбужден, затем наступает угнетение сознания, вплоть до комы. Иногда заболевание начинается рвотой, нередко повторной, не связанной с приемом и характером пищи. При среднемозговой коме резко повышается тонус симпатической нервной системы, температура тела поднимается в течение нескольких часов или сразу достигает высоких цифр (39–40°C). В этот период отмечается напряжение большого родничка, ригидность мышц шеи, а у более старших детей – симптомы Кернига и Брудзинского. Дыхание становится учащенным, поверхностным и прерывистым. В ряде случаев преобладают сердечно-сосудистые нарушения; отмечается тахикардия, артериальная гипертония с малой пульсовой амплитудой, повышается проницаемость сосудистой стенки, что способствует развитию отека мозга и легких, судорожного синдрома. Если лечебные меры не приняты или малоэффективны, развивается шоковое состояние: кожа приобретает сероватый оттенок, АД падает, тоны сердца становятся глухими, тахикардия сменяется брадикардией, быстро наступает парез кишечника и сфинктеров с непроизвольным мочеотделением и дефекацией, олигурия, вплоть до анурии (" стволовая" кома). При более легких вариантах нейротоксикоза преобладает гипертермия или гипервентиляционный синдром.В клинике нейротоксикоза различают две фазы: 1. первой фазе присущи общие проявления интоксикации, метаболические нарушения, гиперкоагуляция и симптомы основного заболевания; 2. во второй фазе наблюдается угнетение ЦНС, более отчетливы синдромы поражения ряда органов и систем, являющиеся как бы исходом первой фазы.
Выделяются следующие синдромы нейротоксикоза: 1. Синдром энцефалитических реакций – возбуждение либо угнетение ЦНС, судороги или делирий. В основе синдрома лежат отек и набухание головного мозга. Характерные особенности – разнообразие клинических проявлений и исход без органического церебрального дефекта. 2. Синдром недостаточности кровообращения – снижение или потеря способности сердечно-сосудистой системы обеспечить достаточный объем крови и скорость кровотока, необходимые для нормальной жизнедеятельности организма. Это может быть связано с сердечной недостаточностью в случае падения сократительной способности миокарда, или с острой сосудистой недостаточностью, возникающей при резком изменении тонуса сосудов. 3. Гипоксический синдром, развивающийся вследствие обменных нарушений, отека мозга и приводящий при прогрессировании процесса к гипоксической коме. 4. Синдром острой почечной недостаточности – полное или частичное нарушение гомеостатических функций почек. 5. Синдром острой надпочечниковой недостаточности – снижение функции коркового и мозгового слоев, часто в результате кровоизлияния в надпочечники. 6. ДВС синдром (диссеминированного внутрисосудистого свертывания), проявляющийся во второй стадии нейротоксикоза геморрагическим синдромом или последствиями тромбообразования в различных органах. В клинике может наблюдаться сочетание этих синдромов, но для определения мер борьбы за жизнь ребенка необходимо выделить ведущий.
Диагноз
Ставится на основании клинических проявлений, данных лабораторных и инструментальных методов исследования. Лечение нейротоксикоза сводится к нормализации тонуса вегетативной нервной системы с учетом фазы и ведущего синдрома. В первой фазе назначается неспецифическое антитоксическое и патогенетическое лечение, направленное на главные звенья патогенеза этой фазы на фоне этиологического лечения основного заболевания. Во второй фазе большое внимание уделяется посиндромной терапии. На догоспитальном этапе обеспечиваются покой и сон, назначаются кислород, жаропонижающие препараты, глюкокортикоиды, нейролептики. Ребенок госпитализируется в отделение интенсивной терапии, где проводится дезинтоксикационное и дегидратационное лечение. Используются низкомолекулярные растворы, растворы, нормализующие электролитные нарушения, кислотно-основное состояние (под контролем биохимических исследований), витамины (В, С, Е, РР). Объем вводимой жидкости не должен превышать количества выделенной мочи. При наличии синдрома энцефалитических реакций для лечения отека и набухания мозга применяются кислородотерапия, нейроплегические средства (седуксен 0,5% р-р в дозе 0,05–0,1 мл/кг, но не более 2,0 мл одновременно, дроперидол 0,25% р-р в дозе 0,050,1 мл/кг, аминазин 2,5% р-р в дозе 0,02 мл/кг, гексенал, фторотановый наркоз), с целью дегидратации используются диуретики (маннитол 0,25–0,5 г/кг, сорбитол, лазикс в дозе 0,5–2,0 мг/кг/сут), сухая концентрированная плазма, альбумин, 1 0% раствор глюкозы с инсулином; при отсутствии эффекта показана люмбальная пункция. Вся дегидратационная терапия проводится под строгим контролем диуреза. Кроме того, назначаются витамины. Лечение при синдроме недостаточности кровообращения зависит от клинических проявлений. При острой сердечной недостаточности применяются средства, улучшающие сократительную способность миокарда – сердечные гликозиды (коргликон 0,06% 0,11,0 мл в зависимости от возраста, строфантин 0,05% 0,05–0,5 мл) внутривенно медленно. Если требуется более длительная кардиотропная терапия, рекомендуется дигоксин (в дозе насыщения 0,030,04 мг/кг/сут). Параллельно используются кислород, кокарбоксилаза, АТФ, витамины. При острой сосудистой недостаточности кардиостимулирующим эффектом обладают препараты β-адреномиметического действия (новодрин, допамин в дозе 2–10 мкг/кг/мин, добутамин в дозе 5–20 мкг/кг/мин, норадреналин 2% 0,05–0,5 мл в зависимости от возраста, мезатон 1% 0,1 мл/год, но не более 1,0 мл и др.). Кроме того, назначаются глюкокортикоиды (метилпреднизолон 1 мг/кг, преднизолон 230 мг/кг), внутривенно капельно вводятся плазма, плазмозаменители, (6–10% оксиэтилированный крахмал, реополиглюкин в дозе 10 мл/кг, неокомпенсан, желатиноль в дозе 15–30 мг/кг/сут и др.), глюкоза (при гипогликемии 0,5 г/кг в виде 10% раствора), панангин, витамины, ликвидируется ацидоз (под контролем биохимических исследований). Уровень артериального давления контролируется каждые 5–10 мин., по его динамике регулируется терапия. Лечение детей с гипоксическим синдромом требует индивидуального подхода в зависимости от степени его выраженности. Важнейшие мероприятия – обеспечение свободной проходимости дыхательных путей, кислородотерапия с адекватным увлажнением вдыхаемого воздуха и кислородных смесей. Для улучшения отхождения мокроты применяются солещелочные теплые ингаляции, ингаляции с бронхолитиками (беротек, сальбутамол и др.), эуфиллин в стартовой дозе 5–6 мг/кг. При отсутствии эффекта показаны оротрахеальная интубация или бронхоскопия с отсасыванием слизи из трахеи и бронхов, их промывание. Можно использовать метод самостоятельного дыхания под постоянным положительным давлением при помощи специальных эндотрахеальных трубок, что способствует расправлению микроателектазов, нормализации соотношения вентиляция – кровоток. Если у больного самостоятельно не поддерживается адекватный газообмен, то переходят на искусственную вентиляцию легких. Параметры искусственной вентиляции легких регулируют по показателю CO2 крови. При остановке дыхания внутримышечно или внутривенно вводят этимизол, кордиамин 0,1 мл/год жизни. При организации лечения больных с острой почечной недостаточностью необходимо устранить причину, вызвавшую нару-шение функции почек, восстановить объем циркулирующей крови (низкомолекулярные растворы, маннитол), кислотно-основное и водно-электролитное равновесия. При гиперкалиемии вводят 10% раствор кальция глюконата в дозе 0,5–1,0 мл/кг за 2–4 мин., бикарбонат натрия 4 % раствор 1–2 ммоль/кг в разведении 1: 1 с дистиллированной водой за 10–15 мин. в/венно (1 ммоль/кг бикарбоната натрия снижает концентрацию калия на 1 ммоль/л, эффект наступает через 30 мин.), гипертонические растворы глюкозы с инсулином (0,20,5 г/кг – 2–5 мл 10% глюкозы/кг + 0,1–0,3 ЕД инсулина/кг, вводить за 15–30 мин., эффект наступает через 1 час, (но у маленьких детей может быть опасно!), 1 раз в 2 часа необходимо проводить мониторинг глюкозы). Прием жидкости не должен превышать ее выделения, желательно, чтобы больной находился в легкой гипогидратации. Для улучшения обменных процессов применяют кокарбоксилазу, глутаминовую кислоту, АТФ, витамины, анаболические гормоны. Из пищи исключаются продукты, богатые калием, – овощи, фрукты, соки, лимоны, апельсины, молоко, овсяные хлопья, картофель. Проводится борьба с азотемией – промывание желудка, кишечника. В полиурической стадии могут быть гипокалиемия и гипонатриемия, поэтому дается пища, богатая калием, натрием, достаточное количество жидкости. Для уменьшения полиурии рекомендуются питуитрин и кортинефф. При выраженной анемии показана гемотрансфузия отмытыми эритроцитами. Детей с острой надпочечниковой недостаточностью лечат методом заместительной терапии – внутривенно и внутримышечно вводят гидрокортизон, внутривенно – преднизолон и одновременно плазму или крупномолекулярные плазмозаменители. При выраженной гипотонии вводят раствор норадреналина гидротартрата, мезатона или допамина. Наряду с этим назначают большие дозы аскорбиновой кислоты, витамины группы В, Е, кокарбоксилазу. Устраняют причины, вызвавшие заболевание. Лечение детей с ДВС-синдромом предусматривает предупреждение возникновения новых и расплавление образовавшихся тромбов. Необходимо быстрое устранение причины этого синдрома, назначение антикоагулянтов (рутин, витамин Е, липостабил и др.), дезагрегантов (дипиридамол, курантил, реополиглюкин, смесь 10% раствора глюкозы с 0,25% раствором новокаина поровну), никотиновой кислоты, которая активизирует фибринолиз и расширяет сосуды. Можно использовать и другие сосудорасширяющие средства (эуфиллин, папаверин, дибазол и др.). Затем лечение дифференцируют в зависимости от стадии, но всегда на фоне гепаринотерапии. В последнее время в лечении больных токсикозами применяются перитонеальный диализ, гемодиализ, гемосорбция. Эти методы более эффективны в первой фазе нейротоксикоза.Гипертермический синдром
Под гипертермическим синдромом понимают повышение температуры тела выше 39°С, сопровождающееся нарушениями со стороны гемодинамики и ЦНС. Наиболее часто он наблюдается при инфекционных заболеваниях (острые респираторные заболевания, пневмония, грипп, скарлатина и др.), острых хирургических заболеваниях (аппендицит, перитонит, остеомиелит и др.) в связи с проникновением микроорганизмов и токсинов в организм ребенка. Решающую роль в патогенезе гипертермического синдрома играет раздражение гипоталамической области как центра терморегуляции организма. Легкость возникновения гипертермии у детей объясняется несколькими причинами: относительно большим, чем у взрослых, уровнем теплопродукции на 1 кг массы тела, так как поверхность тела у детей больше объема тканей, обеспечивающих теплопродукцию; большей зависимостью температуры тела от температуры окружающей среды; неразвитостью потоотделения у недоношенных детей, что ограничивает потери тепла с испарением.Клиническая картина.
У ребенка при внезапном повышении температуры тела наблюдаются вялость, озноб, одышка, он отказывается от еды, просит пить. Увеличивается потоотделение. Если своевременно не была проведена необходимая терапия, появляются симптомы нарушения деятельности ЦНС: двигательное и речевое возбуждение, галлюцинации, клонико-тонические судороги. Ребенок теряет сознание, дыхание частое, поверхностное. В момент судорог может наступить асфиксия, ведущая к смертельному исходу. Часто у детей с гипертермическим синдромом наблюдаются нарушения кровообращения: падение артериального давления, тахикардия, спазм периферических сосудов и т. д. Для клинической оценки гипертермического синдрома необходимо учитывать не только величину температуры тела, но и продолжительность гипертермии, и эффективность антипиретической терапии. Неблагоприятный прогностический признак – гипертермия выше 40°С. Длительная гипертермия также является прогностически неблагоприятным признаком. Отрицательное прогностическое значение имеет и отсутствие реакции на жаропонижающие и сосудорасширяющие препараты.Интенсивная терапия
Проводится по двум направлениям: борьба с гипертермией и коррекция жизненно важных функций организма. Для снижения температуры тела следует проводить комбинированное лечение, используя как фармакологические, так и физические методы охлаждения организма. К фармакологическим методам относится, прежде всего, применение анальгина, парацетамола и ибупрофена. Анальгин вводят из расчета 0,1 мл 50% раствора на 1 год жизни, парацетамол назначают в дозе 10–15 мг/кг, ибупрофен в дозе 5–10 мг/кг. При лечении гипертермии, особенно при нарушении периферического кровообращения, находят применение препараты сосудорасширяющего действия, такие как папаверин 2% 0,1–0,2 мл/год, дибазол, никотиновая кислота, эуфиллин и др. Физические методы охлаждения применяются при «красной» гипертермии в следующей последовательности: раскрытие ребенка; обтирание спиртом кожи; прикладывание льда к голове, паховым областям и области печени; обдувание больного вентилятором; промывание желудка и толстой кишки ледяной водой через зонд. Кроме того, при проведении инфузионной терапии все растворы вводят охлажденными до 4°С. Не следует снижать температуру тела ниже 37,5°С, – как правило, после этого температура снижается самостоятельно. Коррекция нарушений жизненно важных функций складывается из следующих компонентов. В первую очередь следует успокоить ребенка. В этих целях используют мидазолам в дозе 0,2 мг/кг, диазепам в дозе 0,3–0,4 мг/кг или 20% раствор оксибутирата натрия в дозе 1 мл на год жизни ребенка. Эффективно применение литических смесей, в состав которых входят дроперидол или аминазин в виде 2,5% раствора по 0,1 мл на год жизни и пипольфен в той же дозе. Для поддержания функции надпочечников и при снижении артериального давления используют кортикостероиды: гидрокортизон по 3–5 мг/кг или преднизолон в дозе 1–2 мг/кг. Проводят коррекцию метаболического ацидоза и водно-электролитных расстройств, особенно гиперкалиемии. В последнем случае используют инфузию глюкозы с инсулином. При наличии дыхательных нарушений и сердечной недостаточности терапия должна быть направлена на ликвидацию этих синдромов. При лечении гипертермического синдрома следует воздерживаться от применения вазопрессоров, атропина и препаратов кальция.Отек мозга
Увеличение объема головного мозга за счет проникновения жидкости из сосудистого русла в мозговую ткань в результате кислородного голодания, нарушений гемодинамики, водно-солевого обмена и ряда других факторов. Отек мозга возникает у детей при многих заболеваниях: гриппе, пневмонии, токсикозах, отравлениях, травме черепа и др. Главной причиной отека мозга является гипоксия, особенно в сочетании с повышением уровня углекислоты. Важную роль в развитии отека головного мозга играют расстройства метаболизма (гипопротеинемия), ионного равновесия, аллергические состояния. Повреждающие факторы в первую очередь нарушают энергетический метаболизм мозга, усиливая анаэробное дыхание. Острая кислородная недостаточность, воспалительные процессы, травмы приводят к нарушению проницаемости гематоэнцефалического барьера, вследствие чего изменяется баланс электролитов внутри клеток и во внеклеточной жидкости (трансминерализация), возникает гиперосмотичность внутриклеточной среды. В результате этого нарушается проницаемость мембран, увеличивается онкотическое давление в клетках, денатурируются белки, в мозговое вещество из циркулирующей крови проникает жидкость. Отек мозга часто сочетается с набуханием мозга. Если при отеке мозга происходит скопление жидкости в межклеточном пространстве, то при набухании мозга – связывание воды коллоидами клеток вследствие их гидрофильности. Вероятно, это разные стадии одного про-цесса.Различают два типа отека мозга – генерализованный и местный. 1. Генерализованный отек охватывает весь мозг и развивается при интоксикациях, тяжелых ожогах. Он часто приводит к ущемлениям. 2. Местный отек наблюдается при объемных образованиях (вокруг опухолей, абсцессов), при ушибах, инфарктах мозга и может вызвать большее или меньшее вклинение мозга.
Клиническая картина
В зависимости от длительности, локализации очага, тяжести и распространенности поражения различны клинические проявления. Иногда на фоне основного заболевания нарастают слабость, вялость, возникает головная боль. Наблюдаются или усиливаются парезы и параличи, возникает отек соска зрительного нерва. По мере распространения отека на ствол мозга возникают судороги, нарастают вялость, сонливость, нарушения деятельности сердечно-сосудистой системы и дыхания, появляются патологические рефлексы. В значительной мере клиническая картина обусловлена дислокациями и ущемлением мозга. Клиническое проявление дислокации: синдром сдавливания ствола и среднего мозга. Для компрессии среднего мозга характерны окуломоторные кризы с расширением зрачка и фиксацией взора, повышение мышечного тонуса, тахикардия, колебания артериального давления, гипертермия. При сдавлении ствола наступает утрата сознания, наблюдаются мидриаз, анизокория, рвота. К симптомам ущемления мозжечка относятся брадикардия, брадипноэ, внезапная рвота, дисфагия, парестезии в области плеч и рук. Частый симптом – ригидность затылочных мышц, возникающая до появления других симптомов. Самый тяжелый симптом при ущемлении – внезапная остановка дыхания.Диагноз
О возникновении отека мозга нужно думать при любой диагностически неясной потере сознания, судорогах, гипертермии, особенно на фоне какого-либо заболевания. Кроме того, любая гипоксия той или иной продолжительности не проходит для мозга бесследно, повторные, даже кратковременные гипоксические состояния способны вызвать повреждения мозга. Своевременно диагностировать отек мозга помогает рентгенография черепа: на снимке обнаруживается деминерализация турецкого седла, углубление пальцевых вдавлений, у детей раннего возраста первый признак – расхождение швов. Важным диагностическим тестом является люмбальная пункция: давление цереброспинальной жидкости более 13 см водн. ст. свидетельствует о наличии отека мозга. Однако при наличии блока, вызванного ущемлением мозга, давление может оказаться нормальным или даже сниженным, несмотря на внутричерепную гипертензию.Интенсивная терапия
Прежде всего, направлена на снижение внутричерепного давления, нормализацию жизненно важных функций, улучшение мозгового кровотока и энергетического обмена мозга. Одним из наиболее важных элементов терапии отека мозга является борьба с гипоксией. Гипоксия нейрона при отеке мозга наступает в условиях нормального парциального давления кислорода в крови, а при гипоксемии происходит гибель клеток. Поэтому необходимо любым путем обеспечить адекватную вентиляцию легких при активной оксигенотерапии и полной проходимости дыхательных путей. При малейшей угрозе асфиксии показана ИВЛ. При отеке мозга важно определить состояние жизненно важных функций. При нарушении деятельности сердечно-сосудистой системы проводится необходимая симптоматическая терапия.Дегидратационная терапия проводится различными методами: 1. в целях дегидратации используют салуретики; ртутные диуретики (новурит, фонурит) вводят из расчета 0,1 мл на 1 год жизни ребенка; быстрый эффект оказывает фуросемид, который вводят из расчета 3–5 мг/кг в сутки. Он циркулирует в крови в течение 4 ч. Первая доза должна быть не менее 10 мг; 2. все более широкое распространение при лечении отека мозга получает глицерин в дозе 1–2 г/кг; его назначают перорально вместе с фруктовыми соками, при отсутствии сознания вводят через зонд; глицерин оказывает хороший гипотензивный эффект и может применяться повторно, его противоотечное действие не зависит от диуреза; 3. показано применение гипертонических растворов: 10% раствора хлорида кальция, 25% раствора сульфата магния; как гипертонический раствор и для улучшения метаболизма мозговой ткани назначают 10–20-40% раствор глюкозы, АТФ, кокарбоксилазу, большие дозы аскорбиновой кислоты, инсулин; 4. для увеличения онкотического давления крови вводят 20% раствор альбумина или гипертонический раствор сухой плазмы (50 или 100 г сухой плазмы разводят, соответственно, в 25 или 50 мл дистиллированной апирогенной воды).
В комплекс терапии отека мозга входит гипотермия, особенно краниоцеребральная. Гипотермия уменьшает потребность клеток в кислороде. Наиболее простым способом является охлаждение головы (пузырь со льдом). Гипотермия особо хорошо сочетается с нейроплегией, для чего используют дроперидол или аминазин. Эффективны также тиопентал натрия 1% 5 мг/кг в/венно медленно и седуксен (см. Судорожный синдром), так как они, кроме того, являются протекторами мозга при кислородном голодании. Обязательным является применение кортикостероидов, которые, прежде всего, нормализуют функцию клеточной мембраны, а также снижают проницаемость капиллярной стенки сосудов мозга. При тяжелых отеках назначают гидрокортизон в дозе 5–15 мг/кг или преднизолон в дозе 2–5 мг/кг. В последние годы вопрос о схеме проведения интенсивной терапии при отеке мозга в значительной мере пересматривается, ведется дискуссия о целесообразности применения диуретиков. Опыт ведущих нейрохирургических учреждений свидетельствует о том, что в основе интенсивной терапии отека мозга должно лежать обеспечение нормальной циркуляции крови в бассейне головного мозга. В связи с этим на первое место при лечении отека мозга выдвигается фактор поддержания адекватной гемодинамики посредством использования новых естественных или синтетических катехоламинов (допамин, добутамин) в дозе от 2 до 20 мкг/кг мин, а также препаратов, улучшающих микроциркуляцию, таких как гепарин, трентал, агапурин и др. Терапия отека мозга не должна ослабевать при появлении некоторого клинического улучшения, так как всегда возможен рецидив. Огромные пластические возможности коры головного мозга в период роста ребенка позволяют надеяться на полное его излечение при проведении рационального и своевременного лечения.
Судорожный синдром
Судороги – внезапное непроизвольное сокращение скелетных мышц, нередко сопровождающееся нарушениями сознания разной степени выраженности. Судорожный синдром – частая ургентная патология детского возраста. Распространённость судорог у детей составляет 17–20 случаев на 1000 детского населения. Около половины всех судорожных припадков приходится на возраст до 15 лет, из них наибольшее количество судорог отмечают в возрасте от 1 до 9 лет. Судорогами обусловлено около 10% вызовов скорой педиатрической помощи. Частое развитие судорог в детском возрасте объясняют как особенностями нервной системы ребёнка, так и многообразием причин, их вызывающих. Незрелый мозг более предрасположен к развитию общемозговых реакций, чем зрелый. Повышенную «готовность» детского мозга к судорожной активности можно объяснить относительным преобладанием возбуждающих глутаматергических систем над тормозными ГАМК-ергическими. Несовершенная дифференцировка коры головного мозга, слабое регулирующее влияние её на подкорковые структуры, значительная гидрофильность ткани мозга объясняют склонность ребёнка к генерализованным ответным реакциям (гиперкинезы, возбуждение, судороги и т. д.) на различные раздражители.Этиология и патогенез
Причинами судорог могут быть различные острые и хронические заболевания и повреждения головного мозга (нейроинфекции, травмы, кровоизлияния, гидроцефальный синдром, дисгенезии мозга, опухоли), генетические и хромосомные заболевания (нарушения метаболизма аминокислот, углеводов, жиров), токсические повреждения мозга (инфекционный токсикоз, экзогенные отравления химическими веществами и лекарственными препаратами). Судороги могут развиваться при эндокринных и электролитных нарушениях (гипогликемия при сахарном диабете, гипокальциемия при гипопаратиреозе, гипомагниемия, гипо- и гипернатриемия и т. д.). Также возможны психогенные судорожные пароксизмы (например, аффективнореспираторные судороги). По данным разных авторов, от 25 до 84% судорог возникает на фоне лихорадки (фебрильные, или гиперпирексические судороги). Отдельную группу составляют судороги при эпилепсии, распространённость которой составляет 0,5–1% в общей популяции. Несмотря на полиэтиологичность судорожного синдрома, в большинстве случаев его общими патогенетическими факторами являются расстройства центральной гемодинамики, приводящие к гипоксии, ацидозу и другим метаболическим нарушениям в ЦНС. Повышение сосудистой и клеточной проницаемости, наряду с лабильностью водно-солевого обмена и тенденцией к развитию внутримозговой гиперосмолярности, приводит к отёку и набуханию головного мозга. Под влиянием гипоксии и метаболических расстройств нарушается энергетический баланс мозга, снижается активность ферментных систем, что способствует развитию повышенной судорожной готовности.Клиническая картина
По клиническим проявлениям судороги могут быть парциальными (фокальными, локализованными), распространяющимися на отдельные группы мышц, и генерализованными – в виде общего судорожного припадка. Генерализованные судороги развиваются при вовлечении в процесс обоих полушарий головного мозга, парциальные – определённых областей одного полушария. По характеру мышечных сокращений различают судороги клонические и тонические. Клонические судороги характеризуются быстрой сменой сокращения и расслабления скелетных мышц. При тонических судорогах происходит длительное сокращение мышц без периодов расслабления. У детей, особенно раннего возраста, судороги в большинстве случаев бывают генерализованными и имеют смешанный тонико-клонический характер. Повторение судорожных пароксизмов без восстановления сознания называют судорожным статусом. Это состояние сопровождается нарушением дыхания и нарастанием циркуляторно-гипоксического отёка головного мозга. Распространение последнего на ствол мозга вызывает расстройство функций дыхательного и сосудодвигательного центров с развитием патологических типов дыхания, брадикардии, коллаптоидных состояний. Наиболее часты в детской практике кратковременные генерализованные тонико-клонические фебрильные судороги. Как правило, они возникают у нормально развивающихся детей в возрасте от 6 мес. до 3–5 лет (преимущественно от 1 до 2 лет) на фоне подъёма температуры тела без признаков токсического или инфекционного поражения мозга. Продолжительность фебрильных судорог невелика (обычно не более 5 мин.). В большинстве случаев они имеют благоприятный прогноз и не сопровождаются неврологическими нарушениями. Нервно-психическое развитие детей, перенёсших простые фебрильные судороги, как правило, соответствует возрасту. Успешная терапия судорожного синдрома может быть проведена только после установления причины, вызвавшей судороги. При фебрильных судорогах необходимо купирование лихорадки. Из-за существующих трудностей диагностики, ургентности клинической ситуации необходимо проводить симптоматическую терапию препаратами первой помощи, которые, купируя (возможно, временно) судорожный пароксизм, предоставляют возможность для проведения диагностического поиска и, при необходимости, лечения отёка мозга. Дыхательные расстройства, стойкое нарушение сознания, невозможность проведения этиотропного лечения – показания для срочной госпитализации ребёнка на фоне симптоматической противосудорожной терапии. Лечебные мероприятия при судорогах необходимо направить на восстановление адекватного дыхания и уменьшение возбудимости ЦНС. Для обеспечения проходимости дыхательных путей следует очистить полость рта и глотку ребёнка от слизи, остатков пищи или рвотных масс (аспирация с помощью электроотсоса или механическое удаление их), предупредить западение языка, приподняв за углы нижнюю челюсть или установив воздуховод. Голову ребёнка необходимо повернуть в сторону для предотвращения аспирации при восстановлении дыхания. Следует освободить ребёнка от тесной одежды, затрудняющей дыхание, и обеспечить ему доступ свежего воздуха (например, открыть окно) или наладить оксигенацию через катетер, маску или из кислородной подушки. Для купирования судорожного пароксизма наиболее широко применяют производные бензодиазепина (диазепам, лоразепам, клоназепам, мидазолам). Эти препараты следует всегда вводить медленно в течение 2–3 мин. (при быстром введении ректально или внутривенно бензодиазепины могут вызвать угнетение дыхания). Обычно препараты хорошо переносятся, действие их сохраняется в течение 1–2 ч. Лечение начинают с ректального или внутривенного введения диазепама. Если судороги не прекращаются в течение 5 мин. после первого внутривенного введения диазепама, лечение продолжают клоназепамом или лоразепамом. Преимущество клоназепама и лоразепама по сравнению с диазепамом заключается в большей продолжительности действия. При передозировке бензодиазепинов могут возникать артериальная гипотензия, мышечная слабость, сонливость. Как средство первой помощи при судорожном синдроме также можно внутримышечно ввести магния сульфат. После достижения противосудорожного эффекта введением бензодиазепинов, а также при кратковременных однократных судорогах в качестве противосудорожных средств можно использовать фенобарбитал и фенитоин (дефинин) в сочетании с ацетазоламидом (диакарбом). При повторении судорог и при судорожном статусе препаратами выбора служат неингаляционные анестетики. Чаще всего применяют 20% раствор натрия оксибутирата. Препарат вызывает мышечную релаксацию, снижает двигательную активность, способствует нормализации кислотно-щелочного состояния крови и в определённой степени предохраняет мозг от гипоксического отёка. Противопоказан при выраженной артериальной гипотензии, гипокалиемии, угнетении дыхания и тяжёлых нарушениях сердечного ритма. При труднокупируемом судорожном статусе можно ввести барбитураты короткого действия (тиопентал, гексенал). Гексенал можно вводить ректально, внутримышечно и внутривенно. При внутривенном применении барбитуратов для предотвращения их ваготонического эффекта показано предварительное введение атропина. Быстрое противосудорожное действие этих препаратов достигается только при внутривенном введении. При внутримышечном или ректальном введении эффект наступает через 5–25 мин. Повторное введение противосудорожных лекарственных средств в этот период нецелесообразно и даже опасно. При тяжёлых нарушениях дыхания и гипоксии противосудорожные препараты могут вызвать остановку дыхания. В таком случае показан перевод ребёнка на ИВЛ на фоне введения мышечных релаксантов. При судорожном синдроме помимо противосудорожных препаратов необходима профилактика отёка головного мозга: больному придают немного приподнятое положение (30°) и назначают диуретик (маннитол, фуросемид). Введение гипотонических растворов противопоказано. Дети с судорогами неясного генеза или возникшими на фоне инфекционного заболевания подлежат госпитализации после оказания им экстренной помощи для проведения диагностического поиска, лечения отёка мозга и решения вопроса о необходимости и возможности выполнения лечебно-диагностической люмбальной пункции. При установлении диагноза эпилепсии необходим подбор длительной базисной терапии. Детям, перенёсшим фебрильные судороги, необходимо проведение профилактики повторных судорожных эпизодов. В последнее время предпочтение отдают интермиттирующим методам профилактики: в период риска развития фебрильных судорог (инфекционные заболевания, гипертермия) детям назначают комплекс, включающий жаропонижающие и противосудорожные средства, а при гипертензионно-гидроцефальном синдроме дополнительно назначают ацетазоламид (диакарб) или глицерол (глицерин).Таблица 41 – Дозировка основных препаратов, применяемых при судорожном синдроме
| Препарат | Дозы и пути введения |
|---|---|
| Диазепам | В/в 0,3 мг/кг или 2,5 мг/мин до наступления эффекта; в/м или ректально – доза в 2 раза выше |
| Мидазолам | В/м, внутрь – 0,15–0,2 мг/кг, |
| Лоразепам | В/м 0,05 мг/кг; ректально 0,05–0,2 мг/кг |
| Фенобарбитал | Внутрь 5–10 мг/кг/сут или 3–5 мг/кг/ч; в/в 10–20 мг/кг |
| Гексенал | Ректально 0,5 мл/кг 10% раствора; в/м 0,5 мл/кг 5% раствора; в/в 1% раствор медленно до наступления эффекта (не более 15 мг/кг) |
| Натрия оксибутират | В/м или в/в 20% раствор в дозе 50–100 мг/кг в 20 мл 5–10% раствора глюкозы |
| Фенитоин (дифенин) | В/в 15–20 мг/кг, скорость введения 1 мг/кг/мин (время инфузии 15–20 мин), максимальная разовая доза 500 мг |
| Фуросемид | В/м, в/в, внутрь 1–2 мг/кг/сут |
| Маннитол | В/в 1–2 г сухого вещества на 1 кг массы тела в виде 20% раствора в течение 30 мин. |
Прогноз
Серьёзной проблемой остаётся прогнозирование возможного развития эпилепсии у детей, перенёсших судорожные состояния. Проведённые исследования свидетельствуют о возможности трансформации синдрома фебрильных судорог в эпилепсию в 2–10% случаев. В группе детей, перенёсших фебрильные судороги, эпилепсия развивается в 6 раз чаще, чем у детей, не имевших их. Прогностически неблагоприятные признаки возможного развития эпилепсии у ребёнка – фокальный или генерализованный характер фебрильных судорог, их продолжительность более 15 мин., повторные судорожные эпизоды (более 3 раз) и изменения неврологического статуса.Гипермотильный токсикоз Кишша
После 2–3-дневного продромального периода, протекающего как острое респираторное заболевание, развивается бессонница, нарушается сознание, дыхание становится поверхностным, частым, кожа резко бледнеет, затем возникает цианоз, акроцианоз, родничок выбухает, становится напряженным, пульсирующим, живот вздут, пульс слабого наполнения, олигурия (анурия), присоединяются рвота, жидкий стул, сменяющийся запором. Если ребенка не удается вывести из этой стадии токсикоза, в дальнейшем развивается сопорозное состояние, кожа отечная, тонус мышц резко понижен, появляются вначале гиперкинезы, затем судороги. Нарастает тахикардия, тоны сердца становятся глуше, на ЭКГ ишемические изменения (смещение ниже изолинии сегмента ST с отрицательным зубцом Т в отведениях V5,6 и смещение вверх в отведениях V i, 2), тахикардия сменяется резчайшей брадикардией, АД резко снижается. При нарастающем отеке легких, увеличении печени, ишемии миокарда возможен летальный исход.Неотложная помощь
Немедленное введение сердечных гликозидов быстрого действия с наименьшей кумуляцией: строфантин в течение 1–2 суток, дозу насыщения делят на 3–6 равных частей, и назначают с интервалом 8 ч. Можно вводить дигоксин в дозе насыщения 0,05 мг/кг (половину дозы можно ввести сразу, а оставшуюся дозу делят пополам и вводят с интервалом 8–12 ч). Одновременно вводят лазикс – 1 мг/кг 1–3 раза в сутки, эуфиллин (2,4% раствор внутривенно новорожденным 0,3 мл, детям 7–12 мес. – 0,4 мл, 1–2 лет – 0,5 мл, 3–4 лет – I мл, 5–6 лет – 2 мл, 7–9 лет – 3 мл, 10–14 лет – 5 мл). При падении АД вводят преднизолон – 1–2 мг/кг, показано введение гепарина – 100 ЕД/кг каждые 6 ч. Хороший эффект оказывает поляризующая смесь: 10% раствор глюкозы – 10 мл/кг с добавлением на каждые 100 мл 2-х ЕД инсулина и 4 мл 7,5% раствора хлорида калия. При развивающемся отеке легких – ингаляция газовой смеси (пары 30–40% спирта, налитого в количестве 1 00 мл в увлажнитель или банку Боброва), вдыхание антифомсилана в виде 10% раствора в течение 10–15 мин. (эффект наступает очень быстро). Оксигенотерапия. Необходимо отсасывать слизь и пену из дыхательных путей. Для улучшения коронарного кровотока и реологических свойств крови назначают курантил – 0,1–1 мл 0,5% раствора внутривенно. Остальные мероприятия аналогичны описанным в разделе «Нейротоксикоз». В тяжелых случаях переводят на искусственную вентиляцию легких.При проведении инфузионной терапии необходимо провести следующие мероприятия: 1. рассчитать необходимый объем жидкости, 2. определить состав инфузии, 3. определить скорость введения жидкости, 4. определить путь введения жидкости, 5. осуществлять контроль за проведением инфузии, 6. сопровождать инфузию фармакологическими препаратами, 7. при необходимости проводить объемные и фармакологические пробы.
Расчет жидкости можно проводить по методу, предложенному Ю. Е. Вельтищевым: дефицит воды (ЖВО – жидкость восполнения объема), составляющий в зависимости от степени обезвоживания: • 5% – 1 степень • 6–9% – 2степень • 10–14% – 3 степень • 15% массы тела – шок + продолжающиеся патологические потери (ЖТПП – жидкость текущих патологических потерь): При гипертермии назначают еще + 12% жидкости на каждый градус температуры тела выше 37°С. При наличии рвоты и поноса добавляют еще 20 мл/кг. Для сохранения диуреза при олигурии вводят еще 30 мл/кг. Для восполнения потерь с перспирацией вводят еще 30 мл/кг. + суточная потребность ребенка в жидкости (ЖП – жидкость поддержания).
ЖП (жидкость поддержания) составляет: 1. первые 10 кг массы тела – 100 млкг/сутки или 4 мл/кг/час, 2. вторые 10 кг массы тела – 50 млкг/сутки или 2 мл/кг/час, все 3. последующие кг массы тела – 25 млкг/сутки или 1 мл/кг/час.
При изотонической и соледефицитной дегидратации расчет потребности в воде (в мл) основывается на величине гематокритного показателя (Ht).
Тип дегидратации можно определить по уровню Na в сыворотке крови: 1. гипотонический – Na ‹ 130 ммоль/л, 2. изотонический – Na – 130–150 ммоль/л, 3. гипертонический – Na › 150 ммоль/л.
Таблица 42 – Показатели ОЦК и гематокрита
| Возраст | ОЦК мл/кг | Нормальный гематокрит | «Допустимый» гематокрит |
|---|---|---|---|
| Доношенные новорожденные | 80–90 | 0,45–0,65 | 0,38 |
| 3 мес. – 1 год | 75–80 | 0,35–0,42 | 0,30 |
| 3 года – 6 лет | 70–75 | 0,37–0,54 | 0,28 |
| Старше 6 лет | 65–70 | 0,37–0,54 | 0,25 |
Соотношение глюкозы и солей определяется видом обезвоживания: • 4:1 – при вододефицитной • 2:1 – при соледефицитной • 1:1 – при изотонической дегидратации
С целью предупреждения побочных реакций назначают антигистаминные препараты (димедрол – 0,2–1,5 мл 1% раствора, пипольфен – 0,2–0,5 мл 2,5% раствора), препараты кальция. Для коррекции ацидоза используют 4% раствор гидрокарбоната натрия, при отсутствии лабораторных данных гидрокарбонат натрия назначают в дозе 5–7 мл 5% раствора на 1 кг массы тела; при определении BE: 4–5% раствор (в мл) – BE·масса (в кг): 5.
Таблица 43 – Состав растворов для инфузионной терапии
| Раствор | 5% р-р глюкозы | 0,9% р-р натрия хлорида | Р-р Рингера |
|---|---|---|---|
| Глюкоза, г/л | 50 | - | - |
| Na+, моль/л | - | 154 | 147 |
| К+, ммоль/л | - | - | 4 |
| С1-, ммоль/л | - | 154 | 155 |
| Са2+, ммоль/л | - | - | 2 |
| рН | 5,5 | 5,6 | 6,0 |
| Осм | 253 | 308 | 309 |
Бронхоэктатическая болезнь у детей
Н. С. Парамонова – профессор, д-р. мед. наук
Хронические болезни легких представляют собой одну из наиболее сложных проблем в педиатрии. На протяжении полувека все хронические воспалительные заболевания легких у детей были объединены в общее понятие «хроническая пневмония». Бронхоэктатическая болезнь (БЭБ) рассматривалась в качестве этапа формирования хронической пневмонии – от бронхита к бронхоэктазам. В «Международной статистической классификации болезней и проблем, связанных со здоровьем» 10-го пересмотра (ВОЗ, 1995) бронхоэктатическая болезнь представлена под рубрикой (J.47) в классе Х. Бронхоэктатическая болезнь – приобретенное хроническое воспалительное заболевание бронхолегочной системы, характеризующееся гнойно- воспалительным процессом в расширенных деформированных бронхах с инфильтративными и склеротическими изменениями в перибронхиальном пространстве. Сведения о распространенности БЭБ среди населения не могут считаться достаточно точными, поскольку наиболее достоверный признак болезни – локально расширенные бронхи – диагностируется лишь при использовании специальных методов исследования. В последние десятилетия во всем мире отмечено снижение распространенности бронхоэктатической болезни. Это объясняется выраженным уменьшением числа детских инфекций, случаев туберкулезной инфекции, а также расширением диагностических и лечебных возможностей, успехами медикаментозного лечения воспалительных заболеваний легких, проведением эффективной антибактериальной терапии.Этиология
Бронхоэктазы впервые были описаны Лаэннеком почти 200 лет назад, однако механизмы их формирования окончательно не изучены. Среди наиболее вероятных патогенетических моментов развития бронхоэктазов решающее значение имеют воспаление дыхательных путей и нарушение бронхиальной проходимости вследствие закупорки или обструкции бронха. В ряде случаев в формировании бронхоэктазов, по-видимому, имеют значение ателектаз легочной ткани, фиброз паренхимы. Приобретенные бронхоэктазы чаще всего являются следствием неблагоприятного исхода острой пневмонии, перенесенными инфекционными заболеваниями (корь, коклюш, респираторная инфекция и др.), аспирации инородного тела, хронической аспирации пищи. В этих случаях говорят о первичных бронхоэктазах. Причем при острых инфекциях у детей они могут развиваться очень быстро, в течение 1–2 суток. Так же быстро формируются бронхоэктазы при наличии инородного тела бронхов. Вторичные бронхоэктазы могут сформироваться у детей с бронхолёгочной дисплазией, пороками развития трахеобронхиального дерева, наследственными заболеваниями легких, иммунодефицитами, муковисцидозом.Патогенез
Бронхоэктазы – закономерное осложнение длительно существующих ателектазов, а также деструктивных пневмоний. Гнойный процесс, поражая бронхиальную стенку, вызывает дегенерацию структурных элементов с заменой их рубцовой тканью. В результате этого бронхи теряют способность в достаточной мере опорожняться от секрета, даже после устранения механической обтурации. Цилиарный эпителий дыхательных путей утрачивается и замещается сквамозным или кубитальным. При цилиндрических бронхоэктазах определяются фокальная деструкция эластической ткани, отек и клеточная инфильтрация окружающей паренхимы, при более выраженных проявлениях болезни (мешотчатые бронхоэктазы) повреждение касается мышц и хряща. В прилегающей к бронхоэктазам легочной паренхиме и перибронхиальной ткани развивается эндартериит. Еще один характерный признак – вблизи дистальных субсегментарных бронхов появляются анастомозы между бронхиальными и легочными артериями.Критерии диагностики
Клинические: продуктивный кашель, гнойная мокрота, локальные влажные хрипы, рецидивы воспалительного процесса в патологически измененных участках легких. Рентгено-бронхологические, компьютерной томографии высокого разрешения: необратимые расширения бронхов с выраженными структурными изменениями их стенок и функциональной неполноценностью.Классификация
По форме расширения бронхов: 1. цилиндрические 2. мешотчатые 3. смешанные бронхоэктазы.Описаны также кистовидные, веретенообразные, варикозные бронхоэктазы. По распространенности: одно- и двусторонние, с указанием точной локализации изменений по сегментам легкого.
По степени тяжести: 1. легкую 2. среднетяжелую 3. тяжелую.
По фазе заболевания: 1. обострение 2. ремиссия.
Осложнения: 1. легочная гипертензия 2. хроническое легочное сердце 3. легочно-сердечная недостаточность 4. ателектаз 5. амилоидоз и пр.
Клиника
Начальные признаки бронхоэктатической болезни обычно появляются в первые 3 года жизни ребенка, а диагностируется она, как правило, у детей дошкольного возраста. За последние 30 лет наметилась тенденция к более легкому течению болезни у детей: преобладают так называемые «малые формы», которые протекают без явлений гнойной интоксикации, дыхательной недостаточности. Крайне редкими стали гнойные осложнения, ранее считавшиеся характерными для бронхоэктатической болезни и широко представленные в специальной литературе (абсцедирование легочной ткани, абсцессы мозга, амилоидоз). Основными клиническими проявлениями бронхоэктатической болезни являются повторные обострения воспалительного процесса в легких (до 3–4 раз в год), у детей первых лет жизни нередко наблюдается непрерывно-рецидивирующее течение болезни. Для заболевания характерен постоянный влажный кашель с мокротой. Мокрота отделяется главным образом по утрам. Ее количество может быть относительно небольшим, в виде отдельных плевков. Отделение мокроты «полным ртом», как это наблюдалось ранее при классической бронхоэктатической болезни, сегодня у детей наблюдается редко. При стоянии мокрота иногда разделяется на три слоя: верхний – пенистый, средний – серозный зеленовато-желтого цвета и нижний – гнойный, содержащий детрит и пробки Диттриха. У детей типичная трехслойная мокрота и пробки Диттриха встречаются редко. В период обострения заболевания у больных могут отмечаться одышка, оральная крепитация. Кровохарканье, которое ранее считалось одним из основных проявлений болезни, в настоящее время чаще встречается у взрослых больных. При осмотре отмечают бледность кожных покровов, несколько цианотичное и одутловатое лицо, иногда токсический дерматит, нередко такие признаки интоксикации, как сероватая бледность и сухость кожных покровов, изменения тургора тканей, пониженное питание и быстрая утомляемость, одышка при небольшом физическом напряжении. Ребенок часто дышит ртом в связи с наличием аденоидных разрастаний. При бронхоэктатической болезни отмечаются различные деформации грудной клетки: чаще всего ее уплощение или западение одной из ее половин на стороне поражения. Одним из характерных клинических признаков бронхоэктазии считается утолщение ногтевых фаланг пальцев («барабанные палочки»), так называемая гипертрофическая остеоартропатия (синдром Пьера Мари-Бамбергера). Однако при современном течении болезни этот симптом встречается лишь у пациентов с распространенными бронхоэктазами и активно текущим гнойным эндобронхитом. У пациентов с бронхоэктазами постоянно прослушиваются стабильные локализованные разнокалиберные влажные хрипы. Это один из самых характерных признаков бронхоэктатической болезни. Наряду с влажными, у больных могут прослушиваться сухие хрипы. При наличии крупных бронхоэктатических полостей дыхание над этими зонами может иметь амфорический характер. При функциональном исследовании внешнего дыхания выявляются обструктивные и рестриктивные вентиляционные сдвиги. Степень их выраженности зависит от распространенности патологического процесса. Для больных с распространенным процессом характерны снижение величины форсированного выдоха, индекса Тиффно, изменение структуры легочных объемов, увеличение остаточного объема, уменьшение жизненной емкости легких. У больных с локализованным процессом функциональные нарушения могут не обнаруживаться. Использование в клинической пульмонологии радиоизотопной диагностики позволяет судить о состоянии региональных функций легких, оценить характер функциональных нарушений в области патологического очага и в других зонах легочной ткани. Решающее значение в диагностике бронхоэктазов принадлежит рентгенобронхологическим методам обследования. Бронхоэктазы, особенно мешотчатые и кистовидные, выявляются на обзорных рентгенограммах. Уточнение распространенности, объема поражения и анатомической характеристики бронхоэктазов требует проведения бронхографии. Нужно подчеркнуть, что и в настоящее время бронхография не утратила своего значения и продолжает оставаться «золотым стандартом» диагностики бронхоэктазов. С развитием гибкой волоконной оптики стало возможно выполнение селективной бронхографии. Широко используется в диагностике бронхоэктазов компьютерная томография с высоким разрешением. С ее помощью можно выявлять бронхоэктазы, которые не диагностируются даже при бронхографическом исследовании. Признак считается достоверным, если внутренний диаметр периферического бронха в 2 раза больше диаметра предшествующей легочной магистрали. Компьютерная томография позволяет измерять реальные абсолютные размеры бронхов. Бронхоэктатические поражения наиболее часто локализуются в нижних долях. Чаще страдают нижняя доля левого легкого, язычковые сегменты, а также средняя доля правого легкого. Практически у всех детей, страдающих бронхоэктатической болезнью, при проведении бронхоскопии выявляется катарально-гнойный или гнойный эндобронхит. Характерно изменение структуры и функции мерцательного эпителия, что приводит к нарушению мукоцилиарного транспорта. Это, в свою очередь, способствует упорному течению воспалительного процесса в респираторном тракте.Осложнения
Лёгочное сердце – гипертрофия правого желудочка – развивается вследствие легочной гипертензии. В свою очередь, легочная гипертензия возникает из-за вазоконстрикторного влияния альвеолярной гипоксии на легочные артерии и такого же эффекта ацидоза. Имеют значение также массивные склеротические изменения в легких, нарушение механики дыхания с уменьшением присасывающей силы грудной клетки. Первым объективным признаком подострого кардиопульмонального синдрома является расширение границ правого желудочка как результат повышенного сопротивления легочному кровотоку. Артериальное давление в большинстве случаев нормальное или даже пониженное, но при ухудшении состояния наблюдается значительное падение диастолического давления. Все эти явления носят более или менее преходящий характер. Синдром хронического легочного сердца. Даже в периоде ремиссии дети с выраженными бронхоэктазами жалуются на одышку, общую слабость, быструю утомляемость, чувство стеснения в груди, боли в области печени при физической нагрузке. При осмотре обращают на себя внимание цианоз кожных покровов и слизистых оболочек, одутловатость лица, расширенная венозная сеть на животе, груди, спине и даже лице, акроцианоз, пальцы в виде барабанных палочек, ногти, напоминающие часовые стекла. При исследовании сердечно-сосудистой системы находят тахикардию, лабильный пульс пониженного наполнения, снижение артериального давления, пульсацию эпигастральной области, расширение границ сердца преимущественно вправо, глухие тоны сердца, систолический шум на верхушке и в точке Боткина, акцепт II тона на легочной артерии. Печень увеличена, иногда болезненна, возможно появление асцита и гидроторакса, олигурии, альбуминурии. В крови обнаруживают анемию и либо увеличенную, либо уменьшенную СОЭ. Рентгенологически легочное сердце характеризует расширение тени сердца вправо, а нередко и влево (или смещением в пораженную сторону), выбухание дуги легочной артерии, ее конуса, сглаженность талии. Бронхоэктатическую болезнь у детей, как отдельную нозологическую форму, необходимо отличать от бронхоэктазов, являющихся проявлением других заболеваний: наследственных (синдром Вильямса-Кемпбелла, муковисцидоз, первичная цилиарная дискинезия и синдром Картагенера); врожденных аномалий развития бронхолегочной системы; врожденных пороков развития структурных элементов стенок трахеи, бронхов и бронхиол, морфологически связанных с отсутствием, недостатком или дезорганизацией хрящевой либо эластической тканей. Некоторые наследственные синдромы, в основе которых лежит патология соединительной ткани (синдром Элерса-Данлоса, синдром Марфана) также могут сопровождаться наличием бронхоэктазов. Обсуждается вопрос о происхождении бронхоэктазов при дефиците a1- антитрипсина: возникают ли они первично или связаны с эмфиземой, характерной для этого заболевания? Нередко бронхоэктазы сопровождают различные формы первичной иммунологической недостаточности. Речь идет об иммунодефицитах с преимущественной недостаточностью антител: в их числе аутосомно-рецессивная агаммаглобулинемия (швейцарский тип), сцепленная с Х-хромосомой агаммаглобулинемия (Брутона); избирательный дефицит IgA; комбинированные иммунодефициты; обычный вариабельный иммунодефицит; другие определенные нарушения, в частности, связанные с дефектом фагоцитарной системы – хронический гранулематоз у детей. В последние годы в связи с увеличением числа больных с синдромом приобретенного иммунодефицита растет количество случаев формирования у этих больных бронхоэктазов. Формирование проксимальных бронхоэктазов патогномонично для аллергического бронхолегочного аспергиллеза – заболевания, в основе которого лежит сенсибилизация к плесневым грибам рода Aspergillus, колонизирующим в просвете бронхов. К повреждению бронхов приводит хроническое аллергическое воспаление дыхательных путей и образование специфической плотной слизи, состоящей из эозинофилов, других клеток аллергического воспаления и гифов грибов. Все эти заболевания требуют специальной диагностики, что определяет тактику ведения и лечения пациентов.Лечение
Терапия больного должна быть этапной, индивидуальной, в зависимости от периода болезни, частоты обострений, наличия сопутствующих заболеваний. Во время обострения показана госпитализация ребенка.Основными направлениями лечения являются: 1. восстановление нарушенной реактивности организма и местной резистентности; 2. борьба с инфекцией; 3. улучшение нарушенных функций бронхиального дерева.
В период обострения на первом плане должны быть борьба с инфекцией и улучшение дренажной функции бронхов, тогда как в период ремиссии стимуляция общей реактивности и местной (легочной) резистентности, санация очагов инфекции, аэротерапия. При обострении назначают постельный или полупостельный режим, который расширяют по мере нормализации температуры, уменьшения явлений токсикоза и дыхательной недостаточности. Калорийность пищи при длительном течении хронической пневмонии повышают, увеличивая количество белка (мясо, творог) и жиров (сливочное масло, рыбий жир). Характер диеты зависит и от того, имеются ли у ребенка сопутствующие заболевания желудочно-кишечного тракта – холецистит, гастрит. В период тяжелого обострения желательно ограничение в диете поваренной соли до половины возрастной потребности и углеводов, исключение экстрактивных веществ. Антибактериальную терапию проводят в острой фазе заболевания с учетом бактериологической характеристики мокроты и чувствительности выявленных микроорганизмов, хотя не всегда чувствительность in vitro и in vivo совпадают. Наиболее часто в мокроте больных с бронхоэктазами встречаются Haemophilus influenzae, Streptococcus pneumoniae, Moraхella cataralis. При выборе антибиотика следует оценить эффект ранее применявшихся антибиотиков, потенциальные осложнения. Учитывая наиболее вероятный спектр микроорганизмов, в эмпирической антибиотикотерапии бронхоэктатической болезни предпочтение отдается современным пенициллинам с расширенным спектром активности (амоксициллин, ампициллин), ингибиторозащищенным пенициллинам (амоксициллин/клавуланат, ампициллин/сульбактам), цефалоспоринам второго и третьего поколения (цефуроксим, цефаклор, цефотаксим, цефтриаксон, цефтазидим), а также современным макролидам (азитромицин, джозамицин, рокситромицин, спирамицин). В последние годы в дополнение к оральному и парентеральному приему антибиотиков стали использовать и введение антибиотиков через небулайзер. Существенный клинический эффект оказывает бронхоскопическая санация с введением антибиотиков через бронхоскоп. Кроме современных антибиотических препаратов, в фармакотерапии бронхоэктатической болезни применяются средства, действие которых направлено на уменьшение бронхиальной гиперсекреции, улучшение дренажной функции бронхов и мукоцилиарного клиренса, а также лекарства, обладающие противовоспалительным и бронхолитическим действием. К мукоактивным препаратам секретолитического действия относят производные алкалоида вазицина (бромгексин, лазолван), из которых наиболее популярными являются бромгексин и его метаболиты – лазолван, амброксол, амбросан, халиксол. Эти препараты обладают муколитическим эффектом, связанным с деполимеризацией мукопротеиновых и мукополисахаридовых волокон. При этом важно, что разжижение мокроты практически не сопровождается увеличением ее объема. Препараты применяют как внутрь, так и ингаляционно (через небулайзер). Среди препаратов, обладающих мукорегулирующим действием, следует отметить лекарственные средства на основе карбоцистеина – бронхобос, мукодин, мукопронт, флуифорт. Они обеспечивают высокую мукоцилиарную эффективность и обладают хорошей переносимостью, практически не раздражают слизистую желудка. Необходимо учитывать, что муколитические препараты – производные цистеина со свободной тиоловой группой (ацетилцистеин, флуимуцил, экзомюк) – должны применяться только при значительно повышенных показателях вязкости и эластичности мокроты. Эти препараты могут сделать секрет излишне жидким, вследствие чего возможен риск развития бронхореи, что наиболее опасно у детей раннего возраста из-за угрозы аспирации. Препараты растительного происхождения, обладающие отхаркивающим эффектом рефлекторного действия, по-прежнему широко используются в практике комплексной терапии бронхоэктатической болезни. В их ряду бронхикум, синупрет, трависил, корни ипекакуаны, солодки, алтея, девясила, трава термопсиса, чабреца. Данные лекарственные средства уменьшают вязкость мокроты, улучшают эскалаторную функцию мерцательного эпителия. Весьма эффективно их назначение в сочетании с секретолитиками и мукорегуляторами. Следует отметить, что препараты этой группы необходимо с осторожностью применять у больных с гиперчувствительностью к пыльце растений. В последние годы в терапии хронических бронхолегочных заболеваний и бронхоэктатической болезни, в том числе, используют фенспирид (эреспал) – препарат, который обладает целым комплексом фармакологических свойств, направленных на подавление воспаления в дыхательных путях, гиперсекреции слизи. Имеются сведения, что при лечении больных с бронхоэктазами используют противовоспалительные средства, в том числе ингаляционные кортикостероиды (флунизолид, беклометазон, будесонид, флутиказон). Лечебную физкультуру назначают во все периоды болезни. Мероприятия, направленные на очищение бронхов от секрета (массаж, физиотерапевтические мероприятия, постуральный дренаж), являются важными элементами комплексной терапии. При этом у больных с бронхоэктазами предотвращаются активация эндобронхиальной секреции и присоединение суперинфекции.
Показаниями к хирургическому лечению в настоящее время считают: 1. ограниченные односторонние бронхоэктазы со стойкой очаговой инфекцией и отсутствием эффекта от проводимой консервативной терапии; 2. угрожающие жизни состояния, связанные с бронхоэктазами, в частности, кровотечения.
Изменилась и тактика проведения хирургического вмешательства. В последние десятилетия предпочтение отдается сегментарным и полисегментарным резекциям. Оперативное удаление морфологически измененных участков легкого не всегда означает излечение от болезни. У половины прооперированных детей в отдаленные сроки наблюдения регистрируются обострения заболевания. Даже при благоприятном течении бронхоэктатической болезни, отчетливом клиническом улучшении морфологические изменения в легких не подвергаются обратному развитию. Сохраняющиеся морфологические изменения являются основой для продолжения воспалительного процесса в бронхолегочной системе при достижении больными зрелого возраста.
Диспансерное наблюдение
Лечение БЭБ должно быть этапным: после выписки из стационара больной находится под наблюдением участкового педиатра и врача-пульмонолога до перевода его во взрослую поликлинику. Целесообразно рекомендовать родителям установить в комнате больного аэроионизатор, а при паровом отоплении – увлажнитель. Периодически проводят курсы физиотерапии (УФО, диатермия, электрофорез йодида калия, алоэ) и противорецидивной терапии, в плане диспансерного наблюдения предусматривают системный поиск очагов инфекции и их санацию. Признана терапевтическая эффективность санаторно- курортного лечения. Санаторно-курортное лечение детей с бронхоэктатической болезнью необходимо проводить летом в период ремиссии, после санации бронхиального дерева, ЛОР-органов и зубов. Противопоказаниями к лечению в южных санаториях детей северных и средних широт являются сердечно-легочная недостаточность III степени, период обострения хронической пневмонии, амилоидоз внутренних органов, абсцессы легких.Бронхиальная астма
Н. С. Парамонова – профессор, д-р мед. наук
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, с участием многих клеток и клеточных элементов, сопровождающееся усилением гиперреактивности дыхательных путей, приводящее к повторным эпизодам свистящих хрипов, одышке, чувству стеснения в груди и кашлю, особенно ночью и ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности, бронхиальной обструкцией, которая часто является обратимой либо спонтанно, либо под влиянием лечения.Частота.
Симптомы астмы при использовании анкетного метода выявляются в разных регионах мира у 10–20% опрашиваемых детей 7 и 14 лет. В России при сплошном клинико-функциональном исследовании астма выявляется у 2,5–3% детей всех возрастов, однако на диспансерном учете с астмой состоит всего 1–2%, в Гродненской области – около 4%. Плохая диагностика касается, в основном, больных с легкой формой, которые составляют 70% всех детей с астмой; 2025% больных имеют среднетяжелую и 5–8% – тяжелую формы. В структуре хронических и рецидивирующих бронхолегочных болезней у детей астма занимает до 50–60%. Предрасполагающими факторами являются атопия (способность к выработке повышенного количества IgE в ответ на воздействие аллергена) и бронхиальная гиперреактивность (БГР), повышающие риск развития астмы в 2–3 раза. Эти факторы контролируются генами, расположенными близко друг к другу на длинном плече хромосомы 5, так что их сочетанное наследование наблюдается часто. Ряд других генов, в том числе кодирующих β-адренорецепторы, расположены в том же сегменте 5 хромосомы. Астма несколько чаще встречается у мальчиков в дошкольном возрасте, позже частота среди обоих полов выравнивается. На концентрацию аллергенов влияет климат (влажность увеличивает обилие спор плесневых грибов, а в высокогорье и на Крайнем Севере мало пыльцы). Играет роль степень индустриального загрязнения воздуха, наличие в воздухе химических аллергенов (никель, хром, формальдегид и др.), жилищные условия (вентиляция, печное отопление, наличие ковров, мягкой мебели, животных, аэрополлютантов). Важнейшую роль играет пассивное курение. Роль перинатальной патологии сводится, по-видимому, к повышению БГР у детей, особенно недоношенных, перенесших заболевания легких. Профессиональные вредности во время беременности, как и ее патология, нарушая фетоплацентарный барьер, могут способствовать сенсибилизации плода. Однако указания на патологию беременности и родов в анамнезе больных астмой фигурируют не намного чаще (относительный риск менее 2,0), чем у детей с другими заболеваниями и у здоровых. Нерациональное питание является важным фактором аллергизации; доказана протективная роль грудного вскармливания. У детей первого года причинными чаще являются лекарственные и пищевые аллергены, в возрасте 1–5 лет – бытовые аллергены; с 3–4 лет возрастает роль пыльцевой сенсибилизации. Из бытовых аллергенов ведущими являются клещи Dermatophagoides pteronissimus, D. farinae, D. microceras, Euroglyphus mainei, составляющие основную часть домашней пыли (до 90% положительных кожных проб у детей 1–3 лет). Клещи размножаются в мягкой мебели и коврах при температуре 22–26°С, при меньшей температуре они размножаются в матрацах, согреваемых спящим ребенком. Эпидермальные аллергены, слюна кошек, собак, хомяков, шерсть, перо, хитин и экскременты тараканов, сухой рыбий корм (дафнии) – частые причинные аллергены. В сырых помещениях круглогодично имеются споры грибов Aspergillus, Мисог, споры Cladosporium и Alternaria попадают в воздух с марта по ноябрь. Пыльцевая сенсибилизация при астме нередка. Сезон цветения деревьев (ольха, береза, лещина, ива, дуб, каштан, тополь) приходится в средней полосе на конец марта – май. Летом поллиноз связан с пыльцой злаковых (тимофеевка, ежа, костер, овсяница, пшеница, рожь), в августе-сентябре – с амброзией, лебедой, крапивой, полынью. Более чем у половины больных сенсибилизация поливалентна. Сенсибилизируют и лекарства (прежде всего пенициллин, витаминные препараты) – во время лечения, из окружающей среды (при производстве) или из продуктов животноводства. Аспирин и другие НПВС могут вызывать приступы «аспириновой» астмы, что связано не с сенсибилизацией, а с нарушением синтеза простагландинов. В качестве факторов, способствующих развитию астмы, могут выступать такие поллютанты, как хром и никель, бактериальные и вирусные инфекции, особенно РС-вирусная, повышающая уровень IgE и степень БГР. Есть данные о большей частоте астмы у носителей HBsAg. Пусковая (триггерная) роль, прежде всего ОРВИ, общеизвестна, это относится и к Ск pneumoniae («астма позднего начала» у подростков), и к микоплазме, но причинная роль инфекции в развитии астмы строго не доказана. У многих больных астмой находят желудочно- пищеводный рефлюкс. Частыми триггерами приступа являются табачный дым, промышленные выбросы. У метеопатов приступ может развиться при прохождении атмосферных фронтов, перед грозой, при сильных ветрах, резком падении температуры. Частым фактором, вызывающим бронхоспазм и приступы удушья, является физическая нагрузка, во время которой на фоне гипервентиляции изменяется секреция слизи и реактивность бронхов. Обычно речь идет о субмаксимальной нагрузке длительностью 3–5 мин., но у нетренированного больного и меньшее напряжение способно вызвать приступ. Вызвать приступ может психологический стресс; при большой зависимости ребенка от матери приступы наблюдаются чаще.Классификация астмы как болезни.
Выделяют аллергическую и неаллергическую астму, у детей чаще наблюдается аллергическая форма. Типичными клиническими проявлениями астмы являются приступы удушья, астматический статус. Бронхиальная астма делится на легкую, среднетяжелую и тяжелую; если у больного отдельные признаки относятся к разной степени тяжести, она оценивается по максимальному признаку. Различают периоды обострения и ремиссии. Клиника астмы зависит и от характера сенсибилизации – частые приступы характерны для реагирующих на домашнюю пыль (клеща), сезонность – для пыльцовой (цветение) и некоторых форм грибковой астмы. Пищевая аллергия (к рыбе, цитрусовым, яйцам, коровьему молоку) часто сопутствует сенсибилизации к домашней пыли.Таблица 44 – Классификация бронхиальной астмы у детей по степени тяжести
| Признаки | Легкая | Среднетяжелая | Тяжелая | |
|---|---|---|---|---|
| интермиттирующая | персистирующая | |||
| Частота приступов | 3–4 раза в год | 1–3 раза в мес. | Более 1 раза в нед. | Несколько раз в неделю или ежедневно |
| Характер приступа | Эпизодические, исчезают спонтанно или после однократного приема бронхолитика короткого действия | Среднетяжелый, с нарушениями ФВД, требуют назначения бронхолитиков | Тяжелый или астматическое состояние | |
| Ночные приступы | Отсутствуют | Отсутствуют или редкие | Регулярно | Ежедневно, по несколько раз, нарушения сна |
| Переносимость физ. нагрузок | Нарушена | Ограниченная | Значительно снижена | |
| ОФВ1 и ПСВ (% от должной) | 80% и более | 70–80% и более | 60–80% | Менее 60% |
| Суточные колебания ПСВ | Не более 20% | Не более 20% | 20–30% | Более 30% |
| Характеристика периода ремиссии | Симптомы отсутствуют, показатели ФВД в норме | Неполная клинико-функциональная ремиссия | Дыхательная недостаточность разной степени | |
| Длительность ремиссии | Более 3–4 мес. | Более 3 мес. | Менее 3 мес. | 1–2 мес. |
| Способ купирования приступов | Спонтанно или однократный прием бронхолитика (ингаляционно, внутрь) | Бронхолитики (ингаляционно, нередко повторно и/или парентерально), по показаниям кортикостероидные препараты | Бронхолитики (преимущественно через небулайзер) и/или парентерально, обязательно в сочетании с кортикостероидами (нередко в стационаре или ОИТ) | |
Клинические проявления и диагностика.
Приступный период. Симптоматика приступа складывается из признаков обструкции (удлиненный выдох и свистящие хрипы, ортопноэ) и дыхательной недостаточности (учащение дыхания, беспокойство, цианоз). При астматическом статусе обструкция связана не столько с бронхоспазмом, сколько с гиперсекрецией слизи и богатого белком экссудата, формирующего слепки мелких бронхах. При этом дыхательные шумы ослабевают («немое легкое»), что чревато остановкой дыхания. Важный признак – ответ на лечение, которое, будучи начато своевременно, в большинстве случаев снижает тяжесть приступа. К числу тяжелых относят формы, при которых ребенок без системной терапии ГК не может достичь ремиссии.Таблица 45 – Критерии оценки тяжести приступа астмы у детей
| Признаки | Легкий | Среднетяжелый | Тяжелый | Status asthmaticus |
|---|---|---|---|---|
| Физическая активность | Сохранена | Ограничена | Ортопноэ | Отсутствует |
| Речь | Сохранена | Отдельные фразы | Затруднена | Отсутствует |
| Сознание | Иногда возбуждение | Возбуждение | Возбуждение, испуг | Спутанность, кома |
| Частота дыхания | Учащена | Экспираторная одышка | >40 в 1 мин. | Тахи- или брадипноэ |
| Участие вспомогательных мышц | Нерезкое | Выражено | Выражено резко | Парадоксальное торакоабдоминальное дыхание |
| Свистящее дыхание | В конце выдоха | Выражено | Резко выражено | Немое легкое |
| Частота пульса | Повышена | Повышена | >120 в 1 мин. | Тахи- или брадикардия |
| ОФВ1/ПСВ* | >80% | 50–80% | <50% | <33% |
| РаО2 мм рт.ст. | Норма | >60 | <60 | |
| РаСО2 мм рт.ст. | <45 | <45 | >45 |
У детей 1–2 года жизни чаще всего приступы провоцируют ОРВИ, нередко в сочетании с ларингитом (крупом). Своеобразие приступа заключается в наличии предвестников (изменение поведения за 1–2 дня до приступа), сухом навязчивом кашле в начале приступа, появлением, наряду с сухими, обильных влажных хрипов, сохраняющихся в течение нескольких дней. Дифференциальный диагноз с обструктивным бронхитом.
Клинические проявления и диагностика вне приступа
Решающими для диагноза астмы являются обструктивные явления в анамнезе, однако далеко не все родители предоставляют достаточную информацию.Подозрение на астму должно возникать при указании на следующие симптомы: 1. частые бронхиты, особенно при наличии аллергических проявлений у ребенка или его родственников; 2. «частые ОРЗ» без повышения температуры; 3. связь «бронхитов и ОРЗ» с экспозицией аллергену; 4. приступы кашля, одышка при физической нагрузке, возбуждении, гипервентиляции, выходе на мороз; 5. упорный кашель, особенно ночной; 6. сезонность респираторной симптоматики (поллиноз?); 7. периодически возникающее чувство сдавления в груди.
Отсутствие легочной симптоматики вне приступа не исключает диагноза астмы, но вздутие легких на снимках и коробочный оттенок при перкуссии, ослабленное поверхностное дыхание, удлинение выдоха и хрипы (в т.ч. после нескольких форсированных выдохов) усиливают подозрения. При исследовании ФВД в пользу астмы говорит снижение ОФВ1, показателей пневмотахометрии (ПСВ), изменения кривой поток-объем (МОС), а также положительная проба с бронходилататорами: увеличение ОФВ (!) более чем на 12% свидетельствует о наличии скрытого бронхоспазма. Бронхоскопия и бронхография используется при подозрении на другую патологию. Позитивный аллергологический анамнез (наследственность, атопия в прошлом, непереносимость пищевых продуктов, лекарств), положительные кожные пробы, увеличение уровня IgE (›100 МЕ/л) повышают вероятность диагноза астмы. Симптомы желудочно- пищеводного рефлюкса (изжога, срыгивание), не исключая диагноза астмы, может указать на причину обструкции.
Дифференциальная диагностика.
В грудном и раннем возрасте повторные эпизоды обструкции наблюдаются при рецидивирующем обструктивном бронхите, который не отождествляется с астмой, хотя в ряде случаев представляет собой ее дебют. В отличие от РОБ, при астме обострения имеют характер приступа и/или развиваются хотя бы в части случаев, в ответ на воздействие неинфекционных аллергенов. При наличии 3 и более обструктивных эпизодов правильнее ставить диагноз астмы и проводить соответствующее базисное лечение. Для детей с хроническим бронхиолитом с облитерацией, синдромом Вильямса-Кемпбелла, лобарной эмфиземой и другими пороками развития бронхов также характерна обструкция, которая обычно имеет более упорный, чем при астме, характер. При других хронических заболеваниях (хроническая пневмония, муковисцидоз) нередко наблюдается наслоение аллергической астмы. Поэтому во всех подозрительных и атипичных случаях важно провести пульмонологическое обследование.Прогноз
Астма, начавшаяся в детстве, особенно раннем, течет более благоприятно, чем при более позднем начале. Это касается как астматического бронхита, ремиссия при котором наблюдается в школьном возрасте в 85–90% случаев, так и легкой астмы, при которой прекращение приступов наблюдается также нередко. Это, однако, не должно быть поводом для благодушия, поскольку связь детской астмы с взрослой несомненна, а частота перехода оценивается в 60% и более. Хотя при среднетяжелой и тяжелой астме можно добиться значительного улучшения, полное прекращение приступов с возрастом наблюдается редко. Нерегулярное лечение уже в подростковом возрасте может способствовать развитию необратимых изменений – ремоделированию дыхательных путей, Летальность при тяжелой (чаще неправильно леченой) астме достигает 1–3%, при стероидозависимой – 6%.Лечение
Цель лечения астмы – достижение стойкой ремиссии.Следует разъяснить родителям, что методы полного излечения астмы еще не созданы и что задачами лечения должно быть: 1. предупреждение приступов астмы, 2. поддержание нормальных или близких к ним показателей ФВД, 3. создание максимально высокого качества жизни с обеспечением нормального физического развития, обучения и социализации, 4. предупреждение прогрессирования астмы при возможно более полном исключении побочных эффектов терапии.
Лечение астмы должно быть индивидуализировано и проводиться при тщательном мониторинге (дневник симптомов, ПСВ, периодические осмотры).
Оно включает: 1. устранение аллергенов и других причинныхфакторов из окружения больного; 2. базисное (превентивное, контролирующее) лечение; 3. фармакотерапия острого периода болезни; 4. аллерген-специфическая иммунотерапия; 5. обучение пациента и реабилитация.
Базисное лечение.
Базисная терапия имеет целью подавление воспалительного процесса в слизистой оболочке бронха, что предотвращает (или урежает) приступы. При редких приступах астмы (легкая интермиттирующая) базисная терапия не показана, у детей первых 3 лет жизни, особенно при выраженности кожного процесса, используют кетотифен (курсом не менее 3–6 мес.). При персистирующей легкой, среднетяжелой и тяжелой астме используют ИГК, начальная доза которых зависит от тяжести процесса. В случае достижения полного контроля над симптомами дозу ИГК снижают, обычно через 3 месяца. При недостаточной эффективности дозы ИГК ее следует ступенеобразно повысить, однако лучше сперва попытаться добиться эффекта от добавления β-агониста длительного действия (или перехода на комбинированный препарат), который создает эффект «потенцированного синергизма» (серетид); это часто позволяет использовать меньшую дозу ИГК. Такая комбинация в настоящее время является терапией выбора тяжелой и среднетяжелой астмы как у взрослых, так и у детей. ИГК можно комбинировать с теофиллином длительного действия и антилейкотриеновыми препаратами, что часто позволяют сократить потребность в ИГК. Системные ГК вводят при неэффективности больших доз ИГК в комбинации с пролонгированными препаратами. Чаще всего системные ГК приходится вводить при рефрактерных обострениях тяжелой астмы, которые продолжают и по окончании приступа. У большинства детей, однако, удается постепенно заменить системные ГК на ИГК. Длительность лечения ИГК – не менее 6 мес.; их отменяют только по достижении стойкой ремиссии, иногда через несколько лет, но и в этих случаях возможен возврат симптомов. Термин «зависимая от ИГК астма» не применяют: их длительное применение – основа базисной терапии. При астме, обусловленной, в основном, одним аллергеном, эффективно проведение специфической иммунотерапии.Лечение приступа астмы.
Приступ астмы – тяжелое, а порой мучительное испытание для ребенка, поэтому его следует снимать незамедлительно самыми эффективными методами, не прибегая к доморощенным приемам типа задержки дыхания или неэффективным лекарствам (противокашлевые, Бронхолитин, травы, папаверин, Ношпа), которые лишь препятствуют применению действительно эффективных средств. Схемы снятия приступа путем последовательного применения β2-агонистов, антихолинергических препаратов, системных стероидов уступили место рекомендациям по применению комбинаций препаратов в зависимости от тяжести приступа и пред-шествующего опыта больного.Таблица 46 – Дозировка препаратов для детей 0–5 лет
| Устройство | Лечение обострения | Базисное лечение |
|---|---|---|
| Дети 0–2 лет | ||
| Дозированный ингалятор + спейсер с лицевой маской 2 | Сальбутамол 200 мкг через 6 ч (1000 мкг через 3 ч) | Беклометазон 50–200 мкг (макс. 600 мкг) через 12 ч |
| Тербуталин 250 мкг через 6 ч (3 ч) | Флутиказон 25–100 мкг (макс. 250 мкг) через 12 ч | |
| Ипратропия бромид – 40 мкг через 6 ч (80 мкг через 3 ч) | Будесонид 50–200 мкг (макс. 600 мкг) через 12 ч | |
| Кромогликат 10 мг через 6–8 ч | ||
| Небулайзер с маской | Сальбутамол 2,5 мг через 6 ч (3 ч) | Будесонид 1000 мкг через 12 ч |
| Тербуталин 2,5–5 мг через 6 ч (3 ч) | Кромогликат 4 20 мг через 6–8 ч | |
| Ипратропия бр. – 250 мкг через 6 ч | ||
| Дети 2–5 лет | ||
| Дозированный ингалятор + спейсер 2 | Сальбутамол 200 мкг через 6 ч (1000 мкг через 3 ч) | Беклометазон 50–200 мкг (макс. 800 мкг) через 12 ч |
| Тербуталин 250 мкг через 6 ч (1000 мкг через 3 ч) | Флутиказон 25–100 мкг (макс. 250 мкг) через 12 ч | |
| Ипратропия бромид – 40 мкг через 6 ч (80 мкг через 3 ч) | Будесонид 50–200 мкг (макс. 600 мкг) через 12 ч | |
| Кромогликат 10 мг через 6–8 ч | ||
| Небулайзер с мундштуком | Сальбутамол 2,5–5 мг через 6 ч (3 ч) | Будесонид в дозе до 1000 мкг через 12 ч |
| Тербуталин 5–10 мг через 6 ч (3 ч) | ||
| Ипратропия бромид – 40 мкг через 6 ч (80 мкг через 3 ч) | ||
Препараты для снятия приступа: 1. β2-агонисты короткого действия: • через небулайзер: вентолин небулы – неразведенные, на ингаляцию 2,5 мл (2,5 мг), для маленьких детей 0,1–0,15 мл/кг за 5–10 мин.; • дозированный ингалятор со спейсером (по 1–2 дозы); • внутрь 2–4 мг при нетяжелых приступах. 2. Комбинация β2-агонистов с ипратропия бромидом (более эффективна): • добавить к вентолину – атровент 0,5–1,0 мл (125–250 мкг) на ингаляцию; • беродуал – р-р для небулайзера: детям до 5 лет по 10 капель, старше 6 лет – по 20 капель на ингаляцию; • беродуал – дозированный аэрозоль по 1–2 дозы. 3. Эуфиллин: • внутрь в разовой дозе 4–5 мг/кг при 3–4 приемах в сутки; • в/в капельно в начальной дозе 5 мг/кг за первые 30 мин. инфузии, а далее по 1 мг/кг/ч (оптимальная концентрация в крови – 10–15 мкг/мл) 4. Ингаляционные ГК через небулайзер: • пульмикорт 2 мл (1 мг) по 0,250–1,0 мг, в т.ч. в смеси с бронхолитиками. 5. Системные ГК – по следующим показаниям: • недостаточный эффект начальной ингаляционной терапии; • тяжелые приступы и астматический статус; • анамнестические указания на необходимость использования стероидов для купирования приступа; • приступ у детей с гормонозависимой астмой.
При легких приступах проводят ингаляции (β2-агониста – одного или с ипратропия бромидом, при необходимости повторно каждые 20 мин. в течение 1 часа; допустимо использование β2-агониста или эуфиллина внутрь. При среднетяжелом приступе – при отсутствии эффекта от 2–3 ингаляций указанными выше средствами, а у детей, получавших ранее ГК – с самого начала подключают ингаляции Пульмикорта или системные ГК – из расчета по преднизолону внутрь 1–1,5 мг/кг или в/в 30–120 мг. При тяжелом приступе и астматическом статусе, наряду с указанными выше средствами, необходима оксигенация (О2 через маску или носовые канюли), гидратация (в/в смесью равных частей физраствора и 5% р-ра глюкозы 10–20 мл/кг в течение 3–5 часов). Параллельно проводится терапия ГК в/в или в/м в высоких дозах (гидрокортизон 100 мг/кг, дексаметазон 0,25 мг/кг или метилпред 60–125 мг каждые 4–6 часов), что позволяет предупредить развитие астматического статуса. При отсутствии эффекта в течение 1 часа такой терапии вводят эуфиллин в/в, повторяя в/в инфузии ГК или вводя их внутрь (преднизолон детям до 1 года 2 мг/кг/сут, 1–5 лет – 20 мг/сут, 5 лет и более – 30–60 мг/сут). Допустимо введение адреналина 0,1% р-ра 0,01 мл/кг п/к или в/в (не более 0,3–0,5 мл). Лечившиеся ранее по поводу астматического статуса дети должны получить дозу ГК – сразу или при отсутствии эффекта от 1-й дозы β2-агониста. По окончании недлительного (1–2 дня) приступа системные ГК отменяют сразу, т.к. это не влияет на функции надпочечников, при более длительном их применении проводится постепенная их замена на ИГК. Во время приступа, особенно тяжелого, следует избегать седативных средств, а также N-ацетилцистеина, который может усилить обструкцию. Антибиотики назначают только при наличии явного бактериального очага. В послеприступном периоде продолжают лечение β2- агонистами и ИГК, интенсивность и длительность которого зависит от стойкости симптоматики и потребности в базовой терапии.
Новые препараты в лечении астмы.
В Беларуси зарегистрирован Омализумаб (omalizumab – Xolair фирмы Novartis), представляет собой рекомбинантные моноклональные антитела к IgE, связывая которые, удается уменьшить выброс медиаторов аллергии, включая гистамин и лейкотриены.Альтернативные методы лечения
Немедикаментозные методы лечения (дыхательные приемы, спелеотерапия, физиотерапия, акупунктура и др.) должны использоваться только как вспомогательные методы на фоне базисной терапии. Респираторная терапия включает дыхательные тренировки, обучение сознательному контролю дыхания, управляемую гиповентиляцию, релаксационную и гипоксическую тренировку (дыхание смесью с концентрацией О2 порядка 11–12%). Эти меры включают в программу реабилитации. ЛФК способствует повышению физической выносливости больных и их социальной адаптации путем участия в посильных спортивных упражнениях. Возникновение бронхоспазма не должно этому препятствовать, если использовать профилактически β2-агонист. Вибромассаж используется в конце приступа при обилии мокроты. Спелеотерапия основана на изоляции больного от аллергенов, она способствует прекращению приступа. На этом же принципе базируется горноклиматическое лечение, при этом возможно и воздействие гипоксии. Рассматривать эти виды лечения как обязательные не следует. Эффективность галотерапии (пребывание в имитирующей солевую шахту комнате) сомнительна, при одновременной подаче в галокамеру аэрозоля (например, поваренной соли) возможен некоторый секретолитический эффект. Физиотерапия. Методы электролечения неэффективны. Сообщения об эффективности лазеротерапии и магнитотерапии нуждаются в объективном подтверждении в четко спланированных терапевтических испытаниях. Акупунктура в состоянии снять легкий приступ астмы, однако длительный ее эффект (как и электропунктуры, пришедшей на смену акупунктуре ввиду малой эффективности последней) не доказан. Психотерапия не должна рассматриваться как альтернатива – она важна для каждого больного. Контроль за лечением приступа астмы осуществляется по степени выраженности диспноэ, участия вспомогательных мышц, выраженности дыхательных шумов, пневмотахометрии, при тяжелых приступах – SaO2, газов крови. Для наблюдения за течением астмы и базисным лечением обязательно ведение дневника, в котором ежедневно записываются симптомы астмы (свистящий выдох и хрипы, одышка, ночные симптомы, приступы), данные пикфлоуметрии (у детей старше 5 лет), потребность в бронхолитиках короткого действия. При ухудшении симптоматики, увеличении разницы между утренней и вечерней пневмотахометрией (более 20%) и возрастании потребности в бронхолитиках проводят усиление базовой терапии, при улучшении показателей в течение 3-х месяцев возможно ее сокращение на 1 ступень. Ведение дневника способствует развитию самоконтроля и большей самостоятельности в решении проблем, которые ставит болезнь.Профилактика
Первичная профилактика включает, в основном, элементы здорового образа жизни. Это обеспечение нормальной беременности и исключение вредных факторов (аллергенов и либераторов гистамина в пище, курения, лекарств, профессиональных вредностей), грудное вскармливание, удаление из окружения ребенка облигатных аллергенов (животные, перо, накопители пыли), чистота воздуха (пассивное курение, химические загрязнители), закаливание. Специфическая иммунотерапия поллиноза может предупредить развитие астмы (переход «на этаж ниже»). Вторичная профилактика имеет целью предотвращение приступов астмы и ее утяжеления. Наряду с указанными элементами здорового образа жизни, в окружении больного следует провести возможно более полное удаление аллергенов. Важнейшим элементом вторичной профилактики (как и лечения) является обучение родителей и больных-подростков в астма-школе. Питание: следует полностью удалить все продукты (и лекарства), вызывающие обострение астмы или усиление кожных проявлений. Меры по борьбе с клещом важны для всех больных астмой, поскольку риск сенсибилизации возникает при концентрации продуктов его жизнедеятельности в домашней пыли даже порядка 2·109 (2 нг/r), а приступы астмы – при еще более низкой.Меры по борьбе с клещом включают следующие шаги: 1. тщательно проветривать квартиру, следить за свежестью воздуха в комнате; 2. температура в квартире не выше 18°; 3. удаление собирающих пыль ковров, тяжелых портьер, картин; 4. ограничение количества мягкой мебели (лучше – с синтетическим покрытием), использование стираемых чехлов на нее; 5. содержание книг и постельного белья на закрываемых полках или в шкафах; 6. ежедневная влажная уборка, лучше увлажняющей моделью пылесоса; 7. частое мытье мягких игрушек и периодическое помещение их в камеру морозильника (t° ниже -15°), что убивает клеща; 8. применение акарицидов, позволяющее уменьшить концентрацию клещей.
Для борьбы с грибками рекомендуется: 1. уборка ванных комнат 1 раз в месяц с дезрастворами, подавляющими рост грибков; 2. следить за появлением пятен сырости на стенах и потолках; 3. отказ от комнатных растений, т.к. в горшках растут плесневые грибки; 4. в сельской местности предотвращать контакт больного с источниками грибков (компост, прелое сено и т. д.).
Важно создать ребенку здоровые условия сна: 1. замена перьевых подушек в доме на синтетические или ватные; 2. ежегодная их замена; 3. использование матрасов и одеял из синтетических материалов; 4. покрытие матраса ребенка полиэтиленовой пленкой, помещение подушки в 2 наволочки, использование специальных тканей для наволочек и матрасов, уменьшающих проникновение аллергенов; 5. регулярное проветривание постельных принадлежностей на солнце или на морозе.
Желательно не держать дома домашних животных, наличие аллергенов не зависит от длины их шерсти.
При невозможности удаления животного: 1. держать его, по возможности, вне помещений, где постоянно находится ребенок; 2. проводить неоднократную тщательную уборку помещения; регулярно мыть животное; 3. при наличии аквариума следует полностью исключить сухой корм (рачки дафнии).
Общие рекомендации: 1. следует исключить курение в доме; 2. шерстяные ткани могут вызывать обострения, лучше использовать одежду из хлопка или синтетики; 3. следует предотвращать контакт ребенка с веществами бытовой химии (стиральные порошки, дезинфектанты, растворители, краски), а также парфюмерией (духи, лаки для волос, дезодоранты и др.); 4. следует избегать контакта с источниками респираторных инфекций.
Меры предупреждения приступов пыльцевой астмы базируются на профилактическом лечении (кромоны), поскольку избежать контакта с пыльцой сложно, при тяжелых приступах возможен переезд на время цветения в горы (на высоту более 1500–2.000 м) или в район, где не растут деревья и травы, вызывающие обострение у больного ребенка. Контроль неспецифических факторов – триггеров – включает предупреждение ОРВИ, контакта с химическими поллютантами, прекращение пассивного курения. Больные астмой чаще обычного страдают от ОРВИ, снижение их частоты достигается применением бактериальных лизатов – ВП-4, бронхомунала, ИРС-19, рибомунила. Важна психологическая адаптация ребенка, борьба с гиперопекой, зависимостью ребенка от матери, приучение его к самостоятельности, в т. ч. в отношении мер по борьбе с приступом астмы. Воспитание в ребенке уверенности в себе, способности самостоятельно справляться с болезнью, важно для его социальной адаптации. Этому способствуют общение со сверстниками, занятия физкультурой. При астме физического напряжения рекомендуется использовать до нагрузки β2-агонист (за 5–10 мин.) или эуфиллин (за 15–20 мин.) в обычной дозе. Применение этих препаратов показано во всех случаях, когда избежать воздействия триггеров невозможно. Санаторное лечение следует использовать для повышения физической выносливости; поскольку по приезде на морской курорт дети часто дают обострения астмы, надо быть готовыми к этому; оптимальный срок пребывания – 2 месяца и более. Профилактические прививки больным астмой показаны всеми вакцинами, включая гриппозные; их проводят в периоде ремиссии на фоне стабилизации состояния – спонтанного или медикаментозного. Сроки прививки после очередного приступа определяются индивидуально, в большинстве случаев они не должны превышать 2–3 недель, по эпидпоказаниям возможно и более раннее проведение прививок. Базисная терапия (включая ИГК) не препятствует проведению прививок, исключение составляют больные, получающие длительно (более 2 недель) ГК системно в дозе 20 мг/сут. Детям, получающим специфическую иммунотерапию, прививки проводят через 2–4 недели после инъекции аллергена, последние возобновляют через такой же срок после прививки.
Врожденные пороки сердца у детей
Лашковская Т. А. – доцент, канд. мед. наук
Врожденные пороки сердца (ВПС) – одна из самых распространенных врожденных аномалий у детей (30% от всех врожденных пороков развития). По частоте встречаемости ВПС занимают 3-е место после врожденной патологии опорно-двигательного аппарата и центральной нервной системы. В Республике Беларусь ежегодно рождается около 600–800 детей с ВПС. На 1000 родившихся приходится 717 детей с ВПС. 30–50% детей с ВПС без оказания высококвалифицированной медицинской помощи погибают в периоде новорожденности, к 1 году – 87% детей. Современный уровень развития сердечнососудистой хирургии позволяет корригировать и восстановить здоровье у 97% детей с ВПС.Этиология ВПС.
В этиологии ВПС имеют значение три основных фактора: 1. генетическое наследование порока: 2. мутации одного гена – 3,5% (синдромы Холта-Орама, Марфана, Элерса-Данло, Картагенера и др.); 3. хромосомные аномалии – 5% (синдромы Патау и Эдвардса, Дауна, Шерешевского-Тернера и др.). 4. воздействие факторов среды, оказывающих патологическое влияние на эмбриогенез и формирование ВПС: • инфекционные агенты: вирус краснухи, цитомегаловирусы, вирус простого герпеса, вирус гриппа, энтеровирус, вирус Коксаки В и др.; • рентгеновское облучение женщин в первом триместре беременности; • профессиональные вредности: компьютерное излучение, интоксикация ртутью, свинцом, воздействие ионизирующей радиации и др.; • вредные привычки матери: хронический алкоголизм, курение и др.; • соматические заболевания матери: сахарный диабет, хроническая ревматическая болезнь сердца; прием лекарственных препаратов во время беременности: противосудорожных препаратов – стеноз легочной артерии, стеноз аорты у плода, коарктация аорты; солей лития – аномалия Эбштейна, гормональные противозачаточные средства – тетрада Фалло, комбинированные пороки и др.; 5. сочетание наследственной предрасположенности и патологического влияния различных факторов среды – 90% всех ВПС. Тератогенное влияние факторов внешней среды особенно опасно для плода в период первичной закладки сердца, которая происходит в период с 3 до 8 недели гестации.Структура ВПС.
В настоящее время известно около 90 вариантов ВПС (200 различных сочетаний). Около 50% всех ВПС – пороки, протекающие без цианоза с гиперволемией малого круга кровообращения. Для всех этих пороков характерно при длительном течении развитие легочной гипертензии. К наиболее часто встречающимся ВПС относят пороки «большой восьмерки»: дефект межжелудочковой перегородки (ДМЖП), дефект межпредсердной перегородки (ДМПП), коарктация аорты (КА), транспозиция магистральных артерий (ТМА), открытый артериальный проток (ОАП), тетрада Фалло (ТФ), стеноз легочной артерии (ЛА), аортальный стеноз (АС) (таблица 47).Таблица 47 – Классификация ВПС
| Нарушение гемодинамики | Без цианоза | С цианозом |
|---|---|---|
| С гиперволемией малого круга кровообращения | Дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток, атриовентрикулярная коммуникация | Транспозиция магистральных сосудов, общий артериальный ствол, тотальный аномальный дренаж легочных вен, единственный желудочек сердца |
| С гиповолемией малого круга кровообращения | Изолированный стеноз легочной артерии | Тетрада Фалло, аномалия Эбштейна, атрезия трикуспидального клапана, транспозиция магистральных сосудов со стенозом легочной артерии |
| С гиповолемией большого круга кровообращения | Коарктация аорты, изолированный стеноз аорты | |
| Без существенных нарушений гемодинамики | Декстрокардия, болезнь Толочинова-Роже |
В формировании артериальной гипоксемии при ВПС могут играть роль три основных механизма: 1. внутрисердечный сброс крови справа налево и ее поступление в аорту; 2. сниженный легочный кровоток и уменьшенный легочный возврат артериальной крови к сердцу; 3. разобщение большого и малого кругов кровообращения.
При большинстве ВПС цианотического типа артериальная гипоксемия связана с первыми двумя механизмами. Цианоз может иметь различные оттенки, которые определяются количественным соотношением артериальной и венозной крови, адекватностью легочного кровотока (склероз сосудов малого круга кровообращения). Голубой оттенок цианоза – единственный желудочек сердца, тетрада Фалло (первые недели жизни данный порок может протекать без цианоза). Малиновый оттенок цианоза бывает при менее выраженном недонасыщении крови О2: при аномалии Эбштейна, которая характеризуется аномалией створок трикуспидального клапана и смещением части его дистально в полость правого желудочка, что приводит к образованию аномально большого правого предсердия, и редуцированного правого желудочка, имеется ООО или вторичный ДМПП, или ДМЖП. Фиолетовый оттенок цианоза (стойкий, общий цианоз) – характерен для ТМС. Данный порок наиболее часто встречается у новорожденных и детей первых месяцев жизни. Без компенсаторных коммуникаций – ОАП, ДМПП, ДМЖП – порок несовместим с жизнью. ТМС встречается чаще у мальчиков, данный порок может быть афоничным. При ВПС может быть дифференцированный цианоз – наличие цианоза на ногах и отсутствие на руках бывает при предуктальной коарктации аорты, гипоплазии левого желудочка; наличие цианоза на руках и отсутствие на ногах характерно для ТМС в сочетании с гипоплазией дуги аорты. Дифференциальная диагностика происхождения цианоза. Для уточнения генеза цианоза применяется тест с дыханием 100% кислородом. Оценку результатов теста проводят через 10–15 минут дыхания 100% кислородом. У больных с «сердечным» цианозом рО2 возрастает не более чем на 10–15 мм рт. ст., так как величина концентрации О2 в легких практически не влияет на величину примеси венозной крови к артериальной на уровне внутрисердечных сообщений. При легочных заболеваниях повышение парциального давления кислорода в альвеолах сопровождается пропорциональным его повышением в крови более чем на 10–15 мм рт. ст. Сердечная недостаточность – это патологическое состояние, при котором сердце не способно обеспечить кровообращение, необходимое для обеспечения потребностей организма. Сердечная недостаточность развивается в связи с повышенной нагрузкой на сердце объемом крови или давлением; вследствие снижения сократимости миокарда при гипоксии или воспалительном процессе в сердечной мышце. Основные симптомы сердечной недостаточности – тахикардия, одышка, признаки застоя по малому или большому кругу кровообращения. У детей грудного возраста сердечная недостаточность почти всегда носит бивентрикулярный характер (см. лекцию по сердечной недостаточности). Для ВПС с цианозом (особенно для тетрады Фалло) являются характерными цианотично-одышечные приступы, которые чаще развиваются у детей в возрасте от 6 до 24 месяцев, на фоне анемии (абсолютной или относительной). Цианотично-одышечный приступ начинается внезапно, ребенок становится беспокойным, усиливается одышка, цианоз всего тела, уменьшается интенсивность шума. При длительном течении приступа возможны апноэ, потеря сознания (гипоксическая кома), судороги. При длительном приступе может развиться гемипарез. Возникновение цианотично-одышечных приступов связано со спазмом инфундибулярного отдела правого желудочка, в результате чего вся венозная кровь через ДМЖП поступает в аорту и вызывает или усиливает гипоксию ЦНС. Такие дети часто присаживаются на корточки или лежат в постели с приведенными к животу ногами, облегчая тем самым свое состояние из-за уменьшения венозного притока крови к сердцу.? У детей с ВПС, протекающх с обогащением малого круга кровообращения, формируется вторичная легочная гипертензия (ЛГ).
В своем течении легочная гипертензия проходит три основные фазы: 1. гиперволемическую 2. смешанную 3. склеротическую.
Первая фаза ЛГ – гиперволемическая: развивается при несоответствии сосудистого русла объему притекающей крови в первые месяцы жизни ребёнка. При этом сосуды легких переполнены кровью, но защитного рефлекса в виде спазма не возникает, чем объясняется большой сброс крови слева направо. Началом развития легочной гипертензии является повышение систолического давления в легочной артерии более 30 мм рт. ст. Вторая фаза ЛГ – смешанная: в ответ на гиперволемию малого круга кровообращения возникает спазм легочных сосудов с дальнейшим повышением давления в легочной артерии; уменьшается величина артериовенозного сброса крови; увеличивается общелегочное сопротивление кровотоку. На ЭКГ в данную фазу ЛГ возрастют правограмма и признаки гипертрофии правых отделов сердца. После успешной хирургической коррекции порока в первую или вторую фазу ЛГ давление в легочной артерии почти полностью нормализуется. Третья фаза течения ЛГ – склеротическая. Возникают деструктивные необратимые изменения в легочных сосудах: расширение легочной артерии, стойкий цианоз и выраженная гипертрофия с систолической перегрузкой правых отделов сердца, высокая необратимая легочная гипертензия, формирование хронической правожелудочковой недостаточности, развитие вторичного комплекса Эйзенменгера.
Таблица 48 – Степени легочной гипертензии
| Степени легочной гипертензии | САД ЛА САД Ао, в % |
|---|---|
| I | До 30 и > 30 |
| II | Менее 70 |
| IIIа | Более 70 |
| IIIб | Менее 100 |
| IV | Более 100 |
Осложнения ВПС
Сердечная недостаточность (встречается практически при всех ВПС). Инфекционный эндокардит (чаще отмечается при цианотических ВПС). Ранние затяжные пневмонии (при пороках, протекающих с обогащением малого круга кровообращения). Высокая легочная гипертензия (при пороках, протекающих с обогащением малого круга кровообращения). Синкопэ, вследствие синдрома малого выброса, вплоть до развития нарушения мозгового кровообращения по ишемическому типу – при цианотических ВПС с обеднением малого круга кровообращения и стенозе аорты; по геморрагическому типу – при коарктации аорты. Нарушения сердечного ритма и проводимости (ДМПП, АВК, аномалия Эбштейна и др.). Стенокардитический синдром и инфаркты миокарда наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии от легочной. Одышечно-цианотические приступы (встречаются при тетраде Фалло, транспозиции магистральных артерий с инфундибулярным стенозом легочной артерии и др.). Релятивная (относительная) анемия – при цианотических ВПС.Лечение наиболее часто встречающихся ВПС
Терапевтические (медикаментозные) методы облитерации открытого артериального протока: 1. Оксигенотерапия. 2. Назначение нестероидных противовоспалительных средства (индометацин – 0,1–0,2 мг/кг 1–2 раза в сутки в течение 1–3 дней). Курсовая доза не должна превышать 0,6 мг/кг. Эффективность при внутривенном введении 88–90%, а при назначении препарата внутрь 18–20%.Дифференцированный подход к оксигенотерапии при различных ВПС: 1. Дуктусзависимые ВПС: транспозиция магистральных сосудов, атрезия трехстворчатого клапана, атрезия легочной артерии, резко выраженная коарктация аорты – кислород противопоказан! Так как открытый артериальный проток нередко является единственным источником, поддерживающим кровоток в лёгких. 2. Дуктуснезависимые ВПС: с нормоволемией малого круга кровообращения – оксигенотерапия возможна! 3. Дуктуснезависимые ВПС: с гиперволемией малого круга кровообращения (ДМЖП, ДМПП, общий артериальный ствол, тотальный аномальный дренаж легочных вен) – оксигенотерапия строго ограничена, так как наличие ОАП утяжеляет состояние больного.
Для поддержания функционирования открытого артериального протока при дуктусзависимых ВПС показано введение простагландинов группы Е (вазопростин, альпростадил). Доза простина – 0,05–0,2 мкг/кг/мин с постепенным увеличением дозы до 0,4 мкг/кг/мин. Противопоказания для простагландинов группы Е: респираторный дистресс-синдром, ВПС с высоким легочным кровотоком.
Лечение хронической сердечной недостаточности у детей с ВПС, протекающих с гиперволемией малого круга кровообращения, включает назначение: 1. ингибиторов АПФ – каптоприл 0,5–1 мг/кг/сут; эналаприл – 0,05–0,15 мг/кг/сут и др.); 2. сердечных гликозидов (дигоксин: доза насыщения 0,03–0,05 мг/кг, поддерживающая доза – 1/5 дозы насыщения); 3. диуретиков (лазикс – 1–3 мг/кг/сут; верошпирон – 2–4 мг/кг/сут); 4. негликозидных инотропных средств – допамин, добутамин (2,5–5 мкг/кг/мин); 5. виагры (сильденафила) при высокой легочной гипертонии – 1,5 мг/кг в 3 приема.
При одышечно-цианотических приступах в начале тяжелого приступа, протекающего с резкой одышкой, тотальным цианозом, потерей сознания, судорогами, т. е. с явлениями гипоксемической комы, показано введение литической смеси (пипольфен, аминазин, промедол); постоянная ингаляция увлажненного кислорода; внутривенное введение раствора ГОМК по 100 мг/кг массы; 4% раствора бикарбоната натрия при наличии ацидоза по 4 мл/кг массы тела; внутривенное капельное введение анаприлина, по 0,1 мг/кг массы тела (под контролем АД и ЭКГ), а также поляризующей смеси (100 мл 10% глюкозы, 3–5 мл 7,5% раствора хлорида калия или панангина, 2 ЕД инсулина), в которую можно добавить гепарин по 100 ЕД/кг массы. Для профилактики возникновения рецидивирующих тяжелых одышечно-цианотических приступов назначают анаприлин перорально длительно (до 3–6 мес.) в дозе 0,5–1 мг/кг/м.т./сут антиагреганты в малых дозах (ацетилсалициловая кислота 2–3 мг/кг/сут).
Типы хирургических операций при ВПС
Радикальная коррекция ВПС (ДМПП, ДМЖП, ОАП, ТМС, частичный аномальный дренаж легочных вен и др.). Паллиативная коррекция ВПС (баллонные процедуры, создание анастомозов, сужение легочной артерии). Гемодинамическая коррекция ВПС (единственный желудочек сердца, атрезия легочной артерии, гипоплазия правого или левого желудочка и др.). Паллиативные операции. К ним прибегают в случаях тяжелого состояния пациента и/или торпидности при лечении застойной сердечной недостаточности. Например: процедура Рашкинда (баллонная атриосептостомия) проводится с целью создания большого межпредсердного сообщения при транспозиции магистральных сосудов в первые недели жизни. Операция Мюллера при ВПС, протекающих с обогащением малого круга кровообращения: сужение легочной артерии с помощью наложения на сосуд сдавливающей манжеты. Через 3–6 месяцев проводят радикальную коррекцию ВПС. При «дуктус»-зависимых пороках сердца: выраженный стеноз легочной артерии, атрезия легочной артерии, тетрада Фалло – операция по наложению подключично-легочного анастомоза. Радикальные операции на сердце проводятся в условиях искусственного кровообращения, гипотермии или кардиоплегии (временная остановка сердца, вызванная методом, способствующим сохранению жизнеспособности миокарда в период его полной ишемии). Радикальное устранение порока оказывает значительное положительное влияние на функциональное состояние организма. Дети начинают быстро прибавлять в массе тела, у них существенно уменьшаются признаки нарушения кровообращения, увеличивается их двигательная активность, уменьшается склонность к рецидивирующим респираторным заболеваниям и вероятность развития инфекционного эндокардита.Диспансеризация и реабилитация больных с ВПС
Успех лечения больных с ВПС во многом зависит от своевременного их выявления и направления в специализированные учреждения. Современная тенденция лечения – это ранняя хирургическая коррекция ВПС. Все дети с подозрением на наличие ВПС должны быть обследованы и направлены в специализированный стационар или кардиологический центр для установления топического диагноза порока. После обследования в специализированном стационаре (общеклиническое обследование, ЭКГ, рентгенография сердца, ЭхоКГ с допплерографией, измерения АД на верхних и нижних конечностях, пробы с физической нагрузкой и фармакологические пробы по показаниям) ребёнку должен быть поставлен развернутый диагноз ВПС с указанием топики ВПС, степени легочной гипертензии, фазы течения порока, степени сердечной недостаточности, характера осложнений и сопутствующих заболеваний. Во всех случаях диагностики ВПС ребёнок должен быть направлен на консультацию к кардиохирургу для решения вопроса о показаниях и сроках хирургической коррекции порока, а при сложных, комбинированных ВПС – вопроса о необходимости проведения зондирования полостей сердца, ангиокардиографии и использования других методов диагностики. При наличии признаков нарушения кровообращения детям с ВПС проводится лечение сердечной недостаточности, кардиотрофная и общеукрепляющая терапия; лечение (по показаниям) белково- энергетической недостаточности, анемии, полигиповитаминоза, иммунокоррекция. Существующая еще тенденция значительного ограничения двигательной активности больных с ВПС некорректна. Гиподинамия лишь ухудшает функциональное состояние миокарда, особенно на фоне естественной, возрастной физической активности детского организма. С учетом особенностей каждого ВПС необходимо проводить постоянные занятия ЛФК по облегченной программе, курсы легкого лечебного массажа, закаливающие процедуры. Больные с ВПС выписываются из стационара (с определением сроков следующей плановой госпитализации) под амбулаторное наблюдение участкового педиатра или кардиолога. Дети первого месяца жизни с ВПС наблюдаются еженедельно, в первом полугодии- 2 раза в месяц, во втором – ежемесячно, после первого года жизни – 2 раза в год. Не реже 1 раза в 2 года, а иногда и чаще больной должен планово обследоваться в областном стационаре или кардиоцентре, в том числе и кардиохирургом, для динамического контроля, коррекции доз поддерживающей терапии, санации очагов инфекции. При этом необходимо регулярно регистрировать ЭКГ, 1–2 раза в год проводить ультразвуковое исследование сердца и по показаниям – рентгенографию грудной клетки. Больные с цианотическими пороками сердца, протекающими со сгущением крови, нарушением ее реологии, полицитемией, для профилактики возможных тромбозов, особенно в жаркие сезоны года, должны употреблять достаточное количество жидкости, а также принимать дезагреганты (ацетилсалициловая кислота, курантил) в малых дозах. Критериями эффективности диспансеризации и реабилитации, а также возможности снятия с диспансерного учета считается отсутствие жалоб, клинических симптомов декомпенсации, клинических и лабораторных признаков текущего инфекционного эндокардита, исчезновение или значительное уменьшение шумов порока, нормализация системного и легочного давления, исчезновение или значительное уменьшение электрокардиографических и эхокардиографических признаков гипертрофии миокарда, исчезновение нарушений ритма сердца и проводимости, хорошая переносимость обычных физических нагрузок. Вопрос о снятии с диспансерного учета решается совместно кардиологом и кардиохирургом. Однако ребёнок с оперированным (травмированным) сердцем даже при отличном исходе операции не может быть приравнен к здоровому ребёнку. Кроме того, дети с оперированным сердцем всегда считаются угрожаемыми по развитию инфекционного эндокардита, различных нарушений ритма сердца и проводимости. Поэтому вопрос снятия с диспансерного учёта ребёнка, перенёсшего операцию по поводу ВПС, остаётся открытым.Сердечная недостаточность
Лашковская Т. А. – доцент, канд. мед. наук
Недостаточность кровообращения (НК), или сердечная недостаточность (СН), – состояние организма, при котором система кровообращения не может обеспечить полноценное кровоснабжение органов и тканей в соответствии с уровнем обмена. СН может возникнуть из-за нарушения сократительной функции миокарда и вследствие этого – уменьшения сердечного выброса и изменения тонуса периферических сосудов.Этиология острой и или хронической СН: 1. врождённые или приобретенные пороки сердца; миокардиты; 2. кардиомиопатии; 3. инфекционный эндокардит; 4. аритмии (полная АВ блокада с синдром Морганьи-Эдемса- Стокса, пароксизмальная тахикардия, фибрилляция желудочков); 5. острая слабость миокарда в результате токсического повреждения сердечной мышцы (при гриппе, пневмонии, кишечной инфекции и т. д.); 6. длительная артериальная гипертензия; 7. тяжёлая бронхиальная астма; 8. болезни перикарда; 9. тромбоэмболия.
Среди причин, ведущих к развитию СН у детей раннего возраста, основными являются врожденные пороки сердца; у детей дошкольного и школьного возраста – миокардиты, эндокардиты, перикардиты. Нарушения сердечного ритма и кардиомиопатии могут быть причиной развития СН в любом возрасте. В соответствии с причинами, приводящими к повреждению сердечной мышцы, выделяют следующие формы сердечной недостаточности. Миокардиально-обменная форма наблюдается у больных миокардитом или повреждением сердечной мышцы инфекционного, токсического или аллергического характера, и обусловлена первичным нарушением обменных процессов в сердечной мышце. Недостаточность сердца в результате его перегрузок. Перегрузка может быть обусловлена повышением сопротивления изгнанию крови из полостей сердца – перегрузка давлением и (или) увеличением объема крови в сердечных камерах – перегрузка объемом. Снижение сократительной функции миокарда развивается на фоне гиперфункции и гипертрофии миокарда (при пороках сердца, артериальной гипертензиии др.). Выделяют систолическую и диастолическую формы СН. Для систолической формы характерно уменьшение сердечного выброса, обусловленного снижением сократительной способности миокарда или объёмной перегрузкой. Диастолическая форма вызвана уменьшением наполнения полостей сердца (желудочков) в диастолу, чаще всего такая форма СН возникает при нарушении релаксации (расслабления) миокарда в фазу диастолы, что имеет место при гипертрофической кардиомиопатии, констриктивном перикардите, уменьшении объёма полостей за счёт опухолей сердца, или же при тахисистолических формах нарушения ритма, когда происходит укорочение диастолы.
Патогенез
В основе развития сердечной недостаточности лежит энергонедостаточность миокарда, которая прежде всего обусловлена недостаточным снабжением миокарда кислородом, в результате которого уменьшается энергообразование и снижаются сократительная и насосная функции сердца. Сила сокращения миокарда зависит от взаимодействия двух основных сократительных белков – актина и миозина. Для того чтобы нити актина и миозина могли скользить вдоль друг друга, а кардиомиоциты сокращаться, необходимо инактивировать тропомиозин, препятствующий взаимодействию актомиозинового комплекса. Кальций, высвобождающийся из саркоплазматического ретикулума (СР), нарушает тормозящий комплекс тропонин-тропомиозин, связывается с тропонином и катализирует сокращение (систолу). Затем кальций удаляется в СР, вновь образуется комплекс тропонин-тропомиозин, прекращается скольжение нитей актина и миозина и наступает расслабление сердечной мышцы (диастола). Весь этот процесс идет при участии макроэргических соединений (АТФ), которые, расщепляясь, обеспечивают его энергией. Таким образом, все фазы сердечного цикла связаны с движением кальция и обеспечиваются за счет энергии макроэргических соединений (АТФ и др.), получаемой при расщеплении глюкозы, которая в них аккумулируется. Во время диастолы макроэргические соединения ресинтезируются. При уменьшении энергообразования наступает нарушение ионного равновесия в миокардиальной клетке (снижение содержания в клетках калия, увеличение – натрия и др.), ведущее к нарушению процессов возбуждения и сокращения миокарда. Уменьшение количества кокарбоксилазы в сердечной мышце ведет к нарушению процесса декарбоксилирования пировиноградной кислоты и способствует развитию метаболического ацидоза. Энергетическая недостаточность миокарда проявляется уменьшением систолического и минутного объемов кровообращения, увеличением остаточного диастолического объема крови, вызывающего повышение диастолического давления в полостях сердца. Повышение давления в левых отделах сердца ведет к нарушению кровообращения в сосудах малого круга, альвеолярно-капиллярного газообмена, и усугубляет развитие гипоксии. Повышение диастолического давления в правом желудочке вызывает повышение центрального венозного давления, застойные явления в сосудах большого круга кровообращения. Снижение кровотока в сосудах почек ведет к уменьшению клубочковой фильтрации и сопровождается включением «почечного» звена в патогенез сердечной недостаточности: благодаря активации ренин-ангиотензин-альдостероновой системы увеличивается продукция антидиуретического гормона гипофиза, что приводит к задержке жидкости в тканях, увеличению объема циркулирующей крови, дилатации сердца и прогрессирующему снижению сердечного выброса. В результате снижения силы сокращений сердца уменьшается скорость кровотока в артериях, увеличивается объем циркулирующей крови в микроциркуляторном русле, и уменьшается скорость кровотока в нем, что способствует развитию агрегации эритроцитов и тромбоцитов, повышению вязкости крови,что ведет к увеличению периферического сопротивления и еще большему увеличению рабочей нагрузки на сердце. Гипоксия, возникающая при СН, способствует развитию патологических изменений в миокарде, мозге и паренхиматозных органах. По современным данным, большое значение в патогенезе сердечной недостаточности имеет гиперактивация нейрогормональных систем, прежде всего ренин-ангиотензин-альдостероновой системы и симпатико-адреналовой системы (САС). Активация САС сопровождается увеличением содержания катехоламинов в плазме крови, что способствует мобилизации кальция из СР и повышенному входу кальция в клетку через каналы саркоплазматической мембраны, и в итоге – к увеличению сократительной функции сердца. Таким образом, при развитии острой сердечной недостаточности или начальных проявлениях хронической сердечной недостаточности (ХСН) активация САС носит выраженный компенсаторный характер, а ее медикаментозная блокада может способствовать дальнейшему развитию сердечной недостаточности. При ХСН длительная активация САС ведет к развитию «токсического» действия катехоламинов, которая проявляется резким увеличением потребления кислорода кардиомиоцитами и потерей чувствительности кардиомиоцитов к инотропным стимуляторам, нарушением функции ионных каналов, ведущим к электролитному дисбалансуКлинические проявления
Выделяют лево- и правожелудочковую сердечную недостаточность. Однако у детей раннего возраста в большинстве случаев развивается тотальная (лево- и правожелудочковая) недостаточность сердца. СН, как лево- так и правожелудочковая бывает острой и хронической. Острая сердечная недостаточность возникает внезапно, быстро исчезает после соответствующих терапевтических мероприятий или может приводить к смерти больного. Хроническая сердечная недостаточность развивается постепенно, сохраняется длительное время, периодически нарастает или уменьшается под влиянием лечения.Острая левожелудочковая сердечная недостатосность
Острая левожелудочковая сердечная недостаточность может развиваться при некоторых врождённых пороках сердца: 1. стенозе аорты, коарктации аорты, врожденном стенозе и недостаточности митрального клапана; 2. разрывах хорд и отрыве створки митрального клапана при осложнении инфекционного эндокардита; 3. первичной и/или вторичной артериальной гипертензии (нефрогенная гипертензия, феохромоцитома); 4. пароксизмальных или длительных приступах нарушения ритма сердца (пароксизмальная тахикардия, мерцательная аритмия, полная АВ-блокада с приступами Морганьи-Адамса- Стокса, синдром слабости синусового узла); 5. при миксоме левого предсердия и других опухолях сердца. Клинически острая левожелудочковая сердечная недостаточностьпроявляется симптомокомплексом сердечной астмы, а патофизиологическая основа ее – отек легкого, обусловленный острой недостаточностью левого желудочка или предсердия, застоем и повышением давления в левом предсердии и легочных венах, повышением давления в легочных капиллярах (в результате нервно-рефлекторной гиперактивации симпатоадреналовой системы).Нарушение капиллярно-альвеолярной проницаемости связывают с адгезией полиморфноядерных лейкоцитов к эндотелию сосудов и высвобождением разнообразных протеаз и медиаторов, усиливающих проницаемость капилляров. Сначала происходит пропотевание жидкой части плазмы через стенку капилляров в интерстициальную периваскулярную и перибронхиальную ткань легкого – развивается интерстициальный отек легкого. При этом снижается растяжимость, повышается бронхиальное сопротивление и возникает рестриктивная гиповентиляция. В дальнейшем происходит пропотевание в полость альвеол плазмы и форменных элементов крови – развивается альвеолярный отек легких. Образующаяся пена обтурирует просвет альвеол и бронхов, и возникает рефлекторный бронхоспазм. Все это приводит к острой дыхательной недостаточности, еще более осложняющей СН. Острая левожелудочковая сердечная недостаточностьнередко возникает внезапно. Дети младшего возраста становятся беспокойными, мечутся, у старших детей появляется чувство страха, удушья, они принимают вынужденное сидячее положение с опущенными ногами. Нарастает одышка: дыхание учащается в 2–3 раза по сравнению с возрастной нормой, выдох удлиняется, в дыхание вовлекается вспомогательная мускулатура. Кашель сухой, упорный, короткий. Кожа бледная, покрыта липким холодным потом, позже появляется периоральный цианоз. Пульс учащенный, слабого наполнения, АД в начальных стадиях развития СН нормальное. Границы сердца, как правило, расширены влево и вверх. 1-й тон приглушен, 2-й тон акцентирован над легочной артерией. Над верхушкой может выслушиваться трехчленный ритм протодиастолического галопа. Со стороны легких физикальные данные скудные и не соответствуют выраженности удушья, количество сухих хрипов умеренное. Прогрессирование сердечной декомпенсации и переход ее в стадию альвеолярного отека легкого сопровождается появлением всех признаков тяжелой дыхательной недостаточности, нарастанием периорального и акроцианоза, шумным клокочущим дыханием, выделением пенистой розовой мокроты. В разных отделах легких с обеих сторон на фоне ослабленного дыхания выслушивается множество разнокалиберных сухих и влажных хрипов.
Рентгенография.
Легочный рисунок усилен, расширены и отечны междольковые перегородки (линии Керли), прикорневой рисунок нечеткий и размыт. В стадии альвеолярного отека легких отмечается выраженное затемнение легочных полей, особо интенсивное в прикорневых и базальных отделах, с распространением в средние и верхние легочные поля.Электрокардиография.
К имеющимся изменениям, связанным с основным заболеванием, присоединяются признаки перегрузки левого предсердия: увеличение продолжительности зубца Р, изменение формы (двугорбый в отведениях I, II, AVL, V5, V6); признаки перегрузки левого желудочка: R-V6› R-V5; R-V4 › 25 мм: нарастающего нарушения процессов реполяризации (смещение сегмента S-T и уплощение или инверсия зубца Т в левых грудных отведениях). Определяется расширение левых полостей сердца, гипокинезия задней стенки левого желудочка и МЖП, уменьшение фракции выброса, ударного и минутного объемов крови левого желудочка.Лечение острой левожелудочковой СН включает: 1. устранение альвеолярной гиповентиляции; 2. уменьшение венозного возврата к сердцу; 3. снижение давления в сосудах легких; 4. уменьшение проницаемости альвеолярно-капиллярных мембран; 5. усиление сократимости левых отделов сердца.
Для устранения альвеолярной гиповентиляции электроотсосом очищают верхние дыхательные пути от слизи и мокроты, налаживают постоянную подачу 30% увлажненной кислородно-воздушной смеси через маску или носовой катетер. Для прекращения пенообразования применяют ингаляции кислорода, пропущенного через 30 % этиловый спирт, который повышает поверхностное натяжение пены, вызывая разрушение ее пузырьков и отделение в виде небольшого количества жидкости. Получасовые спиртовые ингаляции чередуют с 15- минутными ингаляциями воздушно-кислородной смеси без спирта. Еще более эффективно применение поверхностно-активного пеногасителя антифомсилана, 2–3 мл 10% спиртового раствора которого заливают в увлажнитель дыхательного аппарата и ингалируют в течение 5–15 мин. Антифомсилан дает гораздо более быстрый эффект (через 3–5 мин.), чем пары этилового спирта (через 30 мин.). Для снятия психомоторного возбуждения и снижения симпатоадреналовой реакции вводят "литический коктейль", состоящий из 2,5 % раствора аминазина, 1 % раствора промедола и 2,5% раствора пипольфена; каждый из препаратов вводят в дозе 0,1 мл/год жизни. Для тех же целей можно ввести седуксен (0,2 мл/год жизни), нейролептик дроперидол (0,3–0,5 мг/кг массы тела) или наркотический анальгетик фентанил (0,001 мг/кг массы тела). Венозный возврат уменьшается в вертикальном и сидячем положении ребенка. Для снижения объема циркулирующей крови и венозного возврата вводят мочегонные средства быстрого действия: 1 % раствор лазикса (фуросемид) или урегит (этакриновая кислота) из расчета 2–2,5 мг/кг в сут под контролем диуреза и АД. Венозный возврат снижается под действием периферических венодилататоров: нитроглицерина по 1/2 таб. (под язык) или внутривенно капельно (перлинганит 1,0 мг в 10 мл) со скоростью 5–10 мкг/мин, а также вазодилататора смешанного действия – нитропруссида натрия из расчета 0,5 мкг/кг/мин) внутривенно капельно в 150–200 мл 5% раствора глюкозы под контролем АД. Для уменьшения вазоконстрикции и снижения давления в сосудах малого круга кровообращения, а также для снятия бронхоспазма вводят 2,4% раствор эуфиллина (1 мл/год жизни, но не более 5–7 мл) внутривенно струйно медленно в 20 мл 20% раствора глюкозы или 5 % раствор ганглиоблокатора пентамина (2–3 мг/кг массы внутривенно струйно медленно или, лучше, капельно в 5% растворе глюкозы, под контролем АД). Проницаемость капиллярно-альвеолярных мембран уменьшают глюкокортикоиды: преднизолон в дозе 2–5 мг/кг/сут внутривенно струйно или дексаметазон по 0,3–0,5 мг/кг/сут. При этом на первое введение приходится половина суточной дозы. Кроме того, преднизолон стимулирует все виды обмена, умеренно повышает системное АД, предотвращая возможное развитие гипотензии на фоне применения вазодилататоров.
Для усиления сократимости левых отделов сердца применяют сердечные гликозиды быстрого действия: 1. 0,05% раствор строфантина – внутривенно струйно медленно, из расчета разовой дозы: в возрасте до одного года – 0,1 мл; старше одного года – 0,05 мл/год жизни; препарат вводят 3 раза в сут. до эффекта; 2. 0,06% раствор коргликона – внутривенно струйно медленно, из расчета разовой дозы: первый год жизни – 0,15 мл, старше одного года – 0,07 мл/год жизни; эту дозу вводят 3 раза в сут.; 3. 0,025% раствор дигоксина – внутривенно струйно медленно, в дозе на курс насыщения в течение двух дней: 0,03–0,05 мг/кг массы (для детей младшего возраста) и 0,01–0,025 мг/кг массы (для детей старшего возраста); препарат вводят 3 раза в сутки. Причем, в первые сутки можно ввести 50% рассчитанной курсовой дозы дигоксина.
Однако применять сердечные гликозиды при острой левожелудочковой СН следует крайне осторожно, если СН развивается на фоне врожденного митрального стеноза, выраженного стеноза аорты, гипертрофического субаортального стеноза, септического эндокардита, выраженной гипокалиемии или желудочковой экстрасистолии, при АВ-блокаде. Для усиления контрактильности левых отделов сердца, особенно при сочетании острой левожелудочковой СН с системной гипотензией (коллаптоидный тип СН) или нарушением АВ- проводимости применяют синтетические катехоламины: допамин -25 мкг/кг/мин или добутамин (добутрекс) – 5–15 мкг/кг/мин внутривенно капельно в течение 4 ч. При применении кардиотонических средств следует учитывать и тот факт, что они увеличивают сократимость правого желудочка и ударный объем крови, что может привести к перегрузке малого круга кровообращения.
Острая правожелудочковая сердечная недостаточность
Может развиваться при некоторых врождённых пороках сердца: 1. изолированном стенозе легочной артерии, аномалии Эбштейна, стенозе трехстворчатого клапана); 2. поздних стадиях течения ВПС с легочной гипертензией (ДМЖП, ДМПП, полной АВК, АДЛВ, синдроме Эйзенменгера и др.); 3. кардиохирургических операциях по ушиванию ДМЖП; 4. кардиомиопатиях с преимущественным поражением правых отделов сердца.При некоторых экстракардиальных причинах, связанных с первичным нарушением кровообращения в малом круге: 1. дистресс-синдроме новорожденных; 2. тяжелой двухсторонней полисегментарной пневмонии; 3. тяжёлом приступе бронхиальной астмы; 4. тромбоэмболии легочной артерии; 5. лобарной эмфиземе легких; 6. диафрагмальной грыже; 7. обширных ателектазах легкого и др.).
Кроме того, острая правожелудочковая СН может быть следствием или стадией острой левожелудочковой СН. В этих случаях речь идет о тотальной СН. Клиническое течение отличается быстрым развитием следующих симптомов: беспокойство, отказ от еды, ортопноэ, резкая слабость, появление холодного пота. Дети старшего возраста жалуются на чувство стеснения за грудиной, удушье, боли в области сердца. У них нарастает пероральный и акроцианоз, набухают шейные вены, появляется одутловатость и пастозность лица, усиливается венозный рисунок на коже груди и живота. Размеры печени быстро увеличиваются, она становится плотной и болезненной при пальпации, иногда увеличивается и селезенка. У младших детей могут быть боли в правом подреберье, рвота, метеоризм. Появляются и нарастают пастозность и отечность в области передней брюшной стенки, поясницы, ног, полостные отеки в виде асцита, гидроторакса, чаще справа, гидроперикарда. Значительно уменьшается диурез. Пульс частый, слабого наполнения, у младших детей лучше пальпируется над бедренной артерией; АД снижено, в основном за счет систолического АД. Характерно повышение центрального венозного давления до 200–300 мм рт. ст. Дыхание учащенное, затрудненное, по типу диспноэ. Границы сердца расширены, больше вправо. Выражен разлитой сердечный толчок и отмечается эпигастральная пульсация. I-й тон глухой, 2-й – над легочной артерией может быть умеренно акцентирован. Иногда выслушивается трехчленный ритм протодиастолического галопа.
Электрокардиография.
Выявляются признаки острой перегрузки правых отделов сердца: высокий заостренный зубец Р pulmonale в правых отведениях, отклонение ЭОС вправо, неполная блокада правой ножки пучка Гиса, инверсия сегмента S-T и появление отрицательных глубоких зубцов Т в грудных отведениях от V1–4. Эхокардиографически отмечается расширение правых полостей сердца, уменьшение фракции выброса, ударного и минутного объемов кровообращения.Рентгенография.
Правый контур сердца увеличен вправо и вверх, повышено расположение правого атриовазального угла, расширен конус легочной артерии. По мере нарастания острой правожелудочковой СН увеличивается артериовенозная разница по кислороду, декомпенсация метаболического ацидоза, нарастают признаки печеночной недостаточности, резко снижается диурез и становится тяжелее почечная недостаточность. При острой правожелудочковой СН отмечается катастрофически быстрое утяжеление симптоматики и возможен летальный исход для больного.Лечение
Лечение острой правожелудочковой СН должно включать одновременное устранение причин, ее вызвавших (применение агонистов в2-адренорецепторов, эуфиллина и глюкокортикоидов – при бронхиальной астме; гепарина, фибринолитиков и антиагрегантов – при тромбоэмболии легочной артерии; миотропных спазмолитиков и β-адреноблокаторов – при ВПС со стенозом легочной артерии и т. д.).Лечебные мероприятия направлены: 1. на уменьшение преднагрузки: снижение объема циркулирующей крови (ОЦК) и венозного притока к правому желудочку; 2. на уменьшение постнагрузки: снижение давления в легочной артерии; 3. на усиление сократимости миокарда; 4. на улучшение метаболических и ионообменных процессов в миокарде.
Уменьшение ОЦК достигается введением быстродействующих петлевых диуретиков – фуросемида, лазикса, урегита в дозе 3–5 мг/кг/сут, с первоначальной дозой введения, равной 50% от суточной. Для снижения венозного притока к правым отделам сердца (преднагрузка) и давления в малом круге кровообращения применяют периферические венодилататоры: нитроглицерин – по 1–2 капли 1% спиртового раствора под язык; нитропруссид натрия – внутривенно капельно, под контролем гемодинамики, из расчета 0,5–2,5 мкг/кг/мин, при этом АД не должно снижаться ниже 90 мм рт. ст. или более чем на 20% от исходного АД; молсидомин (корватон) – сублингвально по таб. (0,5–1 мг). Для снижения давления в малом круге кровообращения, улучшения коронарного и почечного кровотока применяют 2,4% раствор эуфиллина по 1 мл/год жизни внутривенно струйно медленно. Улучшение сократимости миокарда достигается внутривенным струйным введением строфантина или коргликона. Для улучшения метаболических и антиоксидантных процессов в миокарде вводят внутривенно струйно эссенциале, кокарбоксилазу, витамины С и B6; внутривенно капельно – неотон по 1г 1–2 раза в сут.; внутримышечно – витамины Е, В12; внутрь – витамины А и В15, селен, 20% элькар.
Хроническая сердечная недостаточность
Является частым и серьезным осложнением, развивающимся при многих болезнях сердца и других внутренних органов (хронические заболевания лёгких, печени, почек), при этом значительно отягощает их течение и ухудшает прогноз. ХСН возникает вследствие нарушения функционального состояния сердечной мышцы: в одних случаях преобладает снижение сократимости, в других – нарушение диастолической функции миокарда. Нарушение функции сердца может быть связано с непосредственным поражением миокарда (ревмокардит, кардиомиопатии и др.) или с перегрузкой сердечных камер (пороки сердца, артериальная гипертензия и др.). При некоторых заболеваниях наблюдают сочетание факторов перегрузки и повреждения миокарда, в частности, при ревматических пороках сердца в активной фазе заболевания. Различают левожелудочковую, правожелудочковую и бивентрикулярную (тотальную) ХСН. Клиническая картина. Основными клиническими симптомами левожелудочковой сердечной недостаточности являются тахикардия, одышка и застойные хрипы в легких. Этот вид ХСН, как и острой, развивается при болезнях, сопровождающихся поражением или перегрузкой левых отделов сердца, в частности, при кардиомиопатиях, митральных и аортальных пороках, вторичной артериальной гипертензии и др. К наиболее характерным симптомам правожелудочковой сердечной недостаточности относятся набухание шейных вен, увеличение печени, уменьшение диуреза, отеки, асцит и др. Эта форма ХСН возникает при болезнях мышцы сердца, некоторых ВПС (изолированный стеноз легочного ствола, аномалия Эбштейна, дефект межпредсердной перегородки и др.), хронических бронхолегочных заболеваниях, множественных и рецидивирующих тромбоэмболиях в системе легочной артерии и др. При вовлечении в патологический процесс левых и правых отделов сердца одновременно наблюдаются симптомы лево- и правожелудочковой сердечной недостаточности, т. е. бивентрикулярной, или тотальной, ХСН. Нередко вначале развивается левожелудочковая, затем по мере прогрессирования заболевания присоединяется правожелудочковая сердечная недостаточность, реже – наоборот.Классификация.
В нашей стране для определения тяжести ХСН клиницисты применяют классификацию Н. Д. Стражеско и В. Х. Василенко. В соответствии с этой классификацией различают 3 степени ХСН.Таблица 49 – Признаки и степени сердечной недостаточности у детей.
| Степень | Недостаточность | |
|---|---|---|
| левожелудочковая | правожелудочковая | |
| I | Признаки сердечной недостаточности в покое отсутствуют и появляются после нагрузки в виде тахикардии или одышки | |
| IIА | Признаки СН наблюдаются в состоянии покоя. Небольшая одышка, число дыханий превышает нормальные показатели не более чем на 50 %. Умеренная тахикардия: частота пульса на 10–15 % превышает норму | Печень выступает на 2–3 см из-под рёберной дуги |
| IIБ | ЧСС и число дыхательных движений в минуту увеличены, соответственно, на 30–50 и 50–70% относительно нормы; возможны: акроцианоз, навязчивый кашель, влажные мелкопузырчатые хрипы в лёгких | Печень выступает на 3–5 см из-под рёберной дуги, набухание шейных вен |
| III | ЧСС и число дыхательных движений в минуту увеличено, соответственно, на 50–60 и 70–100% и более относительно нормы: клиническая картина предотёка и отёка лёгкого | Гепатомегалия, отёчный синдром (отёки на лице, ногах, гидроторакс, гидроперикард, асцит) |
Объективными показателями ХСН являются снижение ударного и минутного объема сердца, снижение скорости кровотока, увеличение массы циркулирующей крови, повышение венозного давления и др.
Диагностика
Основными критериями диагностики ХСН служат субъективные и объективные симптомы. Важное место при этом занимают данные параклинических методов, позволяющих констатировать наличие ХСН и уточнить её тяжесть.Лечение
Лечебная программа при ХСН 1. Лечение основного заболевания (этиологическое лечение). 2 .Рациональный лечебный режим. 3. Оптимальный кислородный режим. 4. Лечебное питание.Усиление сниженной сократительной способности миокарда: 1. сердечные гликозиды; 2. негликозидные инотропные средства.
Устранение отёчного синдрома: 1. диета с ограничением натрия и воды; 2. диуретики.
• Использование ингибиторов ангиотензинпревращающего фермента (ИАПФ). • Снижение повышенной активности симпатикоадреналовой системы (применение β-адреноблокаторов). • Периферические вазодилататоры. • Метаболическая и антиоксидантная терапия. • Лечебная физкультура.
При лечении ХСН необходимо в первую очередь оценить возможность воздействия на её причину. В ряде случаев эффективное этиологическое лечение (противовоспалительная терапия ревматической болезни сердца, хирургическая коррекция порока сердца и др.) может значительно уменьшить выраженность проявлений ХСН. В соответствии с тяжестью сердечной недостаточности необходимо организовать правильный режим и рациональное питание. Больные с ХСН стадий II-Б и III нуждаются в индивидуальном уходе. В зависимости от характера заболевания и тяжести нарушения кровообращения назначают строгий постельный, постельный или полупостельный режимы. Строгий постельный режим показан детям с II-Б и III стадиями ХСН, с острыми миокардитами, независимо от тяжести нарушения кровообращения и при наличии приступов потери сознания, вызванных аритмиями сердца; при строгом постельном режиме больному изголовье кровати приподнимают. В остальных случаях чаще назначают постельный или полупостельный режим.
Диета
Пища должна содержать достаточное количество витаминов и микроэлементов, количество поваренной соли ограничивают до 2–4 г/сут. Используют легкоусвояемые пищевые продукты. Количество выпиваемой жидкости ограничивают, начиная со II-А, при наличии явных и скрытых отеков, при этом прежде всего следует ориентироваться на величину диуреза. Обычно больному дают выпить столько жидкости, сколько выделилось мочи за предыдущие сутки, но не менее 50% суточной потребности организма в жидкости.Лекарственная терапия сердечной недостаточности
Согласно современным принципам медикаментозной терапии ХСН, все лекарственные препараты для лечения ХСН делят на 4 категории: 1. Основные, эффект которых доказан, не вызывает сомнений и которые рекомендованы для лечения ХСН во всем мире: • ингибиторы АПФ – всем больным с ХСН вне зависимости от этиологии, стадии процесса и типа декомпенсации; • диуретики – всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме; • сердечные гликозиды – для повышения сократительной способности миокарда в малых дозах при синусовом ритме; при мерцательной аритмии они остаются препаратами выбора; • бета-адреноблокаторы – дополнительно к ингибиторам АПФ. 2. Дополнительные: • антагонисты рецепторов к АЛД, применяемые вместе с ингибиторами АПФ; • АРА II, используемые у больных, плохо переносящих ингибиторы АПФ. 3. Вспомогательные, применение которых диктуется определенными клиническими ситуациями: • антиаритмические препараты – при опасных для жизни желудочковых аритмиях; • кортикостероиды – при упорной гипотонии, при высокой активности ревматической болезни сердца и миокардитов; • непрямые антикоагулянты – при дилатации сердца, внутрисердечных тромбах, мерцательной аритмии и после операции на клапанах сердца.Сердечные гликозиды вначале назначают в дозах насыщения, затем переходят на длительное применение поддерживающих доз.
Таблица 50 – Дозы сердечных гликозидов, используемые для лечения ХСН
| Возраст ребёнка | Доза насыщения дигоксина, мг/кг массы тела | Поддерживающая доза, % от дозы насыщения |
|---|---|---|
| Новорождённые недоношенные | 0,02–0,03 | 20–25 |
| Новорождённые доношенные | 0,025–0,035 | 20–25 |
| 1 мес. – 2 года | 0,035–0,06 | 20–25 |
| 2 года – 5 лет | 0,03–0,04 | 20–25 |
| 5–10 лет | 0,02–0,035 | 20–25 |
| Старше 10 лет | 0,01–0,015 | 20–25 |
Таблица 51 – Дозы строфантина и корглюкона, используемые для лечения СН у детей
| Гликозиды | Доза насыщения, мг/кг массы | Поддерживающая доза, % от дозы насыщения | |
|---|---|---|---|
| От 1 мес. до 2 лет | Старше 2 лет | ||
| Строфантин | 0,01 | 0,007 | 40–50 |
| Корглюкон | 0,013 | 0,01 | 50 |
Диуретики
В клинической практике у детей наиболее часто применяют фуросемид (лазикс), урегит или гипотиазид, средняя доза которых составляет 1–3 мг/кг/сут. Их часто сочетают с калийсберегающими мочегонными препаратами, к которым относятся верошпирон, амилорид и триамтерен. Чаще используют верошпирон, который назначают внутрь в суточной дозе 3 мг/кг в 3 приёма ежедневно. Длительность курса лечения от 2-х недель до нескольких месяцев. Верошпирон можно применять длительное время, но обязательно под контролем уровня калия в крови в связи с возможностью развития гиперкалиемии. Ингибиторы ангиотензинпревращающего фермента. Основными представителями являются: капотен (каптоприл), эналаприл (ренитек), лизиноприл, периндоприл и др. Данные препараты можно использовать длительно с минимальным риском побочных явлений. Эти препараты способствуют уменьшению тяжести нарушения кровообращения, снижая как пред-, так и постнагрузку на сердце, снижают среднее давление в легочной артерии, общее периферическое сопротивление и системное АД, приводят к обратному развитию гипертрофии миокарда, значительно улучшают качество жизни и увеличивают выживаемость больных. Детям для лечения ХСН рекомендуется назначать «негипотензивные» дозы ингибиторов АПФ. Каптоприл применяется в дозе 0,5 мг/кг/сут в 3 приёма с постепенным увеличением дозы до 1 мг/кг/сут в течение 1–2 недель. Доза эналаприла для лечения ХСН 0,05–0,1 мг/кг/сут в 1–2 приёма. Следует помнить, что ингибиторы АПФ задерживают выделение калия с мочой и требуют контроля данного электролита в сыворотке крови. Бета-адреноблокаторы. Эффект трех препаратов (карведилола, бисопролола, метопролола сукцината) подтвержден в клинических исследованиях. β-адреноблокаторы блокируют чрезмерную активность симпатоадреналовой системы, наблюдаемую при ХСН.В результате происходит: 1. снижение ЧС; 2. уменьшение потребления миокардом кислорода; 3. защита кардиомиоцитов от гибели.
Бисопролол селективный β1-адреноблокатор назначается в оптимальной суточной дозе подросткам 2,5–5 мг, максимальная доза – 10 мг. Препарат дается 1 раз в сутки и назначается детям старше 12 лет. Метопролол принимается внутрь в средней суточной дозе 0,51 мг/кг в 1–2 приема. Клиническое улучшение при применении β-адреноблокаторов у больных с ХСН обычно отмечается через 2–3 месяца после начала лечения. Клинический опыт применения карведилола в педиатрии отсутствует. Внезапное прекращение приема препаратов может привести к развитию острой декомпенсации ХСН. В комплексной терапии ХСН у детей могут использоваться метаболические и антиоксидантные препараты (милдронат, препараты магния и калия, тиотриазолин, предуктал и др.).
Острая ревматическая лихорадка
Лашковская Т. А. – доцент, канд. мед. наук
Острая ревматическая лихорадка (ОРЛ) – постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных β-гемолитическим стрептококком группы А (БГСГА), в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных детей и подростков, главным образом, в возрасте 7–15 лет, в связи с аутоиммунным ответом организма на антигены стрептококка и их перекрестной реактивностью со схожими аутоантигенами перечисленных тканей человека (феномен молекулярной мимикрии). Хроническая ревматическая болезнь сердца – заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшегося после ОРЛ.Эпидемиология и патогенез ОРЛ
Этиологическая роль бета-гемолитического стрептококка группы А (БГСГА) в развитии ОРЛ в настоящее время доказана. Распространенность БГСГА-инфекций верхних дыхательных путей среди школьников превышает 30% и поэтому сохраняется потенциальная возможность развития ОРЛ у предрасположенных к ней индивидуумов, главным образом, детского и подросткового возраста.Основные факторы вирулентности БГСГА: 1. гиалуроновая кислота; 2. М-протеин; 3. липотейхоевые кислоты; 4. протеиназа; 5. пирогенные (эритрогенные) экзотоксины; 6. дезоксирибонуклеаза В; 7. стрептокиназа.
Патогенетическая значимость вышеперечисленных факторов вирулентности при развитии ОРЛ неоднородна. В частности, стрептокиназа, эритрогенный токсин, гиалуроновая кислота, стрептолизин- О обладают высокой иммуногенностью и инициируют развитие тяжелых аутоиммунных реакций, вплоть до клинико-морфологических проявлений системного васкулита. С развитием стрептококковой инфекции, особенно массивной, основную роль играет М-протеин клеточной стенки (прямое или опосредованное повреждающее действие на ткани). Стрептолизин-S обладает высокой иммуногенностью, но может вызвать стойкую активацию Т-лимфоцитов. Косвенным подтверждением значения стрептококковой инфекции при ОРЛ считается обнаружение у большинства больных противострептококковых антител: антистрептолизина О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы и др. Для инициации ревматического процесса БГСГА должен локализоваться обязательно в носоглотке и региональных лимфоузлах.
Это объясня-ется рядом факторов: 1. избирательной тропностью стрептококка к эпителию слизистой носоглотки; 2. специфическими особенностями иммунологического ответа на локализацию стрептококковой инфекции в носоглотке; 3. наличием непосредственной связи слизистой оболочки верхних дыхательных путей и лимфоидных образований кольца Вальдейера по лимфатическим путям с оболочками сердца.
Для развития заболевания одного стрептококкового воздействия недостаточно. Для этого нужна особая, индивидуальная гипериммунная реакция организма на антигены, продуцируемые стрептококком, т. е. наличие механизма длительного удержания стрептококка группы А, что обуславливает его носительство. Непосредственное отношение к патогенезу ОРЛ имеет длительное персистирование в организме ребёнка стрептококковой инфекциии: об этом свидетельствует повышенный уровень антистрептококковых антител у детей с хронической стрептококковой инфекцией (хронический тонзиллит, аденоидит, фарингит и др.). Однако для развития заболевания одного стрептококкового воздействия недостаточно. Для этого нужна особая, индивидуальная гипериммунная реакция организма на антигены, продуцируемые стрептококком, т. е. наличие механизма длительного удержания стрептококка группы А, что обуславливает его носительство. Известно, что дети до 4–5 лет ревматизмом не болеют, так как этот механизм у них отсутствует. У детей старше 4–5 лет при повторных встречах со стрептококковой инфекцией на слизистой оболочке носоглотки появляются рецепторы для фиксации стрептококка. Этот феномен имеет высокую степень генетической детерминированности и является одним из факторов, подтверждающих наследственную предрасположенность к ревматической болезни. В качестве генетических маркеров предрасположения ОРЛ особая роль отводится антигенам системы гистосовместимости HLA. Гетерогенность распределения HLA-антигенов у пациентов позволяет прогнозировать различные формы и варианты течения заболевания. При острой ревматической лихорадке у детей обнаруживаются антигены гистосовместимости HbА-В7, В35, Сw4. Для больных с недостаточностью митрального клапана характерно носительство HLA-A2 и В7. Для пациентов с недостаточностью аортального клапана – HLA- В35. По механизмам развития ОРЛ – аутоиммунное заболевание. Инициатором воспаления являются иммунные реакции, возникающие в результате перекрестного реагирования антител, направленных на компоненты и факторы стрептококка, с антигенами тканевых структур макроорганизма. При этом основной «мишенью» аутоантител является миокард.
Классификация
В наступившем XXI веке назрела явная необходимость пересмотра классификации и номенклатуры рассматриваемой нозологической формы (табл. 1). Термин «острая ревматическая лихорадка» (а не ревматизм!) представляется наиболее оправданным, поскольку он привлекает внимание врача к выяснению связи с БГСА-инфекцией, а также необходимостью назначения антибиотиков для эрадикации этой инфекции в остром периоде (первичная профилактика) и предотвращения повторных атак (вторичная профилактика). Повторная ревматическая лихорадка рассматривается как новый эпизод ОРЛ (но не рецидив первого!), проявляется преимущественно кардитом, реже кардитом и полиартритом, редко – хореей. В представленной классификации выделяется два варианта исходов заболевания. При выздоровлении речь идет о полном обратном развитии клинической симптоматики ОРЛ с нормализацией лабораторных показателей и отсутствием каких-либо остаточных изменений.Примеры клинического диагноза, в соответствии с рубрикацией МКБ-10: 1. Острая ревматическая лихорадка: кардит (вальвулит митрального клапана), полиартрит, НЮ (ФЮ) – 101.1. 2. Острая ревматическая лихорадка: хорея, НК О (ФК 0) – 102.9. 3. Хроническая ревматическая болезнь сердца: поствоспалительный краевой фиброз створок митрального клапана. НК О (ФК 0) – 105.9. 4. Хроническая ревматическая болезнь сердца: комбинированный митрально-аортальный порок сердца. НК IIA (ФК II) – 108.0.
Патоморфология ОРЛ.
Различают 4 стадии развития воспалительного процесса соединительной ткани: мукоидное набухание (обратимая стадия), фибриноидное набухание, гранулематозная, склеротическая. Цикл развития гранулемы составляет 6–12 месяцев. Это соответствует срокам развития порока клапанов и миокардиосклероза.Таблица 52 – Классификация ревматической лихорадки (АРР, 2003)
Клинические варианты 1. Острая ревматическая лихорадка. 2. Повторная ревматическая лихорадка.Клинические проявления 1. основные • Кардит (вальвулит). • Артрит. • Хорея. • Кольцевидная эритема. • Подкожные ревматические узелки. 2. дополнительные • Лихорадка. • Артралгии. • Абдоминальный синдром. • Серозиты. • Изменения лабораторных показателей.
Активность ОРЛ 1. I ст. 2. II ст. 3. III ст.
Исход 1. Выздоровление 2. ХРБС: • без порока сердца • с пороком сердца
Стадия недостаточности кровообращения 1. Классификация Стражеско-Василенко • 0 • I • IIА • IIБ • III 2. Функциональный класс (по классификации Нью-Йоркской ассоциации кардиологов) • 0 • I • II • III • IV
Диагностика
Для диагностикиОРЛ применяют критерии Киселя-Джонса, видоизмененные с учетом последних рекомендаций ВОЗ и модификаций, предложенных Ассоциацией ревматологов России (АРР) в 2003 г. (табл.53).Таблица 53 – Критерии Киселя-Джонса, применяемые для диагностики ОРЛ (в модификации АРР, 2003)
Большие критерии 1. Кардит 2. Полиартрит 3. Хорея 4. Кольцевидная эритема 5. Подкожные ревматические узелкиМалые критерии 1. Клинические: • артралгии; • лихорадка 2. Лабораторные: • увеличение СОЭ • увеличение СРБ 3. Инструментальные: • удлинение интервала PR на ЭКГ, • признаки митральной и/или аортальной регургитации при допплер-ЭхоКГ
Данные, подтверждающие предшествовавшую А-стрептококковую инфекцию 1. Позитивная А-стрептококковая культура, выделенная из зева, или положительный результат теста быстрого определения А-стрепто-коккового антигена 2. Повышенные или возрастающие титры противострептококковых антител (антистрептолизин-0, антидезоксирибонуклеаза В)
Наличие двух больших критериев или одного большого и двух малых в сочетании с данными, документировано подтверждающими перенесённую инфекцию, вызванную БГСГА, свидетельствует о высокой вероятности ОРЛ. Первым «большим» диагностическим критерием и ведущим синдромом ОРЛ является кардит, определяющий тяжесть течения и исход заболевания. При диффузном миокардите значительно страдает общее состояние больного ребенка, появляются бледность кожных покровов, расширение границ сердца, глухость сердечных тонов, сердцебиение и перебои в сердце, может развиться недостаточность кровообращения. Такое течение ревматического миокардита встречается довольно редко. Чаще имеют место умеренные изменения со стороны миокарда: общее состояние пациента незначительно нарушено, выявляются тахикардия (реже брадикардия), приглушение I тона, «мягкий» систолический шум, небольшое расширение левой границы сердца. При УЗИ сердца определяются признаки увеличения размеров сердца, умеренного снижения сократительной функции миокарда. На ЭКГ – удлинение интервала PQ, признаки нарушения в фазе реполяризации (депрессия сегмента ST, снижение амплитуды зубца Т, особенно в грудных отведениях). Особое диагностическое значение имеет динамика изменений на ЭКГ. В 30% случаев течение миокардита осложняется различными эктопическими аритмиями (экстраситолией, парасистолией, мерцанием предсердий). Эндокардит. Он может быть пристеночным, клапанным и тотальным. Последний сопровождается выраженной интоксикацией, высокой СОЭ (выше 30 мм/ ч), выраженными воспалительными сдвигами в общем и биохимическом анализах крови. Чаще поражается митральный клапан (вальвулит митрального клапана), аускультативно может выслушиваться дующий, связанный с I тоном, систолический шум в V точке и с эпицентром над верхушкой сердца. При поражении аортального клапана выслушивается диастолический шум над точкой проекции клапана аорты в точке Боткина. Однако не всегда аускультативная картина бывает такой яркой. Важнейшая особенность вальвулита при первой атаке ОРЛ – чёткая положительная динамика под влиянием активной антиревматической терапии. В преобладающем большинстве случаев на фоне лечения происходит нормализация частоты сердечных сокращений, восстановление звучности тонов, уменьшение интенсивности систолического и диастолического шумов, сокращение границ сердца, исчезновение симптомов недостаточности кровообращения. У 1/3 пациентов поражение митрального и аортального клапанов обнаруживается только при УЗИ сердца.
УЗ-признаки ревматического вальвулита митрального клапана: 1. краевое утолщение, рыхлость, «лохматость» створок клапана; 2. ограничение подвижности утолщенной задней створки; 3. наличие митральной регургитации, степень которой зависит от тяжести поражения; 4. небольшой концевой пролапс (3–4 мм) передней или задней створки митрального клапана.
УЗ-признаки вальвулита аортального клапана: 1. утолщение, рыхлость эхо-сигнала аортальных створок; 2. чаще выражено утолщение правой коронарной створки; 3. аортальная регургитация; 4. высокочастотное трепетание (флатер) передней митральной створки вследствие аортальной регургитации.
Перикард вовлекается в процесс при ОРЛ редко (0,5–1%). При этом аускультативно может выслушиваться шум трения перикарда, нарастает увеличение размеров сердца (перкуторно, рентгенологически, по данным УЗИ сердца). Появляются типичные изменения на ЭКГ: снижение вольтажа зубцов желудочкового комплекса, подъем выше изолинии сегмента ST, снижение зубца Т. При перикардите обычно нарастает тяжесть состояния, может развиться недостаточность кровообращения. Ревматический полиартрит имеет доброкачественное течение, зачастую протекает со слабовыраженным экссудативным компонентом и, как правило, сочетается с кардитом. Поражаются преимущественно крупные и средние суставы, могут быть полиартралгии «летучего» характера. Артрит развивается после перенесенной 2–3 недели БГСГА – носоглоточной инфекции. Быстро реагирует на терапию противовоспалительными препаратами. Ревматическая хорея (малая хорея) диагностируется у 6–17% больных детей и подростков. Чаще поражаются девочки.
Признаки малой хореи: 1. размашистые непроизвольные хореические гиперкинезы; 2. мышечная гипотония; 3. расстройства статики и координации (ребенок гримасничает, становится неловким, роняет предметы); 4. признаки сосудистой дистонии; 5. психоэмоциональные нарушения (неустойчивость настроения, раздражительность, плаксивость и т. д.).
Малая хорея, как правило, сочетается с другими клиническими синдромами ОРЛ (кардит, полиартрит), однако у 5–7% больных она может быть единственным проявлением болезни. В этих ситуациях, т. е. при отсутствии иных критериев ОРЛ, диагноз ревматической хореи правомочен только после исключения других причин поражения нервной системы. Обратное развитие симптомов малой хореи обычно наступает через 1,5–3 месяца. У 7–10% пациентов на коже появляются элементы кольцевидной эритемы. Обычно они локализуются над пораженными суставами или на туловище (на спине, груди). Сыпь не возвышается над поверхностью кожи и не сопровождается зудом, быстро исчезает под влиянием лечения. Редко обнаруживаются ревматические узелки – подкожные безболезненные плотные образования, размером от 2 до 6 мм, располагающиеся на разгибательной поверхности суставов, в области сухожилий, остистых отростков позвонков и остистой части головы. Кольцевидная эритема и подкожные узелки в последние годы встречаются крайне редко. Однако специфичность данных симптомов при ОРЛ остается очень высокой, в силу чего они сохраняют свою диагностическую значимость. В ряде случаев ОРЛ может начинаться с появления резких болей в животе, так называемого абдоминального синдрома. Неспецифические клинические и лабораторные синдромы, причисляемые к «малым» диагностическим критериям Киселя-Джонса, рассматриваются как удовлетворяющие таковым при ОРЛ у детей и подростков только при условиях, что они выявляются впервые у конкретного больного и не имеют под собой других причин. Диагноз ОРЛ обязательно должен быть подкреплен лабораторными исследованиями, подтверждающими активную БГСГА- инфекцию, предшествовавшую развитию заболевания. В этом отношении наиболее надежны серологические исследования, позволяющие выявить повышенные или, что важнее, возрастающие показатели (титры) противострептококковых антител – АСЛ-0 и анти-ДНКазы В. Как правило, титры указанных противострептококковых антител начинают повышаться к концу 2-й недели после перенесенного БГСГА- тонзиллита/фарингита, достигают максимума к 3–4-й неделе и сохраняются на этом уровне в течение 2–3 мес. с последующим снижением до исходных значений. Однако необходимо заметить, что уровень антител к стрептококкам чаще бывает нормальным, если между началом ОРЛ и проведением исследования прошло несколько месяцев. Подобная ситуация может встречаться у подростков с ревматической хореей или поздним кардитом, когда каждый из этих синдромов выступает в качестве единственного «большого» критерия. Важно правильно оценить степень активности ОРЛ, т.к. это определяет дальнейшую тактику лечения.
Диагностические критерии, свидетельствующие о III степени активности ОРЛ
Клинические проявления: 1. панкардит с явлениями сердечной недостаточности II-А или II-Б степени; 2. эндомиокардит с явлениями сердечной недостаточности II-Б степени; 3. панкардит с явлениями сердечной недостаточности II-А и II-Б степени; 4. эндомиокардит в сочетании с полиартритом, плевритом, нефритом, гепатитом, анулярной сыпью.Рентгенологические и ультразвуковые проявления, указывающие на увеличение размеров сердца и снижение сократительной способности миокарда. ЭКГ признаки: атриовентрикулярные блокады, политопная экстрасистолия, мерцание предсердий, A-V диссоциация. Показатели крови: лейкоцитоз, часто с нейтрофильным сдвигом, СОЭ более 50 мм/ч., уровень α2-глобулины больше 15%, γ-глобулины больше 23–25%, серомукоид больше 0,6 Ед, СРБ выше 30 мкмоль, фибриноген 10 г/л и выше. Серологические тесты: титры антистриптолизина О выше допустимых цифр в 3–5 раз.
Диагностические критерии, свидетельствующие о II (умеренной) степени активности ОРЛ
Клинические проявления: 1. эндомиокардит с явлениями сердечной недостаточности I и II-A степени. 2. Эндомиокардит в сочетании с полиартритом, ревматической хореей, подкожными ревматическими узелками, «анулярной эритемой».Рентгенологические и ультразвуковые проявления соответствуют клиническим проявлениям. У пациентов с сердечной недостаточностью рентгенологически выявляется расширение тени сердца в поперечнике, а при УЗИ сердца – снижение сократительной способности миокарда левого желудочка. Все признаки обратимы под влиянием лечения. ЭКГ признаки: удлинение интервала Р-Q (Р-R), нарушения ритма сердца, признаки коронарита. Все признаки имеют обратное развитие под влиянием терапии. Показатели крови: лейкоцитоз с нейтрофильным сдвигом, СОЭ – 20–30 мм/ч, α2-глобулины – 11–16%, γ-глобулины больше 21–25%, СРБ выше 15 мкмоль, серомукоид больше 0,3 ЕД. Серологические тесты: АСЛО больше 400 ЕД.
Диагностические критерии, свидетельствующие о I (минимальной) степени активности ОРЛ
Клинические проявления: 1. Изолированный миокардит. 2. ОРЛ без вовлечения в процесс сердца, но с проявлениями малой хореи, полиартрита (артралгий), подкожными ревматическими узелками, «анулярной эритемой».Рентгенологические и ультразвуковые проявления различны и зависят от клинико-анатомической характеристики процесса. ЭКГ признаки поражения миокарда (при наличии миокардита): снижение вольтажа зубцов ЭКГ, атриовентрикулярная блокада I степени, увеличение электрической активности миокарда левого желудочка, возможна экстрасистолия. Показатели крови: СОЭ – до 20 мм/ч, лейкоцитоз с нейтрофильным сдвигом, γ-глобулины больше 20%, СРБ выше 6 мкмоль, серомукоид выше 0,21 ЕД. Серологические тесты: АСЛО больше 200 ЕД. Дифференциальный диагноз ОРЛ у детей и подростков проводится на основании клинической картины и выраженности отдельных синдромов. ОРЛ необходимо дифференцировать с ревматоидным артритом, реактивными энтеро – и урогенными артритами, анкилозирующим спондиллоартритом, системной красной волчанкой, инфекционным эндокардитом, сывороточной болезнью, вирусным миоперикардитом и др. Большинство из перечисленных заболеваний можно достаточно точно диагностировать при правильно собранном анамнезе, детальном анализе клинической симптоматики и с помощью применения соответствующих методов обследования. Прогноз ОРЛ определяется степенью поражения сердца. Самым грозным осложнением ревматического процесса является формирование клапанных пороков сердца, что ухудшает качество жизни и может приводить к инвалидности.
Лечение
Лечение ОРЛ у детей и подростков должно быть: 1. ранним 2. комплексным 3. длительным (3–4 месяца) 4. этапным (стационар, ревматологический реабилитационный 5. центр, диспансерное наблюдение в поликлинике).1 этап – стационарное лечение – основной этап терапии.
Он включает в себя: 1. создание ребенку соответствующего (индивидуального) лечебно-двигательного режима с занятием ЛФК; 2. проведение этиопатогенетической медикаментозной терапии; 3. санацию очагов хронической стрептококковой инфекции.
Пациенту с ОРЛ обязательно назначается постельный режим, его длительность зависит от активности процесса, а также степени поражения сердца, и в среднем составляет 1–2 недели. Далее пациент переводится на полупостельный режим (ему разрешается ходить в туалет, в столовую, на процедуры) и позже – на тренирующий режим. Перевод с одного лечебно-двигательного режима на другой осуществляется под контролем клинико-лабораторных показателей и функционального состояния сердечно-сосудистой системы. Со 2–3 недели с момента госпитализации больным назначается индивидуально подобранный комплекс ЛФК. Важное значение имеет питание, хотя дети с ревматической лихорадкой обычно не нуждаются в диете, кроме случаев, сопровождающихся сердечной недостаточностью, при которой предусматривается ограничение соли. Питание больного с ревматической лихорадкой должно быть полноценным по основным пищевым ингредиентам, содержать в достаточном количестве витамины, минеральные соли. При использовании гормональных препаратов и диуретиков питание корригируется дополнительным введением продуктов, содержащих калий (изюм, курага, бананы, чернослив, печеный картофель) и липотропные вещества (творог, овсяная каша и др.). Медикаментозная терапия направлена на подавление воспалительного процесса в организме и ликвидацию стрептококковой инфекции. Учитывая стрептококковую этиологию острой ревматической лихорадки, назначается курс антибактериальной терапии в течение 10–14 дней. Основной препарат для эрадикации β-гемолитического стрептококка группы А – бензилпенициллин в суточной дозе 30–50 тыс. ЕД/кг/м.т. (1 500 000 – 2 000 000 для подростков). В качестве этиотропных препаратов могут быть использованы полусинтетические пенициллины (амоксициллин, амоксиклав, аугментин). Затем больной переводится на лечение бициллином-5, который назначается 1 раз в 3 недели. Препаратами выбора могут быть также экстенциллин, ретарпен и др. При наличии у пациента аллергической реакции на пенициллины, а также при отсутствии к ним чувствительности выделенного из зева стрептококка альтернативой являются макролиды: азитромицин (сумамед), рокситромицин, джозамицин и др., и цефалоспорины: цефалексин, цефазолин, цефадроксил, цефаклор и др. Антибактериальные препараты назначаются в обычных возрастных дозах. Патогенетическое лечение ОРЛ – использование глюкокортикостероидов (ГКС) и нестероидных противовоспалительных препаратов (НПВП). Характер, длительность, выбор средств противовоспалительной терапии зависят от состояния ребенка, степени активности процесса, индивидуальных особенностей пациента (непереносимость ряда препаратов, выраженность их побочных действий и т. д.). ГКС показаны детям при II и III степени активности ОРЛ, хорее, полисерозитах. Глюкокортикостероидные гормоны назначаются в умеренных дозах: преднизолон из расчета 0,7–0,8 мг/кг/сут (не более 1 мг/кг). В среднем полная доза дается пациенту в течение 2–3-х недель, к этому времени чаще всего уже наблюдается явный терапевтический эффект. При выраженном клапанном эндокардите полная доза преднизолона может назначаться на более длительный период. ГКС отменяются постепенно, начиная с вечерней дозы, обычно рекомендуется отменять по 2,5 мг в 5–7 дней. Курс лечения в среднем составляет 6–8 недель, при тяжелых кардитах – до 10–12 недель. При I степени активности ОРЛ в качестве противовоспалительных препаратов назначаются нестероидные противовоспалительные препараты. Используются диклофенак натрия (вольтарен, ортофен), ибупрофен, нимесулид, ацетилсалициловая кислота и др. Эти препараты подавляют биосинтез простагландинов, а в низких концентрациях – агрегацию тромбоцитов. Обладают противовоспалительным, анальгезирующим и антипиретическим действием. Вольтарен назначают из расчета 2 мг/кг/сут в 2–3 приема; бруфен 20–30 мг/кг, 3–4 раза в день; нимесулид «найз» 4–5 мг/кг/массы тела в 2 приёма, ацетилсалициловая кислота 0,2 г на год жизни/сут (не более 2,0 г/сут). Курс лечения НПВС – 2–3 месяца. При наличии у пациента признаков сердечной недостаточности назначается соответствующее лечение (см. лекцию по сердечной недостаточности).
При клинических проявлениях малой хореи дополнительно к основной терапии назначают ноотропные препараты: 1. пирацетам (ноотропил) – 0,2–0,4 г 2–3 раза в сутки, курс до 2 месяцев; ноофен – детям до 8 лет 50–100 мг 3 разасут, старше 8 лет 0,25 3 разасут, курс 4 недели, пантогам – подросткам 250–500 мг 2–3 раза/сут в течение 1–4 мес.; 2. анксиолитики (транквилизаторы): алпразолам (ксанакс) - 25мг 2 раза в сутки, 10–14 дней; 3. нейролептики: тиоридазин (сонапакс, меллерил) школьникам – 20–30 мг/сут, 10–14 дней; 4. витамины группы В (пиридоксин) в возрастных дозировках.
При поражении миокарда пациентам назначается кардиометаболическая терапия (милдронат, актовегин, неотон, аспаркам (панангин), магнерот, витамин В6 с магнием, тиотриазолин и др.). Важнейшим компонентом комплексной терапии детей и подростков с ОРЛ является санация очагов стрептококковой инфекции, прежде всего, хронического тонзиллита. Консервативная терапия не всегда дает желаемый эффект, поэтому при упорном декомпенсированном варианте течения хронического тонзиллита в дальнейшем показана хирургическая коррекция тонзиллита. Она проводится не ранее чем через 3–4 месяца после начала ОРЛ. 2 этап предполагает продолжение начатой терапии в условиях местного ревматологического реабилитационного центра. При невозможности обеспечения такого этапа лечения пациенту назначается домашний режим и обучение на дому в течение 2–3 месяцев. В реабилитационном центре детям продолжают проводить антиревматическую терапию: НПВС, бициллинопрофилактику. Длительность пребывания в центре – от 1,5 до 2–3 месяцев. 3 этап – это диспансерное наблюдение и дальнейшая противорецидивная терапия, осуществляемая детским ревматологом или участковым педиатром в условиях поликлиники по месту жительства. Диспансерное наблюдение предусматривает продолжение противорецидивной терапии, улучшение функциональных возможностей сердечно-сосудистой системы, повышение иммунологической защиты ребенка и санацию хронических очагов инфекции.
Профилактика.
Программа предупреждения ОРЛ и повторных атак заболевания у подростков включает первичную и вторичную профилактику.Первичная профилактика включает два этапа: 1. Мероприятия, направленные на повышение уровня естественного иммунитета и адаптационных возможностей подросткового организма по отношению к неблагоприятным условиям внешней среды. К ним относятся: • закаливание; • полноценное сбалансированное питание; • пребывание на свежем воздухе; • рациональные занятия физкультурой и спортом; • проведение комплекса санитарно-гигиенических мер, снижающих возможность стрептококкового инфицирования в детских и подростковых коллективах. 2. Своевременное и эффективное лечение острой и хронической рецидивирующей БГСА-инфекции глотки: тонзиллита (ангины) и фарингита.
Лечение ангин: 1. Антибиотики из групп полусинтетических пенициллинов (амоксициллин, аугментин, амоксиклав) – 40 мк/кг в 3 приёма. При аллергической реакции на перечисленные выше антибиотики альтернативой являются препараты из групп макролидов: азитромицин (сумамед), рокситромицин, джозамицин, кларитромицин, мидекамицин и цефалоспоринов (цефалексин, цефаклор, цефтибутен и др.) в возрастных дозах. Курс лечения – 10–14 дней. Затем назначается бициллин-5 в дозе 750 000 ЕД дошкольникам и 1 500 000 ЕД школьникам. 2. Симптоматическая терапия: жаропонижающие, антигистаминные препараты по показаниям.
Вторичная профилактика направлена на предупреждение повторных атак и прогрессирование заболевания у лиц, перенесших ОРЛ, и предусматривает регулярное введение пенициллинов пролонгированного действия. Наиболее оптимальной считается круглогодичная профилактика, проводимая ежемесячно в течение 5 лет. Всем детям назначается бициллин-5 в дозе до 7 лет – 750 000 ЕД 1 раз в 3–4 недели, школьникам – 1 500 000 ЕД. Для проведения вторичной профилактики ОРЛ могут использоваться ретарпен и экстенциллин, они назначаются 1 раз в месяц подросткам в дозе 2 400 000 ЕД внутримышечно круглогодично. В случае непереносимости бициллина для осуществления вторичной профилактики возможен ежедневный пероральный приём антибиотиков (макролидов или цефалоспоринов) по 7–10 дней каждого месяца на протяжении 2-х лет и более. Детям и подросткам, перенёсшим ОРЛ без формирования порока сердца, круглогодичная профилактика проводится в течение 3-х лет, с пороком сердца – в течение 5 лет и более.
Хронические заболевания желудка и двенадцатиперстной кишки у детей
Хронический гастрит – длительно существующее воспаление слизистой оболочки желудка диффузного или очагового характера с постепенным развитием её атрофии и секреторной недостаточности, приводящими к расстройству пищеварения. Проблему хронического гастрита считают наиболее актуальной в современной гастроэнтерологии. Эпидемиологические исследования свидетельствуют о чрезвычайной распространённости этого заболевания, которая увеличивается с возрастом. Однако судить об истинной распространённости хронического гастрита сложно, что связано с необходимостью его морфологической диагностики.Этиопатогенез
Причины хронического гастрита делятся на 2 группы: 1. эндогенные (заболевания органов пищеварения и других внутренних органов, наличие дуодено-гастрального рефлюкса); 2. экзогенные (алиментарный фактор – нерегулярное питание, еда всухомятку, злоупотребление острой и жирной пищей, дефицит белка и витаминов в рационе, употребление пищевых добавок, кофе; курение; пищевая аллергия; прием медикаментов, таких как нестероидные противовоспалительные препараты, кортикостероиды, Helicobacter pylori).Следует учесть, что этиологическая роль большинства из вышеперечисленных факторов в настоящее время подвергается сомнению, так как ни один из них в эксперименте не был в состоянии вызвать хронический воспалительный процесс в желудке. Однако, не являясь основной причиной заболевания, эти факторы могут провоцировать клиническую манифестацию скрыто протекающего заболевания, способствовать обострению уже имеющегося хронического воспалительного процесса в желудке. Подавляющее большинство случаев (85–90%) хронического гастрита связано с инфицированием Helicobacter ру1оп(Н. pylori), этиологическая роль которого в настоящее время доказана и общепризнана. В течение длительного времени считалось, что слизистая оболочка желудка практически стерильна. Бактерии, попадающие в желудок вместе с пищевыми массами, слюной в большом количестве (105 в 1 мл), быстро погибают под воздействием соляной кислоты, лизоцима и иммуноглобулинов. Было также отмечено, что при повышении рН желудочного содержимого на поверхности слизистой оболочки желудка наблюдается рост микроорганизмов. Однако наличие микробов считалось не причиной, а следствием гипохлоргидрии. Различные представители микрофлоры часто выделялись из некротических масс дна язв, но их значение в этиологии и патогенезе язвенной болезни не признавалось. Некоторые исследователи допускали возможность микробной природы возникновения острого гастрита, но предпочтение отдавали микроорганизмам, поражающим желудок гематогенным путем. В 1893 г. G. Bizzozero, а спустя 3 года H. Salomon впервые описали спиральные микроорганизмы, располагающиеся в толще слизи и на поверхности слизистой оболочки желудка кошек и собак, которых они назвали "желудочными спириллами". Присутствие "спирилл" на поверхности слизистой оболочки желудка человека подтвердили в своих работах W. Krienitz (1906) и E. S. Rosenow и A. H. Sanford (1915). В 1938 году J. L. Doenges обнаружил спириллы в 42% из 242 некропсий желудка, но из-за аутолиза, сделавшего препараты непригодными для гистологической диагностики, заключение не было сделано. A. S. Fredberg и L. E. Barron в 1940 г. при исследовании желудков, резецированных по поводу язвенной болезни, в 37% обнаружили на поверхности слизистой оболочки извитые микроорганизмы. Они отмечали, что "спириллы" заселяют ткань в области "доброкачественных и злокачественных" язв. Эти микроорганизмы определялись с помощью импрегнации серебром, но их культивирование было неудачным. Однако в 1954 году E. D. Palmer, исследовал 1040 желудочных операционных биопсий (не применяя серебрения) и не нашел спиралевидных организмов. После этого он сделал вывод, что "желудочные спириллы" попадают на поверхность слизистой оболочки желудка через рот и размножаются только на регенерирующих участках эпителия. С тех пор извитые микроорганизмы на слизистой оболочке желудка уже не привлекали внимания исследователей и описывались в литературе в виде курьезных наблюдений. С начала 60-х годов стала стремительно развиваться фиброволоконная эндоскопия, появилась возможность производить прицельную биопсию из измененных участков слизистой оболочки. H. W. Steer в 1975 году вновь описал обнаруженные им у больного гастритом спиралевидные организмы, находящиеся в тесном контакте со слизистой оболочкой антрального отдела желудка. Однако выделить и культивировать их ему не удалось. Переломный момент во взглядах на природу воспалительных заболеваний верхних отделов пищеварительного тракта произошел после опубликования в 1983 г. австралийскими учеными B. J. Marshall и J. R. Warren результатов своих исследований. Эти исследователи сумели выделить и культивировать спиралевидные микроорганизмы со слизистой оболочки желудка больного, страдающего гастритом. Дальнейшие исследования свойств открытого ими микроорганизма позволили отнести его к роду Campylobacter по ряду сходных с представителями этого рода свойств. Новый микроорганизм был обнаружен на поверхности слизистой оболочки желудочно-кишечного тракта (другие представители этого рода обитают на поверхности слизистой оболочки тонкой или толстой кишки). Так же как и другие кампилобактерии, желудочный являлся микроаэрофильным, грамот- рицательным, каталазои оксидазо-положительным микроорганизмом. Однако, в отличие от других представителей рода Campylobacter, "бактерии Варрена" не гидролизовали гиппуратов, не восстанавливали нитратов, были устойчивы к действию налидиксовой кислоты. Отличительной особенностью этого микроорганизма является выделение большого количества фермента уреазы. Новый микроорганизм, который первоначально получил название CLO (Campylobacter Like Organism), отвечал всем постулатам Коха для признания его причиной развития воспалительной реакции слизистой оболочки желудка и двенадцатиперстной кишки: Этот микроорганизм был обнаружен в биоптатах слизистой оболочки желудка у больных с гастритом или язвенной болезнью. Его смогли выделить в чистом виде из биоптата слизистой оболочки желудка человека, страдающего гастритом, и культивировать in vitro. Третий постулат Коха доказал на себе один из первооткрывателей CLO – B. Marshall. Он выпил чистую культуру, полученную от больного гастритом, содержащую 106 микроорганизмов. Уже на 7-й день появились первые признаки диспепсии, а на 10-й день у B. Marshall определялись все признаки гастрита, который был подтвержден эндоскопически и гистологически. Новый микроорганизм был включен в международную таксономию бактерий в 1985 году под именем Campylobacter pyloridis. Позднее, в 1987 году, он был переименован в Campylobacter pylori. Выделение этого микроорганизма доказало несостоятельность теории о стерильности слизистой оболочки желудка. Однако его значение в патогенезе пептических заболеваний вызывало определенный скептицизм среди ученых. Проводимые в дальнейшем многочисленные исследования показали, что Campylobacter pylori значительно отличается по своим свойствам от других представителей рода Campylobacter. В 1989 году Goodwin C. S. с соавт. продемонстрировали, что эта бактерия генетически не принадлежит к роду Campylobacter и назвали ее H. pylori по особенностям роста in vivo, по общим принципам культивации и по месту локализации. H.pylori представляет собой небольшую извитую бактерию, обитающую только в желудке человека. H.pylori является истинным патогеном, поскольку вызывает воспаление, хотя среди инфицированных людей встречается и бессимптомное течение заболевания. Проводимые во многих странах исследования показали, что при длительном взаимодействии H.pylori со слизистой оболочкой желудка развивается атрофия последней. Дальнейшие изменения слизистой оболочки могут привести к развитию злокачественных новообразований. В 1994 году H.pylori был признан канцерогеном 1 класса. Таким образом, имеется много эндо – и экзогенных причин, которые могут вызвать развитие хронического гастрита у детей. Вероятность его возникновения нарастает с увеличением их количества, длительности и интенсивности действия, особенно на фоне наследственной предрасположенности.
Хронический гастрит
Хронический хеликобактерный гастрит.
Инфицирование H. pylori происходит фекально-оральным путем, который реализуется через водный, контактно-бытовой, реже – пищевой. Дополнительные пути заражения: орально-оральный при поцелуях, ятрогенный – через недостаточно обработанные эндоскопы и щипцы для биопсий. В эпидемиологии хеликобактерной инфекции имеют значение географические, социально-экономические факторы, возраст, профессия. В развитых странах H. pylori выявляют у 30–40% населения, причём нарастание инфицированности происходит с возрастом человека. В развивающихся странах инфицированность H. pylori значительно выше, и в детском возрасте уже составляет до 90%, а к 30 годам жизни инфицировано почти 100% населения.Известно несколько факторов вирулентности, позволяющих H. pylori заселять, а затем персистировать в организме хозяина: 1. жгутики позволяют H. pylori передвигаться в желудочном соке и слое слизи; 2. H. pylori способен прикрепляться к плазмолемме эпителиальных клеток желудка и разрушать компоненты цитоскелета этих клеток; 3. H. pylori вырабатывает уреазу и каталазу. Уреаза расщепляет мочевину, содержащуюся в желудочном соке, что повышает рН непосредственного окружения микроба и защищает его от бактерицидного действия кислой среды желудка; 4. H. pylori способен подавлять некоторые иммунные реакции, в частности, фагоцитоз; 5. H. pylori вырабатывает адгезины, способствующие адгезии бактерий к эпителиальным клеткам и затрудняющие их фагоцитоз полиморфно-ядерными лейкоцитами. Воздействие вакуолизирующего цитотоксина VacA, который вырабатывает большинство штаммов H. pylori, и аммиака, образующегося при расщеплении мочевины уреазой, приводит к вакуолизации эпителиальных клеток и их гибели. В результате действия бактериальных ферментов (фосфолипаз А и С) нарушается целостность мембран эпителиальных клеток и снижается их резистентность к повреждающим факторам. Кроме того, фосфолипазы способны нарушать защитную функцию желудочной слизи. H. pylori запускают каскад иммунных реакций, сопровождающихся образованием в слизистой оболочке интерлейкинов, лизосомальных ферментов, ФНО, NO-синтетазы, что, в свою очередь, вызывает увеличение выработки иммуноглобулинов, способствует миграции лейкоцитов и поддерживает воспаление. Воспалительная реакция, развивающаяся в слизистой оболочке желудка в ответ на внедрение H. pylori, сама по себе способствует нарушению целостности желудочного эпителия. У больных, инфицированных H. pylori, повышается концентрация гастрина (пептидный гормон, секретируемый антральными G-клетками и стимулирующий желудочную секрецию) в сыворотке крови и образование пепсиногена (вырабатывается главными клетками фундальных желёз слизистой оболочки дна желудка), что считают важными факторами риска развития хронического гастрита и язвы двенадцатиперстной кишки.
Хронический аутоиммунный гастрит.
Этиология этого варианта хронического гастрита неизвестна. Основную роль в его патогенезе играют аутоиммунные механизмы, что подтверждается сочетанием этого гастрита с другими аутоиммунными заболеваниями, такими как аутоиммунный тиреоидит, болезнь Аддисона-Бирмера, полигландулярная эндокринная патология, дефицит IgA и пр. Наиболее характерный признак аутоиммунного гастрита – наличие аутоантител к париетальным клеткам желудка и внутреннему фактору Кастла. Аутоиммунное поражение париетальных клеток слизистой оболочки желудка приводит к их гибели, атрофии фундальных желёз с последующим развитием ахлоргидрии. Последняя, в свою очередь, вызывает постоянную стимуляцию G-клеток и гипергастринемию. Гипергастринемия приводит к гиперплазии энтерохромаффинных клеток слизистой оболочки желудка, что может быть причиной развития карциноида примерно у 5% пациентов с аутоиммунным гастритом. Риск развития аденокарциномы желудка возрастает в 3 раза. Аутоантитела к внутреннему фактору блокируют его соединение с витамином В12, что приводит к развитию витамин В12-дефицитной анемии.Химический (реактивный, рефлюкс-гастрит)
Наиболее часто связан с рефлюксом желчи и панкреатических ферментов, или длительным приёмом лекарственных препаратов (нестероидных противовоспалительных, глюкокортикоидов, антибиотиков). Химический гастрит часто наблюдают в культе резецированного желудка, после ваготомии, при врождённой или приобретённой недостаточности привратника, хроническом нарушении проходимости двенадцатиперстной кишки. Развитие этой формы хронического гастрита связано с попаданием в желудок содержимого двенадцатиперстной кишки, основными компонентами которого являются панкреатические фермен-ты, желчные кислоты и их соли, лизолецитин. Желчные кислоты вызывают повреждение защитного барьера желудочной слизи, способствуя повышению обратной диффузии ионов водорода, нарастанию трансмембранного потока натрия, что приводит к развитию воспали-тельного процесса. Лизолецитин разрушает биологические мембраны, в результате чего происходит выделение лизосомальных ферментов, поддерживающих воспалительную реакцию. Кроме того, вследствие защелачивания желудочного содержимого в слизистой оболочке желудка повышается содержание гистамина, что приводит к отёку и нарушению кровотока, развитию в ней кровоизлияний и эрозий. Развитие хронического гастрита при приёме нестероидных противовоспалительных препаратов связано с угнетением синтеза простагландинов, что, в свою очередь, приводит к снижению синтеза защитных мукополисахаридов и нарушению репаративных процессов в слизистой оболочке. Механизм развития хронического гастрита при приеме глюкокортикоидов связан с повышением агрессивного (кислотно-пептического) фактора.Лимфоцитарный гастрит (ассоциированный с целиакией).
Этиология и патогенез этой формы неизвестны, на неё приходится 4,5% всех случаев гастритов. Существует предположение, что причиной является иммунная реакция в слизистой желудка на местное воздействие глютена или других неустановленных антигенов.Эозинофильный гастрит (гастрит аллергический).
Хроническое рецидивирующее заболевание аллергической этиологии. У части больных в анамнезе отмечают бронхиальную астму, экзему и другие болезни, связанные с атопическим фенотипом. Установлена гиперчувствительность к пищевым белкам.Гранулематозный гастрит.
Гранулёмы в желудке находят у 10% больных саркоидозом, 7% пациентов с болезнью Крона, а также при туберкулёзе, микозах, гранулематозе Вагенера, инородных телах в желудке. Эндогенные этиологические факторы влияют на слизистую оболочку желудка через нервно-рефлекторные, гуморальные и токсические воздействия, которые имеют место при нарушениях центральной нервной системы и ее вегетативных отделов, патологии эндокринных желез, болезнях обмена веществ, сердечной и дыхательной недостаточности с тканевой гипоксией, заболеваниях почек и другой патологии. Таким образом, патогенез хронического гастрита представляется довольно сложным. Тем не менее, у каждого больного он зависит от характера этиологических факторов, фоновых заболеваний и может иметь ряд особенностей.Патоморфология хронического гастрита
Наиболее существенным признаком хронического гастрита является воспаление, которое гистологически проявляется лимфоплазмоцитарной инфильтрацией собственной пластинки, что отражает реакцию местной иммунной системы. При обострении процесса присоединяются нейтрофильные и эозинофильные лейкоциты, базофилы. Второй особенностью хронического гастрита является атрофия, которая характеризуется уменьшением количества обкладочных и главных клеток в фундальных железах желудка. Высокодифференцированные клетки желудочных желез могут замещаться более примитивными – слизеобразующими. Третьей морфологической особенностью хронического гастрита является нарушение регенерации эпителия. При нарушении дифференцировки на месте специализированных клеток появляется качественно другой эпителий, что носит название метаплазии. Так, например, в желудке может развиваться кишечная, а в двенадцатиперстной кишке – желудочная метаплазия. Нарушения процессов регенерации свидетельствуют о далеко зашедшем патологическом процессе, и в ряде случаев могут рассматриваться как предраковое состояние.Морфологические изменения при отдельных формах гастритов
При хроническом хеликобактерном гастрите процесс чаще локализуется в антральном отделе желудка. Клетки эпителия уплощаются, границы между ними становятся нечёткими, ядра смещаются к поверхности, окрашиваются неравномерно. В клетках эпителия находят вакуоли. Воспалительные изменения проявляются субэпителиальным отёком и лейкоцитарной инфильтрацией. В дальнейшем процесс распространяется на тело желудка с развитием пангастрита, атрофические изменения начинают превалировать над воспалительными. Хронический аутоиммунный гастрит характеризуется поражением слизистой оболочки, главным образом фундального отдела и тела желудка с ранним развитием атрофии. Наиболее характерный признак хронического атрофического гастрита – гибель желёз слизи-стой оболочки желудка. Оставшиеся железы укорачиваются, уменьшается количество главных и обкладочных клеток. Одновременно возникает воспалительная инфильтрация, гиперплазия интрамуральной лимфоидной ткани и фиброз. На ранней стадии заболевания атрофия выражена нерезко и носит очаговый характер. На более поздней стадии атрофические изменения развиваются по всей слизистой оболочке желудка. При химическом (реактивном) гастрите морфологические изменения заключаются в гиперплазии эпителия желудочных ямок, отёке и пролиферации гладкомышечных клеток на фоне умеренного воспаления. Основной признак лимфоцитарного гастрита – выраженная лимфоцитарная инфильтрация эпителия слизистой оболочки желудка (количество лимфоцитов превышает 30 на 100 эпителиальных клеток). В подавляющем большинстве случаев (76%) обнаруживают пангастрит, в 1 8 и 6% – фундальный и антральный гастрит, соответственно. Макроскопически при эндоскопическом исследовании определяют утолщённые складки, узелки, эрозии, локализующиеся, в основном, в теле желудка. Эозинофильный гастрит характеризуется выраженной инфильтрацией слизистой оболочки и других слоев стенки желудка эозинофилами, её отёком и полнокровием. Чаще поражается антральный отдел. Гранулематозный гастрит характеризуется наличием в собственной пластинке слизистой оболочки эпителиоидно-клеточных гранулём, в которых иногда выявляют гигантские многоядерные клетки. Основной морфологический признак гигантского гипертрофического гастрита (болезни Менетрие) – гигантские складки слизи-стой оболочки, напоминающие извилины головного мозга. При гистологическом исследовании обнаруживают резко утолщённую, за счёт углубления ямок, слизистую оболочку. Ямки выглядят извитыми, расширенными, в их просвете часто обнаруживают слизь. Вокруг расширенных ямок можно видеть разрастание тяжей гладких мышц. Эти изменения могут быть как очаговыми, так и диффузными. Эпителий нередко уплощён, с признаками кишечной метаплазии. Обнаруживают кисты разных размеров. Происходит абсолютное и относительное уменьшение количества главных и обкладочных клеток с замещением их слизепродуцирующими клетками, что клинически проявляется ахилией.Классификация хронического гастрита
По этиологии: 1. ассоциированный с H. рylori 2. аутоиммунный 3. реактивный 4. идиопатический 5. особые формы (лимфоцитарный, гранулематозный, эозинофильный, гипертрофический)По топографии поражения: 1. пангастрит 2. антральный 3. фундальный (гастрит тела и дна).
По характеру эндоскопических изменений: 1. поверхностный (эритематозный) 2. эрозивный, с развитием острых и хронических эрозий 3. атрофический 4. гиперпластический 5. геморрагический
По степени выраженности основных морфологических изменений: 1. воспаление 2. активность воспаления 3. атрофия 4. метаплазия 5. степень обсемененности H. рylori (слабая, умеренная, выраженная).
Клиническая картина
Клиническая картина хронического гастрита разнообразна, и зависит от стадии и длительности заболевания, секреторной функции желудка, локализации воспалительного процесса.Выделяют следующие основные клинические синдромы: 1. болевой 2. диспептический 3. астено-вегетативный
Хронический хеликобактер-ассоциираванный гастрит обычно начинается в детском возрасте. Клиническая симптоматика этого варианта хронического гастрита обусловлена гиперацидным состоянием желудка. Болевой синдром обычно напоминает таковой при язвенной болезни двенадцатиперстной кишки (боли в надчревной и околопупочной области, возникающие натощак, ночью), но, как правило, носит менее выраженный характер. По характеру боль может быть острой, схваткообразной или ноющей, неинтенсивной. Иногда боль возникает через 1,5–2 часа после еды. Боли могут носить сезонный характер, обычно возникают при погрешностях в диете и стихают при её соблюдении. Диспептический синдром манифестирует изжогой, отрыжкой кислым или воздухом, реже тошнотой и рвотой желудочным содержимым, нарушением аппетита (снижен в период обострения и неизмененный или повышенный в период ремиссии), запорами. Астеновегетативный синдром выражен менее по сравнению с таковым у больных язвенной болезнью и проявляется слабостью, утомляемостью, головными болями, нарушением сна, вегетативными расстройствами, субфебрилитетом. Физическое развитие этих больные чаще всего не страдает, а у части из них бывает повышенным. У некоторых больных хеликобактерным гастритом описана задержка роста. Аутоиммунный гастрит у детей встречается редко. Его наблюдают преимущественно у взрослых. Он часто сочетается с витамин В12-дефицитной анемией, тиреоидитом, тиреотоксикозом, первичным гипопаратиреозом. Иногда заболевание протекает латентно. Наиболее выражен диспептический синдром, который проявляется ощущением тяжести в надчревной области после еды, чувством переедания, переполнения желудка. Больных беспокоит отрыжка пищей и воздухом, неприятный привкус во рту, снижение аппетита, возможны метеоризм и неустойчивый стул. Развитие этих симптомов обусловлено атрофическими изменениями в слизистой оболочке желудка и, как следствие, – нарушением кислотообразования в сторону его снижения, а также моторными нарушениями желудка. Значительно выражены астеновегетативные проявления, а болевой синдром выражен незначительно. Вследствие нарушения пищеварения у этих больных нарушается физическое развитие. Для клинической картины реактивного гастрита (рефлюкс-гастрита) характерны следующие симптомы: снижение или отсутствие аппетита, неинтенсивная постоянная боль в надчревной области, усиливающаяся после приёма пищи, отрыжка горьким или ощущение горечи во рту, упорная тошнота, рвота с примесью желчи, приносящая облегчение, похудание. Наиболее частым симптомом гигантского гипертрофического гастрита являются боли в надчревной области различной интенсивности, чаще ноющие по характеру. Они возникают после приёма пищи и сопровождаются чувством тяжести в желудке, возможны рвота и диарея. Аппетит часто снижен, иногда вплоть до анорексии. У большинства больных наблюдают снижение массы тела на 1 0–20 кг. В 25–40% случаев отмечаются периферические отёки, обусловленные значительной потерей белка с желудочным соком. Возможны желудочные кровотечения из эрозий. При объективном осмотре кожные покровы у пациентов с хроническим гастритом чистые. При наличии хеликобактерной инфекции поражение кожных покровов нередко проявляется аллергической сыпью разного характера. При развитии дефицита железа или витамина В-12 могут быть признаки анемии – бледность кожных покровов, трофические нарушения. При длительном течении заболевания возможны проявления полигиповитаминоза. Дифференциальная диагностика хронического гастрита проводится со следующими заболеваниями: функциональной диспепсией, язвенной болезнью, заболеваниями кишечника как органического, так и функционального происхождения.
Хронический гастродуоденит
Характеризуется неспецифической воспалительной структурной перестройкой слизистой оболочки желудка и двенадцатиперстной кишки, а также секреторными и моторно-эвакуаторными нарушениями. У детей, в отличие от взрослых, изолированное поражение желудка или двенадцатиперстной кишки наблюдают сравнительно редко, в 10–15% случаев. Значительно чаще наблюдается сочетанное поражение этих отделов. У детей стали чаще встречаться варианты гастродуоденита, сопровождающиеся атрофическими процессами в слизистой оболочке желудка и двенадцатиперстной кишки с явлениями дисплазии. Сложности в диагностике хронического гастродуоденита у детей сохраняются и в настоящее время. Это связано с особенностями функционирования единой билиарно-панкреатодуоденальной системы, где двенадцатиперстная кишка, будучи гормонально активным органом, оказывает регулирующее влияние на функциональную и эвакуаторную деятельность желудка, поджелудочной железы и желчевыводящих путей.Этиология и патогенез
Одна из основных причин развития хронического гастродуоденита – инфицирование H. рylori. Дуоденит развивается на фоне гастрита, вызванного H. рylori, и метаплазии эпителия двенадцатиперстной кишки в желудочную. H. рylori поселяется на участках метаплазированного эпителия и вызывает в них воспаление. Очаги желудочной метаплазии неустойчивы к воздействию содержимого двенадцатиперстной кишки, что приводит к возникновению эрозий. Поэтому гастродуоденит, ассоциированный с H. рylori, чаще бывает эрозивным. Определенная этиологическая роль принадлежит алиментарным (нерегулярное и неполноценное питание, злоупотребление острой пищей, еда «всухомятку» и др.) и психогенным факторам. Имеют значение также длительный приём лекарственных препаратов (глюкокортикоидов, нестероидных противовоспалительных препаратов), пищевая аллергия и другие факторы, снижающие местную специфическую и неспецифическую защиту слизистой оболочки двенадцатиперстной кишки. Значимость этих факторов повышается при наличии наследственной предрасположенности к заболеваниям гастродуоденальной зоны. У больных хроническим гастродуоденитом часто развиваются вегетативные дисфункции, которые приводят к функциональным моторно-эвакуаторным нарушениям. В этих условиях возрастает роль кислотно-пептического повреждения слизистой оболочки в возникновении дуоденита, для которого характерна повышенная кислотопродукция в желудке. Одновременно изменяется местный иммунитет, развивается аутоиммунная агрессия, нарушается синтез гормонов, регулирующих моторно-секреторную функцию панкреатобилиарной системы (секретин, мотилин, панкреозимин, холецистокинин), что, в свою очередь, приводит к изменению оттока панкреатического секрета, желчи, а затем к воспалительным изменениям в поджелудочной железе, желчевыводящих путях. Это приводит к снижению синтеза секретина и насыщения бикарбонатами сока поджелудочной железы, что, в свою очередь, уменьшает ощелачивание содержимого двенадцатиперстной кишки и способствует развитию в ней атрофических изменений. Морфологическую основу хронического гастродуоденита составляет воспаление с участием местной иммунной системы. Сущность его состоит в инфильтрации слизистой оболочки желудка и двенадцатиперстной кишки плазматическими клетками, лимфоцитами, гистиоцитами с увеличением количества макрофагов, фибробластов, эозинофилов, тучных клеток, межэпителиальных лимфоцитов, в местном нарушении сосудисто-тканевой проницаемости. Клеточным реакциям сопутствуют дистрофические и субатрофические изменения эпителия слизистой оболочки желудка и двенадцатиперстной кишки.Классификация
Общепринятой классификации хронических гастродуоденитов нет. В классификации хронических гастритов, разделе «Топография», дополняются изменения со стороны двенадцатиперстной кишки – дуоденит, антродуоденит, распространенный гастродуоденит. В зависимости от этиологического фактора выделяют гастродуоденит первичный и вторичный, который возникает на фоне других заболеваний органов пищеварения.Клиническая картина
Хронический гастродуоденит отличается полиморфизмом симптомов и часто сочетается с другими заболеваниями органов пищеварения, в связи с чем не всегда можно отграничить проявления, вызванные самим гастродуоденитом, от симптомов, обусловленных сопутствующей патологией.С учётом многообразия клинических проявлений, особенностей развития и преимущественной локализации патологического процесса выделяют несколько вариантов хронического гастродуоденита, имеющих характерные клинические проявления: 1. язвенноподобный 2. гастритоподобный 3. холециститоподобный 4. панкреатоподобный 5. псевдоаппендикулярный и др.
Клиническая симптоматика, свойственная этим заболеваниям, обычно быстро исчезает, и в период неполной клинической ремиссии хронического гастродуоденита не определяется. Наиболее типичной формой первичного хронического гастродуоденита у детей является язвенноподобный вариант, который в фазу обострения проявляется ноющими схваткообразными болями в пилородуоденальной области, возникающими через 1–2 ч после еды или утром натощак и нередко иррадиирующими в подреберья (чаще правое) и околопупочную область. Болевой синдром выражен в разной степени, но у пятой части больных боли настолько интенсивные, что дети госпитализируются в стационар с подозрением на острый аппендицит или с диагнозом «острый живот». Боли могут появляться ночью (дети просыпаются от боли). Реже наблюдаются ранние боли, которые возникают во время еды. Эквивалентом ранних болей у детей является чувство быстрого насыщения, когда даже при наличии аппетита ребенок полностью не съедает предложенной порции, соответствующей его возрасту. Нередко наблюдается сочетание ранних и поздних болей. Это свойственно тем формам хронического гастродуоденита, при которых изменения в желудке выражены больше, чем в двенадцатиперстной кишке. У части детей боли усиливаются после физической нагрузки. Болевой синдром может сопровождаться ощущением тяжести, распирания в эпигастральной области, тошнотой, гиперсаливацией. Больных нередко беспокоят метеоризм, запоры, иногда неустойчивый стул. В механизме развития болевого синдрома и диспептических проявлений основная роль принадлежит дискинезии двенадцатиперстной кишки, в результате которой усиливается дуодено-гастральный рефлюкс, вызывающий горькую отрыжку, иногда рвоту с примесью желчи, реже изжогу. Сезонность обострений, характерная для язвенной болезни, при гастродуодените отмечается реже. При осмотре больных обращают на себя внимание бледность кожных покровов и низкая масса тела. Язык обложен белым или желтовато-белым налётом, нередко с отпечатками зубов по его боковой поверхности. При пальпации живота определяют болезненность в пилородуоденальной области, реже – вокруг пупка, в эпигастральной области и подреберьях. У многих больных положительны симптомы Менделя, Ортнера и Кера. У детей с хроническим гастродуоденитом часто отмечаются вегетативные и психоэмоциональные расстройства: периодические головные боли, головокружение, нарушение сна, быстрая утомляемость. Вегетативные расстройства могут проявляться клинической картиной демпинг-синдрома: слабость, потливость, сонливость, усиленная перистальтика кишечника, возникающие через 2–3 ч после приёма пищи. При длительном перерыве между приёмами пищи могут возникать и признаки гипогликемии в виде мышечной слабости, дрожи в теле, резко повышенного аппетита. Хронический гастродуоденит имеет циклическое течение: фаза обострения сменяется ремиссией. Обострения чаще возникают весной и осенью, связаны с нарушением режима питания, перегрузкой в школе, различными стрессовыми ситуациями, инфекционными и соматическими заболеваниями. Тяжесть обострения зависит от выраженности и продолжительности болевого синдрома, диспептических явлений и нарушения общего состояния. Спонтанные боли проходят в среднем через 7–10 дней, пальпаторная болезненность сохраняется 23 недели. В целом обострение хронического гастродуоденита продолжается 1–2 месяца. Неполная ремиссия характеризуется отсутствием жалоб при наличии умеренных объективных, эндоскопических и морфологических признаков гастродуоденита. В стадию ремиссии не обнаруживают ни клинических, ни эндоскопических, ни морфологических проявлений воспаления в желудке и двенадцатиперстной кишке. Дифференциальная диагностика хронического гастродуоденита в связи с тесной взаимосвязью (анатомической и функциональной) c другими органами желудочно-кишечного тракта и полиморфизмом клинических проявлений подчас нелегка и проводится с язвенной болезнью, хроническим антральным гастритом, патологий желчевыводящих путей, панкреатитом, острым аппендицитом.
Язвенная болезнь
Язвенная болезнь – хроническое рецидивирующее заболевание, сопровождающееся образованием язвенного дефекта в желудке и/или двенадцатиперстной кишке, обусловленное нарушением равновесия между факторами агрессии и защиты гастродуоденальной зоны. В настоящее время язвенная болезнь у детей перестала считаться редким заболеванием. Чаще болеют мальчики, чем девочки.Этиология
В возникновении заболевания первостепенную роль играет наследственная отягощенность. В настоящее время установлены генетические маркеры, во многом предопределяющие возможность развития данного заболевания у конкретного человека. Принято считать, что генетические механизмы – весьма важный фактор, способствующий возникновению язвенной болезни, но это отнюдь не означает, что ею обречены страдать все лица с семейной предрасположенностью. Считается, что генетические механизмы реализуются в большинстве случаев лишь в сочетании с неблагоприятными воздействиями внешней среды. До сего дня не установлены гены, изменения которых вызывают язвенную болезнь. Степень участия генетических механизмов в развитии язвенной болезни различна у отдельных групп пациентов. Она наиболее выражена у тех, кто заболел ею в детском возрасте, и значительно ярче представлена при дуоденальных язвах.Из генетических факторов, предрасполагающих к дуоденальному язвообразованию, выделяют 3 вида стигм с доказанным значением: 1. высокий уровень максимальной кислотной продукции желудка; 2. повышенное содержание пепсиногена 1 в сыворотке крови; 3. избыточное выделение гастрина G-клетками в ответ на пищевую стимуляцию; 4. принадлежность к 0 (1) группе крови; 5. отсутствие способности к выделению в составе желудочного сока антигенов системы АВН, ответственных за выработку гликопротеидов слизистой оболочкой желудка; 6. у больных более часто выявляют HbА-антигены В5, В15,В35. Риск заболеть у них возрастает почти в 3 раза.
Предрасположенность к дуоденальному язвообразованию передается главным образом по мужской (отцовской) линии. Важную роль в развитии язвенной болезни играют особые «ульцерогенные» штаммы H. pylori, обнаруживаемые у 90–100% больных в слизистой оболочке антрального отдела желудка. В пользу этиологической роли микроба свидетельствуют следующие данные: язва с большой частотой заживает при назначении антибиотиков; после курса лечения антимикробными средствами, элиминирующими H. pylori, рецидивы язвы встречаются значительно реже, чем при назначении антисекреторных препаратов; рецидивы язвы почти всегда сочетаются с реинфекцией. Другие экзогенные факторы, такие как алиментарный, нервно-психический, вредные привычки и др. при язвенной болезни носят неспецифический характер. Однако они в полной мере сохраняют свое значение, так как способны провоцировать возникновение и обострение данного заболевания. Этиологическая роль ульцерогенных лекарственных препаратов (нестероидные противовоспалительные, глюкокортикоиды) в большинстве случаев кажущаяся и проявляется в ситуациях, когда имеет место латентно протекающая язвенная болезнь, первое обострение которой реализуется благодаря пермиссивному действию медикаментов.
Патогенез язвенной болезни
В основе патогенеза язвенной болезни лежит нарушение динамического равновесия между состоянием защитных (протективных) факторов, обеспечивающих целостность гастродуоденальной слизистой оболочки и агрессивных (повреждающих). К защитным факторам относят: резистентность гастродуоденальной слизистой, которая обеспечивается защитным слизистым барьером, активной регенерацией, достаточным кровоснабжением; антродуоденальный кислотный тормоз. Агрессивные факторы включают гиперпродукцию соляной кислоты и пепсина, обусловленную гиперплазией фундальной слизистой, гиперпродукцией гастрина, ваготонией, гиперреактивностью обкладочных клеток; травматизацию гастродуоденальной слизистой; гастродуоденальную дисмоторику, H. pylori. До настоящего времени нет стройной, научно доказанной теории патогенеза язвенной болезни, но все же большинство гастроэнтерологов выделяют 2 ведущих фактора ульцерогенеза: кислотно-пептический и инфекционный, которые дружно сосуществуют, взаимно усиливая свое патогенное действие. Одна из наиболее удачных попыток объединения двух факторов патогенеза при разной локализации язв принадлежит G. Goodwin (1988) и называется «концепция дырявой крыши». По этой гипотезе большое значение при обеих локализациях язвы имеет H. pylori. Однако необходимо подчеркнуть различия, присущие патогенезу двух форм язвенной болезни: язве тела желудка и язве луковицы двенадцатиперстной кишки. Так, при язве желудка H.pylori активирует комплемент и вызывает комплемент-зависимое воспаление, стимулирующее иммунокомпетентные клетки и лизосомальные ферменты, которые повреждают эпителиоциты и угнетают синтез гликопротеидов, тем самым снижая резистентность слизисто-бикарбонатного барьера, и усиливают обратную диффузию ионов водорода в толщу слизистой оболочки желудка, что способствует ее повреждению. При этом тучными клетками высвобождаются биологически активные вещества, вызывающие микроциркуляторные расстройства, создающие очаги ишемии, в результате чего создаются благоприятные условия для прямого цитолитического действия H. pylori на слизистую желудка, а также для проникновения протеолитических ферментов внутрь слизистой оболочки желудка с последующим развитием в ней язвы. По статистическим данным, возрастной показатель страдающих медиогастральными язвами на 10–15 лет выше, чем таковой у болеющих дуоденальными язвами. Кроме того, с возрастом происходит некоторое снижение регенераторной способности желудочного эпителия. Патогенез язвы двенадцатиперстной кишки представляется следующим образом. Прежде всего, ее возникновение предопределяется генетическими, наследственно-конституциональными предпосылками, среди которых первоочередная роль принадлежит чрезмерно развитому и гиперреактивному железистому аппарату желудка, который в избытке продуцирует соляную кислоту и пепсиноген. Под влиянием H. pylori увеличивается воспалительная инфильтрация собственной пластинки слизистой оболочки желудка лимфоцитами, обладающими рецепторами для нейротрансмиттеров, усиливающих моторику выходного отдела желудка. Это вызывает усиленный «сброс» кислого желудочного содержимого в просвет двенадцатиперстной кишки и чрезмерное закисление ее просвета. Под влиянием систематического кислого «сброса» развивается нечто вроде компенсаторной метаплазии дуоденального эпителия, напоминающего по строению пилорический. Это первая ступень «патологического каскада». Вторая ступень – нарушение физиологического механизма отрицательной обратной связи, приводящее к гипергастринемии и гиперсекреции соляной кислоты. Третья ступень – колонизация H. pylori метаплазированного эпителия луковицы двенадцатиперстной кишки (H. pylori не имеет тропности к дуоденальному эпителию), развитие дуоденита (бульбита), деструкция защитного слоя слизи, формирование язвы. Четвертая (заключительная) ступень каскада – чередование процессов изъязвления и репарации с формированием хронической язвы – истинного субстрата язвенной болезни.Таблица 54 – Классификация язвенной болезни у детей
Локализация язвы 1. Желудок: • тело желудка • пилороантральный отдел 2. 12- перстная кишка: • Луковица • постбульбарный отдел 3. Двойная локализацияКлиническая фаза и эндоскопическаястадия 1. Обострение: • I стадия – «свежая» язва • II стадия – начало эпителизации яз-венного дефекта 2. Стихание обострения: • III стадия - заживление язвы § без рубца § рубцово-язвенная деформация • IV стадия - клинико-эндоскопическая ремиссия
Тяжесть течения 1. Лёгкое 2. Среднетяжелое 3. Тяжёлое
Форма 1. Неосложненная. 2. Осложненная: • кровотечение • перфорация • пенетрация • стеноз привратника • перивисцерит
Характеристика функции желудка 1. Секреторная и моторная. • Повышена. • Снижена. • Сохранена
Сопутствующие заболевания 1. Панкреатит 2. Гепатит 3. Энтероколит 4. Эзофагит 5. Холецистохолангит
Клиническая картина
В структуре язвенной болезни у детей локализация дефекта в двенадцатиперстной кишке является доминирующей и составляет 81%, на долю язвенной болезни желудка приходится 13%. По данным А. А. Баранова и соавт. (2002 г.), заболевание наиболее часто встречается у детей пубертатного возраста (55%), несколько реже в младшем школьном (37%) и у 8% дошкольников. Клинически язвенная болезнь проявляется болевым, диспептическим и астеновегетативным синдромами. Ведущим является болевой, для которого характерен определенный ритм. Впервые этот ритм был описан Мойнинганом в 1912 году и носит название «мойнингановский» ритм болей. ОН проявляется определенным четким ритмом: голод-боль- облегчение после приема пищи-голод-боль и т. д. Ранние боли появляются через 0,5–1 ч после еды, постепенно нарастают по своей интенсивности, сохраняются в течение 1,5–2 ч, уменьшаются и исчезают по мере эвакуации желудочного содержимого в двенадцатиперстную кишку. Ранние боли характерны для язв тела желудка. При поражении кардиального, субкардиального и фундального отделов болевые ощущения возникают сразу после приёма пищи. Поздние боли возникают через 1,5–2 ч после приёма пищи, постепенно усиливаются по мере эвакуации содержимого из желудка. Они характерны для язвы пилорического отдела желудка и луковицы двенадцатиперстной кишки. У половины детей отмечаются ночные боли. Эти боли также свойственны язвам двенадцатиперстной кишки и пилорического отдела желудка. Сочетание ранних и поздних болей наблюдают у больных с сочетанными или множественными язвами желудка и двенадцатиперстной кишки. Боль локализуется обычно в эпигастрии (при язвах тела желудка), может быть более выраженная в правой половине живота (при язвах пилорического отдела и двенадцатиперстной кишки), в области мечевидного отростка грудины (при язвах кардиального и субкардиального отделов желудка). Иногда отмечается иррадиация боли за грудину, в область спины или сердца (при сопутствующем гастроэзофагеальном рефлюксе), реже – в правое плечо. Боли носят различную интенсивность, по характеру бывают приступообразные, колющие, режущие. Выраженность болевых ощущений зависит от локализации язвенного дефекта – она незначительная при язвах тела желудка, и резкая при пилорических язвах. У большинства детей боли возникают внезапно, провоцируются психической, физической нагрузкой, погрешностями в питании, купируются приемом пищи, антацидов и антисекреторных препаратов, спазмолитиков. Диспептический синдром проявляется тошнотой, однократной рвотой кислым содержимым, приносящей облегчение, отрыжкой кислым, изжогой, нарушением аппетита (снижение в период обострения и повышение в период ремиссии), запорами. Астеновегетативный синдром чаще на-блюдается у подростков и проявляется симптомами ваготонии: холодные влажные ладони, гипергидроз, акроцианоз, тенденция к снижению артериального давления, лабильность пульса, головные боли, головокружения, раздражительность, нарушения сна. У части детей нарушается общее состояние, они принимают иногда вынужденное положение. Глубокая пальпация живота из-за болевого синдрома и активного напряжения живота может быть затруднительна. При поверхностной пальпации определяется напряжение брюшных мышц, болезненность в эпигастральной области, а чаще в пилородуоденальной зоне, положительный симптом Менделя (поколачивание указательным пальцем в проекции пилородуоденальной зоны вызывает болевые ощущения), выявляются зоны кожной гиперестезии Захарьина- Геда. Вышеописанная симптоматика характерна для I стадии язвенной болезни (стадия «свежей» язвы). Во II стадии (начало эпителизации язвенного дефекта) у большинства детей сохраняются поздние боли в эпигастральной области, однако они возникают преимущественно днём, а после еды наступает стойкое облегчение. Сохраняется «мойнингановский» ритм болей. Боли становятся более тупыми, ноющими, иррадиация выражена в меньшей степени, отсутствуют зоны кожной гиперестезии. Живот хорошо доступен поверхностной пальпации, но при глубокой пальпации сохраняется напряжение мышц передней брюшной стенки. Диспептические проявления выражены в меньшей степени. В III стадии (заживление язвы) боли у больных сохраняются только натощак или возникают через 1–2 часа после еды, без четкой локализации, в ночное время их эквивалентом может быть чувство голода. Сохраняется «мойнингановский» ритм болей. Живот становится доступным глубокой пальпации, болезненность сохранена и максимальна в пилородуоденальной зоне. Диспептические расстройства практически не выражены. В IV стадии (ремиссия) заболевания общее состояние детей удовлетворительное. Жалоб нет. Пальпация живота безболезненна. Для классического течения язвенной болезни характерна сезонность. У 15% детей могут отсутствовать клинические симптомы заболевания, вследствие чего у части из них язвенная болезнь манифестирует такими грозными осложнениями, как кровотечение, перфорация. Осложнения язвенной болезни регистрируют у 8–9% детей. У мальчиков они возникают в 2 раза чаще, чем у девочек. В структуре осложнений доминируют кровотечения, причём, при язве двенадцатиперстной кишки у детей они развиваются значительно чаще, чем при язве желудка. Желудочно-кишечное кровотечение проявляется рвотой «кофейной гущей», «меленой» и симптомами острой кровопотери. При обильном кровотечении в рвотных массах может быть алая кровь. Общие симптомы в виде слабости, тошноты, бледности, тахикардии, холодного липкого пота, снижения артериального давления, головокружения, обморока возникают при большой кровопотере. Кровотечение может быть скрытым, и тогда оно диагностируется по исследованию кала на скрытую кровь (реакция Грегерсена). При проведении этого исследования необходимо соблюдать некоторые условия в отношении диеты, утреннего туалета, приема лекарственных препаратов. Перфорация язвы у детей чаще происходит при язве желудка. Это осложнение сопровождается внезапной острой «кинжальной» болью в эпигастральной области, доскообразным напряжением мышц брюшной стенки, повышается температура, рвота не приносит облегчения. Отмечается слабый пульс, бледность кожных покровов. Нередко развивается шоковое состояние. При перкуссии живота вследствие поступления воздуха в брюшную полость исчезает печёночная тупость. При проведении рентгенографии брюшной полости определяется свободный газ над печенью. Пенетрация (проникновение язвы в соседние органы) у детей встречается редко. Это осложнение язвенной болезни развивается на фоне длительного тяжёлого процесса и неадекватной терапии. Клинически пенетрация проявляется симптомами поражения органа, в который пенетрировала язва. Болевой синдром теряет черты, присущие язвенной болезни – боль становится постоянной, упорной, достаточно интенсивной, не уменьшается после приема пищи, антацидов. Стеноз привратника бывает органический (рубцовый) и функциональный (воспалительно-спастический на фоне обострения заболевания). Клиника рубцового стеноза появляется постепенно. Больной начинает жаловаться на ощущение переполнения и тяжести в желудке, снижение аппетита, отрыжку тухлым, тошноту, появляется рвота съеденной накануне пищей, рвота приносит облегчение, в последующем развивается интоксикация, задержка физического развития.Дифференциальная диагностика
Дифференциальная диагностика язвенной болезни проводится с хроническими заболеваниями пищеварительного тракта (хронический гастрит, хронический гастродуоденит, хронический панкреатит, заболевания желчевыводящих путей, поражение двенадцатиперстной кишки при болезни Крона), синдромом Золлингера-Эллисона, острым аппендицитом, острыми гастродуоденальными язвами, среди которых выделяют острые (стрессовые, лекарственные) и вторичные, или симптоматические (гепатогенные, панкреатогенные, эндокринные, при неспецифических хронических заболеваниях легких, заболеваниях сердечно-сосудистой системы). Острые язвы не склонны к хроническому рецидивирующему течению, возникают под действием конкретного фактора или заболевания. Локализуются чаще в желудке. Болевой синдром встречается редко, манифестируют желудочно- кишечным кровотечением. Эндоскопически симптоматические язвы могут быть единичными или множественными, в диаметре они не превышают 1 см, не сопровождаются воспалительным валом и воспалительными изменениями в слизистой желудка и двенадцатиперстной кишки, быстро эпителизируются.Таблица 55 – Дифференциальная диагностика желудочных и дуоденальных язв
| Признаки | Дуоденальные язвы | Желудочные язвы |
|---|---|---|
| Преобладающий возраст | В любом возрасте | Подростки, взрослые |
| Преобладающий пол | Мальчики | Одинаково часто у мальчиков и девочек |
| Боли | Ночные, «голодные» | Сразу после еды |
| Рвота | Не характерна | Часто |
| Аппетит | Нормальный, повышен либо страх перед едой | Снижение |
| Масса тела | Стабильная или повышена | Обычно снижается |
| ЭГДС | Показана только для подтверждения диагноза | Повторяют после 5–6 нед. лечения для подтверждения рубцевания язвы |
| Биопсия | Проводят с целью выявления Н. pylori | Необходима множественная биопсия |
Таблица 56 – Дифференциальная диагностика между пептической и симптоматическими (НПВС – индуцированными) язвами
| НПВС-индуцированные язвы | Пептическая язва | |
|---|---|---|
| Симптоматика | Чаще бессимптомные | Боль, диспепсия |
| Возраст | Чаще у взрослых | Молодой |
| Эндоскопические признаки | Одно или более повреждений, окружающая слизистая оболочка не изменена | Единичный дефект, окружающая слизистая оболочка с признаками воспаления |
| Терапевтический подход | Экзогенные простагландины | Эрадикация Н. pylori, подавление секреции соляной кислоты |
Диагностика и лечение хронических заболеваний верхних отделов пищеварительного тракта у детей
Хоха Р. Н. – доцент, канд. мед. наук
Алгоритм диагностики заболеваний желудка и двенадцатиперстной кишки включает: 1. сбор анамнеза 2. клиническое и эндоскопическое обследование 3. выявление H. pylori 4. ультразвуковое исследование брюшной полости 5. функциональные, рентгенологические и общеклинические методы обследования.Рентгенологическое исследование.
Рентгенологическое исследование желудка и двенадцатиперстной кишки с контрастированием бариевой взвесью. Этот метод исследования не позволяет диагностировать основные формы хронического гастрита, но с его помощью можно исключить язвы, выявить двенадцатиперстно-желудочный рефлюкс, гигантский гипертрофический гастрит, хроническую непроходимость двенадцатиперстной кишки. Прямыми признаками язвы являются симптом «ниши» и типичная деформация луковицы двенадцатиперстной кишки, косвенными – спазм привратника, дискинезия луковицы двенадцатиперстной кишки. Рентгенологическим признаком хронического нарушения проходимости двенадцатиперстной кишки считают задержку контрастной массы в её просвете более 45 сек., расширение просвета, наличие двенадцатиперстно-желудочного рефлюкса. При гигантском гипертрофическом гастрите складки слизистой оболочки резко утолщены на ограниченном участке (при локальном варианте) или по всему желудку (при диффузном варианте). Стенка желудка в зоне поражения эластична, видна перистальтика.Эзофагогастродуоденоскопия.
Эзофагогастродуоденоскопия является наиболее информативным методом в диагностике заболеваний желудочно-кишечного тракта и у детей, и у взрослых. Кроме осмотра слизистой оболочки желудка и двенадцатиперстной кишки этот метод позволяет получить биопсийный материал для морфологического и гистологического исследования с последующей точной диагностикой формы хронического гастрита, позволяет проводить контроль за лечением и течением заболевания. Для неатрофического (поверхностного) хеликобактерного гастрита характерна блестящая, иногда с налётом фибрина, отёчная, гиперемированная, по типу «булыжной мостовой» в антральном отделе слизистая оболочка, возможны кровоизлияния, эрозии. В просвете желудка отмечается наличие мутной слизи. При атрофическом (аутоиммунном) гастрите: слизистая оболочка желудка истончена, бледно-серого цвета, с просвечивающими кровеносными сосудами, рельеф ее сглажен. При умеренной атрофии более широкие участки незначительно истончённой слизистой оболочки чередуются с зонами атрофии белесоватого цвета разной формы и небольших размеров. При резко выраженной атрофии слизистая оболочка резко истончена, местами с цианотичным оттенком, легко ранима. Складки полностью исчезают. Химический (реактивный) гастрит: характеризуется зиянием привратника, слизистая оболочка желудка гиперемирована, отёчна. В желудке значительное количество желчи, могут выявляться эрозии. При гигантском гипертрофическом гастрите в желудке обнаруживают гигантские складки, напоминающие извилины головного мозга, большое количество слизи; слизистая оболочка его легко ранима, нередко обнаруживают эрозии, кровоизлияния.Язвенная болезнь.
Для этого заболевания характерно наличие язвенного дефекта слизистой оболочки. В зависимости от диаметра различают малые язвы – до 0,5 см, средние – 0,5–1,0 см, крупные – 1,0–2,0 см, гигантские – больше 2,0 см. В желудке язвы обычно расположены преимущественно в пилороантральном отделе (обнаруживают их чаще у мальчиков). Их размеры составляют от 4 мм до 12 мм. Они округлой или овальной формы. В двенадцатиперстной кишке язвы одинаково локализуются на передней и задней стенках луковицы. Форма их также в основном округлая, реже щелевидная, диаметр от 6–8 мм до 18 мм. Более чем у половины детей в двенадцатиперстной кишке обнаруживаются множественные язвы. Сочетанные язвы желудка и двенадцатиперстной кишки встречаются у 6% детей с язвенной болезнью.Эндоскопические изменения слизистой оболочки в зависимости от стадии язвенной болезни: 1. 1 стадия («свежей» язвы) – дно язвы покрыто фибринозным налётом и окрашено чаще в жёлтый цвет. Слизистая оболочка вокруг язвы гиперемирована, отёчна. Края язвы обычно высокие, ровные, вокруг ее формируется воспалительный вал. Моторно-эвакуаторные нарушения независимо от локализации дефекта включают дуодено- гастральный рефлюкс и спастическую деформацию луковицы. Изменения верхних отделов пищеварительного тракта выражаются диффузными воспалительными изменениями слизистой оболочки желудка и двенадцатиперстной кишки. 2. 2 стадия (начало эпителизации) – гиперемия слизистой оболочки выражена слабее, уменьшен отёк вокруг язвенного дефекта, исчезает воспалительный вал. Края дефекта уплощаются, становятся неровными. Дно дефекта начинает очищаться от фибрина, намечается конвергенция складок к язве, что отражает начало заживления язвенного дефекта. 3. 3 стадия (заживление) – на месте дефекта определяют следы репарации в виде рубцов красного цвета, имеющих разную форму – линейную, циркулярную, звёздчатую. У некоторых детей рубец может отсутствовать. Возможна деформация стенки желудка или двенадцатиперстной кишки. Сохраняются признаки воспалительного процесса слизистой оболочки желудка и двенадцатиперстной кишки, а также моторно-эвакуаторные нарушения. 4. стадия (ремиссия) – слизистая оболочка желудка и двенадцатиперстной кишки не изменена. Вследствие высокой репаративной активности слизистой оболочки язвы у детей заживают достаточно быстро. Средний срок заживления для язвы желудка составляет 23 дня, язвы двенадцатиперстной кишки – 28 дней.
Оценку степени изменений слизистой оболочки желудка проводят согласно модифицированной Сиднейской системе (пересмотр 1994 г.) с использованием визуально-аналоговой шкалы по следующим показателям: обсеменённость H. pylori, активность воспаления, атрофия и кишечная метаплазия.
Выявление Helicobacter pylori
Все существующие методы выявления Н. pylori можно условно разделить на две группы: инвазивные и неинвазивные. Инвазивные тесты подразумевают проведение фиброэзофагогастродуоденоскопии с биопсией слизистой оболочки желудка. Для выявления Н. pylori в полученных образцах в настоящее время имеется целый ряд тестов, позволяющих верифицировать ассоциацию заболевания с данным микробом. Бактериологический (микробиологический) метод: биоптат гомогенизируют, засевают на селективную питательную среду и выращивают микроб в микроаэрофильных условиях при температуре 37°С. После этого проводят микроскопическую или биохимическую идентификацию вида выросших бактерий. Метод достаточно дорогой, сопряжен с определенными трудностями в проведении, длителен по исполнению. Используют для выявления чувствительности микроорганизма к антибиотикам при лечении устойчивых форм заболеваний. Гистологический метод – «золотой стандарт» выявления Н. pylori. Биоптаты фиксируют в формалине, а затем заливают парафином. Микроорганизм обнаруживается при стандартной окраске различными красителями (по Романовскому-Гимзе, серебрением по Уортину-Старри, акридиновым, оранжевым, толуидиновым синим). Степень обсеменённости оценивают количественно: 0 – бактерии в препарате отсутствуют, 1 – слабая обсеменённость (до 20 микробных тел в поле зрения), 2 – умеренная обсеменённость (от 20 до 50 микробных тел в поле зрения), 3 – выраженная обсеменённость (свыше 50 микробных тел в поле зрения). Для полноценной морфологической диагностики необходимо исследование нескольких биоптатов. Цитологический (бактериоскопический) метод – микроскопия мазков-отпечатков биоптатов слизистой оболочки желудка, окрашенных по Романовскому-Гимзе и др. Биохимический метод (уреазный тест) – наиболее простой и дешевый, основан на высокой уреазной активности бактерии. Биоптат слизистой оболочки желудка из его антрального отдела инкубируют в среде, содержащей мочевину и индикатор. При наличии в биоптате H. ру1оп образующаяся уреаза превращает мочевину в аммиак, что изменяет рН среды и, следовательно, цвет индикатора. Скорость срабатывания зависит от типа теста и составляет от 1–2 минут до 1 суток. Из неинвазивных методов применяют серологические исследования (обнаружение антител к H. pylori и др.) и дыхательный тест. Серологические исследования наиболее информативны для выяснения наличия в организме бактерий при проведении крупных эпидемиологических исследований. Клиническое применение данного теста ограничивается тем, что он не позволяет дифференцировать факт инфицирования в анамнезе от наличия H. pylori в настоящий момент. Метод не приемлем для контроля за лечением больного, так как антитела в крови сохраняются длительно и после эрадикации (до 3 лет). Специфические антитела к H. рylori, относящиеся к классу IgA и IgG, выявляются с помощью иммуноферментного анализа. Дыхательный тест: пациент перорально принимает раствор, содержащий мочевину, меченую изотопами 13С или 14С. В присутствии H. pylori фермент расщепляет мочевину, в результате чего выдыхаемый воздух содержит СО2 с меченым изотопом углерода (13С или 14С), уровень которого и определяют методом масс-спектроскопии или с помощью сцинтилляционного счётчика. В норме содержание стабилизированного изотопа 13С или 14С не превышает 1% от общего количества углекислого газа в выдыхаемом воздухе. Дыхательный тест позволяет эффективно диагностировать реинфицирование, является методом выбора для контроля эффективности лечения. Метод полимеразой цепной реакции (ПЦР) основан на определении ДНК H. рylori. ПЦР-диагностику можно осуществлять как в биоптатах слизистой оболочки желудка (инвазивно), так и в фекалиях больного, слюне (неинвазивно). Метод является самым точным методом диагностики хеликобактерной инфекции, особенно в тех случаях, когда бактерия приобретает кокковидную форму (после курса антибактериальной терапии) и другие методы дают ложноотрицательные результаты. Исследование секреторной функции желудка имеет немаловажное значение, так как уровень желудочного кислотовыделения учитывают при определении оптимальной схемы лечения. Из зондовых методов обычно используют фракционное желудочное зондирование и зондовую рН-метрию разных отделов желудка. При исследовании секреторной функции желудка методом фракционного желудочного зондирования для стимуляции желудочной секреции оптимально использование субмаксимальных доз гистамина (0,008 мг/кг). Максимальный гистаминовый тест (0,024 мг/кг) применяют для исключения гистаминустойчивойахлоргидрии. Побочные эффекты гистамина: чувство жара, тошнота, головокружение, затруднение дыхания, покраснение кожи, тахикардия, снижение АД встречаются редко. Для их предупреждения за 30 мин. до начала исследования можно ввести в/м 2% раствора хлоропирамина или другой антигистаминный препарат в возрастной дозировке. При наличии противопоказаний для введения гистамина применяют синтетический аналог гастрина – пентагастрин п/к в дозе 6 мкг/кг, который практически не вызывает побочных эффектов. Определение рН содержимого разных отделов желудка и двенадцатиперстной кишки проводят с помощью многоканального рН- зонда. Обычные показатели рН в желудке – 1,3–1,7. У больных язвенной болезнью двенадцатиперстной кишки они снижены до 0,9–1,0. Удобно использовать рН-метрию для оценки действия лекарственных средств на процесс секреции соляной кислоты.Лечение хронических воспалительно-деструктивных заболеваний желудка и двенадцатиперстной кишки у детей.
Больных с неосложнённой язвенной болезнью, хроническим гастритом, хроническим гастродуоденитом можно лечить амбулаторно. Госпитализации подлежат следующие категории больных: с впервые выявленной язвенной болезнью; с осложнённым и часто рецидивирующим ее течением; выраженным болевым синдромом, не купирующимся при амбулаторном лечении; с язвой, развившейся на фоне тяжёлых сопутствующих заболеваний; дети из социально неблагополучных семей.Диетотерапия
Общие требования к составлению диет. Непременным условием успешной терапии заболеваний желудка и двенадцатиперстной кишки и важным звеном консервативного лечения является соблюдение диеты, позволяющей ускорить сроки реабилитации больного ребенка и уменьшить объем применяемых медикаментозных средств. Действие пищевых веществ на желудочнокишечный тракт опосредовано центральной и периферической нервной системой путем рефлекторных реакций, являющихся пусковым механизмом для секреторной и моторной деятельности пищеварительной системы. Это позволяет создавать специальные лечебные диеты, обеспечивающие, в зависимости от характера заболевания, либо щадящий, либо усиленный режим работы того или иного пораженного органа. Щадящее питание предусматривает исключение или ограничение продуктов, содержащих грубые растительные волокна, а также стимулирующих секрецию и перистальтику желудочно-кишечного тракта, применение специальной кулинарной обработки, соблюдение температурного, а также дробного режима питания. Напротив, для стимуляции пищеварения и сокоотделения назначают продукты и блюда с выраженным сокогонным действием: бульоны, соки, соленья, неострые соусы, а в кулинарной обработке пищи используют легкое обжаривание и запекание.При организации диетического питания детей с гастродуоденальной патологией необходимо: 1. предусмотреть соответствие пищевой и энергетической ценности питания возрастным потребностям ребенка; 2. обеспечить механически, химически и термически щадящий режим для больного органа; 3. не допускать необоснованно длительного использования щадящих диет и ограничения пищевых веществ; 4. соблюдать принцип постепенности при расширении питания; 5. строго следить за соблюдением режима питания, обеспечивать разнообразие и высокие вкусовые качества готовых блюд.
В острый период заболевания, при осложненном течении язвенной болезни возможно временное снижение энергетической и пищевой ценности рациона из-за вынужденного исключения или резкого ограничения ряда продуктов. Диетическое питание при воспалительно-деструктивных заболеваниях желудка и двенадцатиперстной кишки строится с учетом функционального состояния желудка. При повышенном кислотообразовании в диете должны преобладать блюда с буферными свойствами (пресное молоко, молочные блюда), являющиеся слабыми возбудителями желудочной секреции. При пониженной секреции, наоборот, используют продукты с легким стимулирующим действием на секреторный аппарат желудка. Лечебное питание детей с гастродуоденальной патологией направлено на уменьшение активности агрессивных и мобилизацию защитных факторов, нормализацию моторики, уменьшение воспалительного процесса в слизистой желудка и двенадцатиперстной кишки, коррекцию дисбактериоза. В то же время оно должно предупреждать развитие белково-энергетической недостаточности и дефицита отдельных микронутриентов, поддерживать на должном уровне нутритивный статус ребенка. Этим требованиям до недавнего времени соответствовали лечебные диеты №1а, 1б и 1, в которых в зависимости от активности воспалительного процесса предусмотрено последовательное возрастание степени механического, химического и термического воздействия на слизистую желудка. Они обладают в разной степени низким кислотно- и ферментостимулирующим действием на пищеварительную систему, способствуют восстановлению структуры слизистой, секреторной и моторной функции верхних отделов желудочно-кишечного тракта, снижению возбудимости вегетативной нервной системы. Из питания исключают (или ограничивают) продукты и блюда, механически раздражающие и повреждающие слизистую желудка и двенадцатиперстной кишки, растительные продукты, богатые пищевыми волокнами и/или содержащие грубую клетчатку, жилистое мясо, хрящи, кожу птицы и рыбы; продукты и блюда, долго перевариваемые желудком, а также стимулирующие продукцию соляной кислоты и протеолитических ферментов. Используют специальную щадящую кулинарную обработку пищи. На активность желудочной секреции влияет также температура пищи и интервал между ее приемами, поэтому блюда даются в теплом виде и дробно (часто и небольшими порциями). Диета №1 а (максимально щадящая) назначается в острый период заболевания при тяжелых формах язвенной болезни желудка и двенадцатиперстной кишки на ограниченный срок – от 1 до 7 дней. Она дефицитна по содержанию основных пищевых веществ и энергии. Содержание пищевых волокон снижено до минимума. Широко используются молоко и пресный творог. Все блюда готовятся на пару, отвариваются, протираются до состояния пюре, даются в жидкой или полужидкой консистенции, в теплом виде (30–40°С). Режим питания дробный, 6–7 раз в сутки. Исключаются: мясные, рыбные и грибные бульоны, подливы и соусы, жареные, жирные и острые блюда, тугоплавкие животные жиры, копчености, пряности, соленья, маринады, кисломолочные и газированные напитки, хлеб и хлебобулочные изделия, овощи в любом виде, фрукты и ягоды без предварительной тепловой обработки, орехи, грибы, кофе, какао, шоколад. Рекомендуются: слизистые супы на овощной и крупяной основе, молочные каши протертые, жидкие (кроме пшенной и перловой), молоко, пресный протертый творог, паровой омлет, мясо и рыба в виде парового суфле, молочные и фруктово-ягодные кисели и муссы, отвар шиповника; масло (сливочное и растительное) используется только в готовых блюдах. Диета №1б – менее щадящая, она назначается в период стихания воспаления в желудке и двенадцатиперстной кишке, а также больным после полостных операций, сроком на 10–14 дней. В диете №1б попрежнему ограничивают химические и механические раздражители секреции. Энергетическая и пищевая ценность рациона возрастает за счет расширения ассортимента продуктов, хотя еще остается дефицитной по сравнению с возрастной нормой. К варианту диеты №1 а добавляют пшеничные толченые сухари, гомогенизированные овощные и фруктовые пюре для детского питания, спелые фрукты и ягоды после тепловой обработки, соки фруктово-ягодные сладкие, наполовину разведенные кипяченой водой 1:1; мясо и рыбу готовят в виде паровых котлет или фрикаделек; слизистые супы заменяют протертыми. Все блюда готовят на пару, разваривают до мягкости, размельчают, разминают и протирают до состояния пюре, дают в теплом виде. Режим питания остается дробным. В период реконвалесценции и ремиссии заболевания назначается умеренно щадящая диета №1. Энергетическая ценность и химический состав ее соответствуют физиологической норме. Ассортимент блюд расширяется за счет отдельных разваренных овощей (кроме белокочанной капусты, репы, редьки, редиса, бобовых), сладких сортов спелых фруктов, подсушенного пшеничного хлеба и кондитерских изделий. По-прежнему исключаются бульоны, жареные, жирные и острые блюда, копчености, мягкий хлеб и выпечка. Диета №1 применяется в двух вариантах: блюда могут быть в протертом и непротёртом виде. Первый вариант диеты №1 получают больные в период реконвалесценции после острого периода язвенной болезни (в среднем 1 месяц, с постепенным, по мере улучшения состояния, переходом на непротёртую пищу). Предусматривается дополнение ассортимента блюд диеты №1 б протертыми супами из сборных овощей (кроме щей и борща), крупяными или с вермишелью, для гарниров используют отварные овощи, имеющие нежную клетчатку (кабачки, цветная и брюссельская капуста, томаты, морковь, свекла). Разрешается пшеничный подсушенный хлеб. Блюда готовят на пару, отваривают, разваривают до мягкости, измельчают, протирают до состояния пюре, дают в теплом виде. Во втором варианте диеты №1 супы, каши, овощи после отваривания не протираются, мясо и рыба не измельчаются, фрукты и ягоды даются очищенными, без тепловой обработки. Разрешаются такие кондитерские изделия, как зефир, пастила, сухое печенье, вафли. Блюда готовят на пару, отваривают, разваривают до мягкости, не измельчают, дают в теплом виде 5–6 раз в день. В последующем в период стойкой клинико-лабораторной ремиссии заболевания рекомендуется индивидуальная диета с исключением продуктов, вызывающих диспептические нарушения. Следует подчеркнуть, что в настоящее время большинство гастроэнтерологов считают нецелесообразным резко ограничивать сроки соблюдения высокощадящих диет №1 а и 1б с низкой энергетической ценностью, дефицитных по содержанию основных пищевых веществ и микронутриентов, и как можно раньше (на 3–7-й день) переводить больных на варианты диеты №1. Использование в терапии заболеваний желудка и двенадцатиперстной кишки современных высокоэффективных антисекреторных и антацидных средств позволяет уже в острый период болезни начинать диетическое лечение с протертых блюд диеты №1. В случае развития вторичной лактазной недостаточности (длительное течение язвенной болезни и хронического гастродуоденита, высокая обсемененность слизистой желудка H.pylori и низкая кислотообразующая функция желудка) широко представленное в «первых» диетах цельное коровье молоко целесообразно заменить на безлактозные смеси для энтерального питания «Нутриэн Юниор», «Нутриэн Стандарт» («Нутритек», Россия), «Нутризон» («Нутриция», Голландия»), «Клинутрен Юниор» («Нестле», Швейцария) и др. На кафедре педиатрии №2 нашего университета для детей с непереносимостью молока разработан безмолочный стол №20. Детям с хроническим гастритом на фоне секреторной недостаточности в период реконвалесценции и ремиссии заболевания показана диета № 2, которая, с одной стороны, оказывает противовоспалительное действие и щадит слизистую оболочку желудка, с другой – стимулирует его секреторный аппарат. Энергетическая ценность и содержание основных пищевых веществ в ней полностью соответствуют возрастным физиологическим потребностям ребенка. Допускается употребление некрепких бульонов и слегка обжаренных блюд без образования корочки. Кулинарная обработка пищи остается щадящей: блюда готовятся на пару, отвариваются, тушатся, запекаются, имеют разную степень измельчения. Режим питания: 4–5 раз в сутки. С целью стимуляции железистого аппарата желудка температура блюд может колебаться от 20 до 60°С. Исключаются продукты и блюда, трудно перевариваемые, способные механически повредить слизистую желудка. В питании широко используются кисломолочные напитки (молоко дается только в блюдах), творог, неострый сыр, молочные каши (кроме пшенной и перловой), яйца вареные или в виде омлета, супы на основе некрепких мясных и рыбных бульонов, овощных отваров. Мясо и рыбу отваривают или слегка обжаривают, дают в рубленом виде или куском. Овощи употребляют в сыром и вареном виде. Разрешаются спелые фрукты и ягоды, натуральные фруктово-ягодные соки и пюре промышленного производства, кисели, компоты, хлеб пшеничный, подсушенный, масло сливочное и растительное. Сроки диетотерапии подбираются индивидуально и обычно составляют не менее 6 мес. Вынужденное исключение или ограничение отдельных продуктов и блюд в щадящих диетах неизбежно приводит к дефициту основных пищевых веществ и эссенциальных микронутриентов (полиненасыщенных жирных кислот (ПНЖК), минеральных веществ, витаминов), что способствует возникновению нарушений в нутритивном и иммунном статусе детей. Использование в диетотерапии ПНЖК семейства ю-3 и ю-6 может способствовать более быстрому процессу регенерации, нормализации иммунного ответа и уменьшению воспалительной реакции. С этой целью показано повышение в рационе больных доли растительных масел и введение пищевых добавок на основе рыбьего жира (полиен, эйконол и др.). Дефицит витаминов и минеральных веществ можно восполнить с помощью готовых фруктовых и овощных гомогенизированных пюре, имеющих стабильный витаминный и минеральный состав, а также витаминно-минеральных комплексов: «Ундевит», «Мультитабс», «Дуовит» и многие др., масляного раствора витамина А. При назначении поливитаминов и пищевых добавок необходимо учитывать их индивидуальную переносимость больными, возможное содержание в их составе компонентов, способных раздражать пораженную слизистую (лимонная кислота, углекислый газ, красители и др.), а также вероятность механического повреждения слизистой таблетками. В ряде случаев следует предпочесть смесь витаминов в виде порошков либо жидкие формы, предназначенные для детей раннего возраста. У больных с воспалительно-деструктивными заболеваниями верхних отделов желудочно-кишечного тракта нередко отмечается выраженный дисбиоз кишечника, усугубляющийся проведением эрадикационной терапии и использованием антисекреторных средств. Поэтому в период реконвалесценции и ремиссии болезни в комплексную диетотерапию целесообразно включать кисломолочные продукты, обогащенные лакто- и бифидобактериями, такие как «Биокефир» и «Био-йогурт», «Биобаланс», «Актимель», «Активиа» фирмы и пр., а также пробиотические нутрицевтики (линекс, нормофлорины В и L, бифидумбактерин, примадофилус, лацидофил, иогулакт и др.). В настоящее время в соответствии с Постановлением МЗ РБ № 135 от 29.08.08 издана Инструкция об организации диетического питания в государственных организациях здравоохранения, согласно которой при острых и хронических заболеваниях желудочно- кишечного тракта назначается диета П.
Диета П
Общая характеристика химического состава и продуктового набора: Физиологически полноценный рацион с механическим, химическим и термическим щажением органов пищеварения. Принцип щажения достигается исключением продуктов, обладающих сильным сокогонным действием, содержащих экстрактивные вещества, специи, грубую клетчатку. Цель назначения. Создание благоприятных условий для нормализации нарушенных функций органов пищеварения. Основные показания к назначению: острые и обострение хронических заболеваний желудочно-кишечного тракта, печени, поджелудочной железы.Химический состав и энергетическая ценность: 1. Белки – 90–100 г (60% – животные) 2. Жиры – 80–90 (30% – растительные) 3. Углеводы – 400–450 г (70–80 г сахара) 4. Калорийность – 2800–2900 ккал 5. Свободная жидкость – 1,5–2,0 л. 6. Хлорид натрия – 10 г
Основные способы приготовления: пища готовится в отварном, паровом или запеченном виде. Режим питания: дробный, 4–6 раз в день. Режим (постельный, палатный, полупостельный) зависит от выраженности синдромов, наличия осложнений. Постельный режим способствует снижению двигательных нарушений желудочно- кишечного тракта, усилению кровоснабжения и тем самым репарации слизистой оболочки. Его продолжительность обычно 3–5 дней. Затем при исчезновении спонтанных болей и уменьшении болезненности при пальпации назначается полупостельный, а через 1 -2 недели – общий режим. Сон должен быть достаточным. Лечебная физкультура назначается после снятия болевого синдрома. Противопоказания к назначению лечебной физкультуры – кровотечения, пенетрирующая язва, перивисцериты. В фазе ремиссии дети могут заниматься теми видами спорта, которые им нравятся, исключая силовые.
Медикаментозная терапия
Коррекция желудочной секреции
Современные лекарственные средства позволяют контролировать кислую секрецию желудка двумя способами: 1. снижением выработки хлористоводородной кислоты посредством нейрогенных, эндокринных и паракринных физиологических механизмов регуляции секреторной функции; 2. увеличением рН желудочного содержимого или за счет химической реакции нейтрализации кислоты, или путем ее связывания, способствующего снижению концентрации ионов водорода.Выделяют пять основных групп препаратов, влияющих на желудочную секрецию. Антациды. Препараты этой группы способствуют нейтрализации соляной кислоты, адсорбции пепсина и желчных кислот, обладают цитопротекторным действием, повышают синтез гликопротеинов желудочной слизи. В настоящее время предпочтение отдают невсасывающимся (несистемным) антацидам. К ним относят Альмагель (Альмагель Нео, Альмагель А), Фосфалюгель, Магальдрат, Ренни, Гастал и др. Антациды целесообразно назначать через 1–2 ч после еды 3–4 раза в сутки и перед сном. Длительность назначения 2–3 недели. Антациды противопоказаны при тяжелых формах почечной недостаточности, запорах, стенозирующих заболеваниях кишечника.
Таблица 57 – Невсасывающиеся антациды
| Состав | Торговое название | Форма выпуска | Способ введения, дозы |
|---|---|---|---|
| Алюминия гидроокись+магния трисиликат | Магнагель | Жеват. таб. №24, 96 | Внутрь по 1/2–1-2 таб. 3–4 раза в день через 1 час после еды |
| Гидроокись алюминия+ гидроокись магния | Маалокс | Таб. №20, 40 | Внутрь по 1–2 таб. (1 ч.л. – 1 ст.л. – 1 пак.) 3 раза в день через 1–1,5 часа после еды и на ночь |
| Пак. 15мл №30 | |||
| Фл. сусп. 250 мл | |||
| Гель фосфата алюминия | Фосфалюгель | Пакеты-«саше» по 10 мл №20 | До 6 мес. – 1/4 пак., после 6 мес. – 12 пак. или 2 ч.л. внутрь после еды 3–4 раза в день |
| Гель фосфата алюминия | Гефал | Фл. сусп. 250г | Внутрь по 1–2 ч.л. 3–4 раза в день через 1–1,5 часа после еды |
| Гидроокись алюминия+магния карбонат+магния гидроокись | Гастал | Табл. 0,75г №60 | Внутрь детям старше 6 лет по 1 таб. 4–6 раз в день через 1 час после еды и на ночь |
| Гидроокись алюминия+магния | Альмагель | Фл. сусп. 170, 200 мл | Внутрь по 1–2 ч.л. 4 раза в день через 1–1,5 часа после еды |
| Гидроокись алюминия+ магния+анестезин | Альмагель А | ||
| Гидроокись алюминия+магния | Альмагель Нео | ||
| Кальция карбонат+магния карбонат | Ренни | Таб. 24, 48 | Детям старше 12 лет по 2 таб. |
Таблица 58 – Блокаторы Н2-гистаминорецепторов
| Международное название препарата | Торговое название | Форма выпуска | Способ введения, дозы |
|---|---|---|---|
| Ранитидина гидрохлорид | Ранисан, Ацидекс, Зантак | Таб.150 мг, 300 мг №20, 30 | Внутрь детям старше 8 лет по 2–4 мг/кг в сутки в 2 приема, старше 15 лет по 150 мг 2 раза в день |
| Фамотидина гидрохлорид | Фамоцид, Фамотидин, Квамател | Таб. 20 мг, 40 мг №20, 30 | Внутрь детям 10–14 лет 20 мг в сутки, детям старше 14 лет по 20 мг 2 раза в день |
| Низатидин | Аксид | Таб.150 мг №10 | Внутрь старше 16 лет 150–300 мг в сутки в 1–2 приема |
| Роксатидин | Роксан | Таб.75 мг №10 | Внутрь старше 16 лет 75–150 мг в сутки в 1–2 приема |
Таблица 59 – Ингибиторы протонной помпы
| Международное название препарата | Торговое название | Форма выпуска | Способ введения, дозы |
|---|---|---|---|
| Омепроазол | Омепразол | Капс.20 мг, №20 | Внутрь детям старше 12 лет по 20 мг 2 раза в сутки |
| Зероцид | таб.10 мг, 20 мг №20 | ||
| Капс.20 мг, №50 | |||
| Омез | Капс.10 мг, 20 мг №20, | ||
| таб.10 мг, 20 мг №20 | |||
| Лосек | Капс.20 мг №14 | ||
| Ланзопразол | Ланзопразол | Капс.30 мг, №20 | Внутрь детям старше 12 лет 30–60 мг в сутки в 1–2 приема |
Таблица 60 – Антибактериальные препараты, используемые при лечении H. руlori-инфекциb
| Международное название препарата | Торговое название | Форма выпуска | Способ введения, дозы |
|---|---|---|---|
| Кларитромицин | Кларикар | Таб.0.25 г.№10, 0,5 г №15 | Внутрь 15 мг/кг в 2 приема |
| Порош. для сусп. фл.60 и 100 мл (5 мл/0,125г) | |||
| Клацид | Таб.0.25г и 0,5г №14 | ||
| Рокситромицин | Рулид | Таб.50 мг,100 мг,150 мг №10 | Внутрь 5–8 мг/кг в 2 приема |
| Пак.15мл №30 | |||
| Фл. сусп.250 мл | |||
| Азитромицин | Азикар | Капс.№6,0,5г №2,3,6 | Внутрь 10 мг/кг 3 дня 1 раз в день |
| Пор. для сусп. (200 мг/5 мл-22,5 мл) | |||
| Сумамед | Таб. и капс. 0,125г, 0,5г №3, 5 | ||
| Амоксициллин | Амоксициллин | Капс., таб.0,25 и 0,5г №10 | Внутрь 25 мг/кг в 2–4 приема |
| Фл. сусп. 250г/5 мл 125 мг/5мл. | |||
| Амоксикар | Пор. для сусп. 125 мг/5 мл, 250 мг/5мл | ||
| Фл. по 100 мл | |||
| Флемоксин солютаб | Капс. 0,25г, 0,5г №16. | ||
| Таб.0,125г,0,25г,0,5г №20 | |||
| Фуразолидон | Фуразолидон | Таб.0,05г.№20 | Внутрь 20 мг/кг в сутки в 2 приема (мах. 400 мг/ сутки) |
| Нифуратель | Макмирор | Таб. 200 мг № 20 | Внутрь 15 мг/кг в сутки в 2 приема (макс.-600 мг/сутки) |
| Нифуроксазид | Нифуроксазид | Таб.100 мг №24 | Детям с 6 лет по 200 мг таб. 2 раза в день |
| Метронидазол | Метронидазол | Таб.0,25 | 30 мг/кг/сут |
Таблица 61 – Комбинированные препараты для эрадикационной терапии H. руlori
| Международное название препарата | Форма выпуска, состав | Способ введения, дозы |
|---|---|---|
| Пептипак | В 1 блистере: | Старше 15 лет-по 1 капс. омепразола, 2 капс. амоксициллина и 1 таб. кларитромицина 2 раза в день. |
| Омепразол капс. 20 мг №2; | ||
| Амоксикар (амоксициллин) капс. 500 мг №4; | Детям в возрасте 12–15 лет суточная доза препаратов сокращается в 2 раза | |
| Кларикар (кларитромицин) таб. 500 мг №2 | ||
| Пилобакт | В 1 блистере: | Старше 15 лет-по 1 капс. омепразола,1 таб. кларитромицина, 1 таб. тинидазола 2 раза в день. |
| Омепразол капс. 20 мг №2 | ||
| Тинидазол таб. 500 мг №2 | Детям в возрасте 12–15 лет суточная доза препаратов сокращается в 2 раза | |
| Кларитромицин таб. 250 мг №2 |
Заболевания билиарного тракта у детей
Харченко О. Ф. – доцент, канд. мед. наук
Анатомо-физиологические особенности билиарного тракта у детей
Начальным звеном желчевыводящей системы являются межклеточные желчные канальцы, образованные билиарными полюсами двух и более смежных гепатоцитов. Стенками желчных канальцев являются цитоплазматические мембраны гепатоцитов. Межклеточные канальцы, сливаясь друг с другом на периферии печеночной дольки, образуют более крупные перилобулярные протоки (терминальные дуктулы, канальцы Гернига). Проходя через терминальную пластину гепатоцитов, в перипортальной зоне они впадают в междольковые желчные протоки, которые анастомозируют между собой, увеличиваются в размерах и становятся крупными септальными протоками. Начиная с этого уровня, в протоках определяется слой гладкомышечных волокон и, соответственно, периферическая иннервация. Междольковые протоки, сливаясь между собой, образуют крупные долевые, которые выходят из печени и образуют общий печеночный проток, продолжающийся в общий желчный проток (ОЖП) (см. рис. 9). Его началом считается место соединения печеночного протока с пузырным, а заканчивается он на задней стенке нисходящего отдела двенадцатиперстной кишки.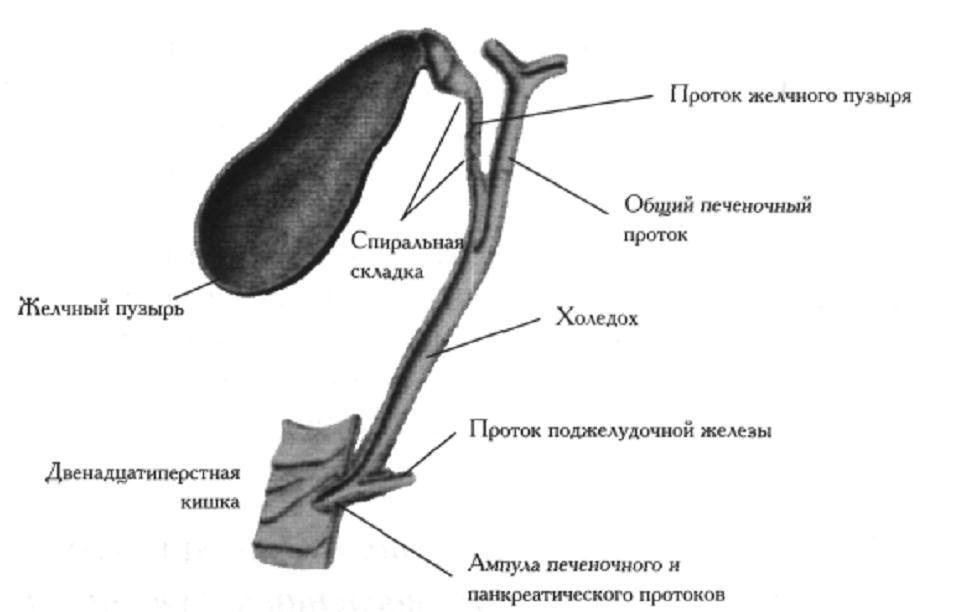 Рисунок 9 – Анатомия внепеченочного билиарного тракта
Рисунок 9 – Анатомия внепеченочного билиарного тракта
Длина ОЖП 8–12 см, диаметр составляет 0,5–1 см, при УЗИ – 0,2–0,8 см. Желчный пузырь (ЖП) у новорожденных иногда имеет веретенообразную, а в последующем – грушевидную или воронкообразную форму. Стенка ЖП представлена мышечными и эластическими волокнами без четко выделенных слоев. Слизистая оболочка ЖП складчатая, не содержит желез, имеет углубления, проникающие в мышечный слой (крипты Люшки) и инвагинации, доходящие до серозной оболочки (синусы Рокитанского-Ашоффа). Вместимость желчного пузыря 30–50 мл. В месте перехода желчного пузыря в пузырный проток мышечные волокна принимают циркулярное направление, образуя сфинктер ЖП (Люткенса). Секреция желчи идет непрерывно в течение суток, за сутки синтезируется от 0,5 до 2,0 литров желчи. Направление движения желчи определяется взаимодействием печеночной секреции, ритмической деятельностью сфинктеров терминального отдела общего желчного протока, сфинктера желчного пузыря, клапана пузырного протока, а также всасывательной функцией слизистой оболочки желчного пузыря и всех протоков, что создает градиент давления, продвигающий желчь. Из печеночных и общего желчного протока желчь поступает в? ЖП в момент закрытия сфинктера Одди, которому принадлежит ключевая роль в создании градиента давления. Вне пищеварения сфинктер Одди закрыт не постоянно, и небольшие порции желчи все время поступают в двенадцатиперстную кишку. После окончания пищеварения желчь поступает в желчный пузырь в течение трех и более часов.
Мускулатура сфинктера Одди состоит из: 1. собственно сфинктера ампулы большого дуоденального сосочка (сфинктер Вестфаля), который обеспечивает разобщение протоков с двенадцатиперстной кишкой; 2. собственно сфинктера общего желчного протока (холедоха); 3. из сфинктера панкреатического протока (рис. 10)
 Рисунок 10 – Анатомия сфинктера Одди
1. Сфинкер холедоха
2. Сфинкер панкреатичекого протока
3. Сфинкер Вестфаля
Рисунок 10 – Анатомия сфинктера Одди
1. Сфинкер холедоха
2. Сфинкер панкреатичекого протока
3. Сфинкер Вестфаля
Желчный пузырь выполняет следующие функции: 1. депонирование и концентрация желчи в межпищеварительный период; 2. абсорбция воды и электролитов; 3. сокращение и порционная подача желчи в двенадцатиперстную кишку во время пищеварения.
Желчный пузырь выступает как регулятор давления желчи по всей желчевыделительной системе. Имея на своей поверхности большое количество рецепторов, он рефлекторным путем регулирует процесс образования желчи в печени. Так, при повышении давления в билиарных путях выше 300 мм водн. ст. образование желчи резко уменьшается, а при опорожнении желчного пузыря процесс образования желчи ускоряется.
Взаимоотношения желчного пузыря и сфинктера Одди базируются на реципрокной иннервации: 1. если сфинктер Одди сокращен, мускулатура желчного пузыря расслаблена, и он наполняется желчью; 2. если сфинктер Одди расслаблен, желчный пузырь сокращается, и желчь выходит в двенадцатиперстную кишку; 3. если давление в 12-перстной кишке снижается, желчь сбрасывается из желчного протока в кишку, и одновременно ускоряется синтез желчи в печени; 4. если давление в 1 2-перстной кишке повышается, то отток желчи из пузыря замедляется, и одновременно тормозится синтез желчи в печени.
Таким образом, основными механизмами регуляции движения желчи является саморегуляция, взаимосопряженная работа желчного пузыря и сфинктера Одди, градиент давления на всех уровнях билиарного тракта, величина давления в двенадцатиперстной кишке, которые обеспечивают нормальное желчеобразование, секрецию, концентрацию желчи и ее продвижение по билиарным путям. Энтерогепатическая циркуляция желчных кислот Желчь представляет собой изотонический электролитный раствор, образующийся в клетках печени и окончательно формирующийся при прохождении первичной желчи по печеночным и внепеченочным желчным путям.
Состав желчи: 1. желчные кислоты – 67% 2. фосфолипиды – 22% 3. белки – 4,5% 4. билирубин – 0,3%
Примерно 50% общего количества желчных кислот составляют первичные кислоты: холевая и хенодезоксихолевая (1:1), 50% – вторичные и третичные желчные кислоты: дезоксихолевая, литохолевая, урсодезоксихолевая и сульфолитохолевая. Желчные кислоты, синтезируемые в гепатоците, участвуют в кишечно-печеночной (энтерогепатической) циркуляции: из гепатоцита по системе желчных ходов они попадают в двенадцатиперстную кишку и, смешиваясь с пищевыми массами и секретами других пищеварительных желез,принимают участие в процессах метаболизма и всасывания жира. Большая часть желчных кислот всасывается преимущественно в дистальных отделах тонкой кишки в кровь, и через систему воротной вены снова попадает в печень, откуда реабсорбируется печеночными клетками и повторно выделяется в желчь. Гепатоциты секретируют до 90% желчных кислот, возвратившихся в процессе энтерогепатической циркуляции, и около 10% желчных кислот вновь синтезируют. Разбивая этот круг на отдельные звенья, можно представить, какие конкретно процессы происходят в ключевых органах желудочно-кишечного тракта.
В печени: 1. биосинтез первичных желчных кислот и холестерина, 2. конъюгация и реконъюгация желчных кислот, 3. секреция конъюгированных желчных кислот.
В тонком кишечнике: 1. Пассивная и активная абсорбция конъюгированных желчных кислот. 2. Пассивная абсорбция неконъюгированных желчных кислот.
В толстом кишечнике: образование вторичных желчных кислот путем бактериального дегидроксилирования первичных (предварительно деконъюгированных) желчных кислот. Энтерогепатическая циркуляция желчных кислот в организме здорового ребенка происходит от 2 до 6 раз в сутки и зависит от количества и качества принимаемой пищи. Т.к. под воздействием ферментных систем печени вторичные желчные кислоты подвергаются различным превращениям, то наличие последних в желчи, в определенной степени, характеризует функциональное состояние печеночных клеток. Поэтому исследование уровня желчных кислот в сыворотке крови имеет большое значение для ранней диагностики нарушений функционального состояния печени. Основная функция желчных кислот – участие в эмульгировании жиров. Пузырьки углекислого газа, образующиеся при взаимодействии соляной кислоты с бикарбонатом в полости двенадцатиперстной кишки, вместе с желчными кислотами обеспечивают эмульгирование жиров до мельчайших капелек, что улучшает доступность липаз к триглицеридам. Образовавшиеся в результате расщепления нейтрального жира жирные кислоты и моноглицериды всасываются энтероцитами в виде липоидно-желчных солей.
Классификация
В настоящее время в соответствии с Римским консенсусом различают: 1. По локализации • Дисфункция желчного пузыря • Дисфункция сфинктера Одди 2. По этиологии • Первичные (10–15%) • Вторичные (85–90%) 3. По функциональному состоянию • Гиперфункция • ГипофункцияВ МКБ-10 данная патология выделена под рубрикой К82.8 «Дискинезия желчного пузыря и пузырного протока» и К83.4 «Спазм сфинктера Одди».
Этиология и патогенез
Причины первичных дисфункциональных расстройств желчевыводящих путей следующие: 1. нейрогуморальные нарушения регуляции моторной функции билиарного тракта; 2. дисбаланс висцеро-висцеральных связей; 3. хронический дуоденит с моторными нарушениями (дуоденогастральный рефлюкс); 4. дуоденальный папиллит на фоне язвенной болезни двенадцатиперстной кишки; 5. соматовегетативные расстройства: неврозы, стрессовые факторы, отрицательные эмоции.Большое значение в развитии ДЖП имеют гастроинтестинальные пептиды (гормоны и нейротрансмиттеры). Известно, что большинство регуляторных пептидов обладают выраженным влиянием на моторную активность органов желудочно-кишечного тракта.
Таблица 63 – Регуляторные пептиды и нейротрансмиттеры моторной активности органов желудочно-кишечного тракта
| Вещество | Эффект | |
|---|---|---|
| Ацетилхолин | Стимуляция | |
| Норадреналин | Угнетение | |
| Холецистокинин | Стимуляция | |
| Допамин, серотонин | Стимуляция | |
| Оксид азота | Угнетение | |
| Гамма-аминомасляная кислота, АТФ | Угнетение | |
| Вазоактивный интестинальный пептид | Угнетение | |
| Субстанция Р | Стимуляция | |
| Гастрин, гастрин-рилизинг пептид, кальцитонин ген-связанный пептид | Стимуляция | |
| Мотилин | Стимуляция | |
| Нейропептид Y | Угнетение | |
| Нейротензин | Стимуляция | |
| Панкреатический полипептид, пептид гистидин-изолейцин, | пептид YY | Угнетение |
| Половые гормоны | Угнетение | |
| Соматостатин | Возможен двойной эффект | |
| Тиреотропин-рилизинг пептид | Стимуляция | |
| Энкефалины/эндорфины | Угнетение | |
| Глюкагон | Угнетение |
Вторичные функциональные нарушения ЖВП могут наблюдаться: 1. при гормональных нарушениях (у детей – чаще всего сахарный диабет) 2. врожденных аномалиях развития почек (правосторонний нефроптоз) 3. на фоне хронического холецистита 4. при хроническом гастродуодените и хроническом дуодените; язвенной болезни желудка и ДПК
Диагностика
Диагноз дисфункциональных расстройств желчевыводящей системы ставят на основании данных анамнеза, результатов физикальных и лабораторно-инструментальных методов обследования (УЗИ, микроскопического и биохимического исследования желчи).Анамнез и физикальное обследование
При сборе анамнеза необходимо обратить внимание: 1. на характер болевых ощущений (ноющая, схваткообразная боль, чувство тяжести в правом подреберье) 2. на иррадиацию болей 3. на связь с приемом пищи, длительность болевого синдрома. Болевой синдром имеет свои особенности в зависимости от вида 4. дискинетических расстройств и позволяет поставить предварительный диагноз уже на стадии сбора анамнеза. Болевой синдром часто сопровождается тошнотой, рвотой, иногда с примесью желчи.При обследовании пациента необходимо исключить симптомы воспаления желчного пузыря: 1. симптом Кера – в области проекции желчного пузыря, расположенной у места пересечения наружного края правой прямой мышцы живота с краем ложных ребер, появляется болезненность при глубокой пальпации во время вдоха; 2. симптом Мерфи – осторожное, мягкое введение руки в зону проекции желчного пузыря, и при глубоком вдохе пальпирующая рука вызывает резкую болезненность; 3. симптом Ортнера – болезненность при поколачивании по краю правой рёберной дуги; 4. симптом Мюсси-Георгиевского (френикус-симптом) – болезненность при надавливании на диафрагмальный нерв между ножками грудинно-ключично- сосцевидной мышцы справа.
При физикальном обследовании необходимо провести: 1. измерение температуры тела; 2. осмотр видимых слизистых оболочек (склеры, конъюнктивы, уздечка языка) и кожных покровов для своевременного выявления желтухи холестатического характера; 3. определение напряжения мышц передней брюшной стенки, особенно в правой подрёберной и эпигастральной областях.
Дополнительные лабораторно-инструментальные исследования включают: 1. клинический анализ крови: лейкоцитоз (свидетельствует о присоединении к функциональным расстройствам воспалительного процесса; его выраженность коррелирует со степенью тяжести холецистита); 2. общий анализ мочи; 3. копрограмму; 4. биохимический анализ крови: билирубин и его фракции, холестерин, ACT, АЛТ, ЩФ, общий белок и белковые фракции, амилаза; 5. УЗИ печени, желчного пузыря, поджелудочной железы; 6. Фиброгастродуоденоскопию; 7. по возможности микроскопическое, бактериологическое, биохимическое исследование желчи.
Особенности дисфункции желчного пузыря по гиперкинетическому типу
Болевые приступы имеют схваткообразный характер и возникают в связи: 1. с сильными эмоциями; 2. со стрессами; 3. с нервно-психическими перегрузками; 4. со значительной физической нагрузкой (за счет повышения внутрибрюшного давления).Схваткообразные боли протекают по типу желчной колики средней интенсивности, купируются самостоятельно или с помощью спазмолитиков. При глубокой пальпации отмечается сильная болезненность в области проекции желчного пузыря. Край печени у реберной дуги, ровный, безболезненный. Симптомы Ортнера, Мюсси, Мерфи отрицательные. Клинический и биохимический анализы крови, как правило, не отличаются от нормальных показателей.
Особенности дисфункции желчного пузыря по гипокинетическому типу
Основным клиническим проявлением гипокинетической дисфункции желчного пузыря является характерный болевой синдром, чаще дистензионного характера: чувство распирания в правом подреберье, боли длительные, тупые, неинтенсивные, без иррадиации, характерна связь боли с приемами пищи (усиление) и уменьшение ее после дуоденального зондирования, «слепых» зондирований, приема холекинетических средств. Наряду с болью в правом подреберье больных беспокоят диспепсические явления: ухудшение аппетита, отрыжка воздухом, пищей, горьким (при наличии дуодено- гастрального рефлюкса), тошнота, реже рвота желчью, диарея, особенно после приема обильной жирной пищи в результате поступления в кишечник неадекватного количества несвоевременно выделившейся желчи. Как правило, пациенты этой группы имеют избыточную массу тела. При поверхностной ориентировочной пальпации живота отмечается незначительная болезненность в правом подреберье. При глубокой пальпации по методу Образцова – Стражеско отмечается умеренная болезненность в области проекции желчного пузыря. Край печени у реберной дуги ровный, безболезненный. Симптомы Ортнера, Мюсси, Мерфи, Харитонова, Боаса отрицательные. Клинический и биохимический анализы крови не отличаются от таковых показателей у здоровых лиц. При биохимическом исследовании желчи показатели свидетельствуют о нарушении коллоидной стабильности желчи, развившейся за счет застойного синдрома: холатохолестериновый коэффициент становится менее 10. Для выявления латентной недостаточности экзокринной функции поджелудочной железы, часто сопутствующей дисфункции желчного пузыря, целесообразно исследование уровня панкреатических ферментов в сыворотке крови и копрологическое исследование.Лечение
Цели: восстановление нормального оттока желчи и секрета поджелудочной железы, для чего необходимо: 1. восстановить продукцию желчи; 2. нормализовать двигательную функцию желчного пузыря; 3. восстановить тонус сфинктерного аппарата; 4. нормализовать давление в двенадцатиперстной кишке.Общие рекомендации
Соблюдение режима дня (регулярные физические нагрузки в виде утренней зарядки, прогулки на свежем воздухе, плавание, туризм, спортивные игры). Нормализация массы тела. Лечебное питание. Режим питания: частые приемы небольших количеств пищи (5- 6-разовое питание), что способствует нормализации давления в двенадцатиперстной кишке и регулирует опорожнение желчного пузыря и протоков. Из рациона исключаются газированная вода, копченые, жирные и жареные блюда и приправы в связи с тем, что они вызывают спазм сфинктера Одди. При гипермоторной дисфункции для уменьшения тонуса гладкой мускулатуры показано применение продуктов, содержащих магний: гречневая крупа, пшеничные отруби, пшено, различные виды капусты, морепродукты. При гипотонии желчного пузыря показаны некрепкие мясные бульоны, нежирная сметана, растительные масла и яйца всмятку; салаты, заправленные растительным маслом. Для предотвращения запоров рекомендуются блюда, способствующие опорожнению кишечника: морковь, тыква, кабачки, зелень, арбузы, дыни, чернослив, курага. Блюда готовятся в отварном и запеченном виде.Медикаментозная терапия Медикаментозное лечение при дисфункциональных заболеваниях билиарного тракта зависит от формы дисфункции и характера основного заболевания.
При гипертонической форме дискинезии для купирования болевого синдрома в педиатрической практике чаще всего применяются миотропные спазмолитики: 1. но-шпа (таблетки по 0,04, ампулы 2% раствора по 2 мл) в возрастной дозе; 2. папаверина гидрохлорид (таблетки по 0,01 и 0,04, ампулы 2% раствора по 2 мл) в следующих суточных дозировках: от 6 месяцев до 1 года – 0,01, от 1 до 2 лет – 0,02, 3–4 года – 0,03, 5–6 лет – 0,04, 7–9 лет – 0,06, 10–14 лет – 0,1–0,2, разделенных на 2–3 приема. Разрешен к применению с 6 месяцев.
Препараты назначаются коротким курсом по 3–5 дней, поскольку все они обладают системным спазмолитическим действием. Спазмолитики из группы антихолинергических средств (атропин, метацин, платифиллин) ввиду большого количества побочных эффектов назначаются редко. В клинической практике сегодня широко используется периферический спазмолитик мебеверин (дюспаталин, капсулы по 0,2) по 1 капсуле 2 раза в день, разрешен к применению с 12 лет. Как правило, современные препараты обладают комбинированным действием: спазмолитическим, холеретическим, гепатопротекторным, что позволяет индивидуализировать и минимизировать проводимую терапию. Ниже мы приводим характеристики некоторых комбинированных препаратов. Олиметин (капсулы по 0,5) – растительный препарат (масло аира, мяты, оливковое, терпентинное, сера). Обладает спазмолитическим, холеретическим, противовоспалительным, мочегонным действием. Принимается по 1–2 капсулы в день до еды. Холасас (сироп во флаконах по 300 мл). Сгущенный водный экстракт плодов шиповника. Обладает желчегонным действием. Назначается по У-1 чайной ложке за 30 минут до еды. Холагол (капли во флаконах по 10 мл). Комбинированный препарат (куркума, крушина, оливковое масло, магния салицилат), обладает противовоспалительным и желчегонным действием. Применяется по 1–5 капель на кусочек сахара или хлеба за 30 минут до еды 3 раза в день. Одестон. (таблетки по 0,2) Действующее вещество – гимекромон. Обладает периферическим селективным спазмолитическим и желчегонным действием. Назначается с 6 до 10 лет в суточной дозе 300 мг (по У таблетки 3 раза в сутки), старше 10 лет – в суточной дозе 600 мг за 30 минут до еды. ЛИВ-52 (капли и таблетки). Комплексный препарат растительного происхождения (каперсы колючие, цикорий, паслен черный, сенна, терминалия, тысячелистник, тамарикс гальский), обладает противовоспалительным, желчегонным, гепатопротекторным и спазмолитическим действием. Разрешен к применению у детей с 2-х лет.
Возможно применение и гомеопатических средств: 1. Галстена (флаконы по 20, 50 и 100 мл). Комплексный гомеопатический препарат (расторопша, одуванчик, чистотел, сульфат Na, фосфор). Обладает противовоспалительным, желчегонным и гепатопротекторным действием. Разрешен к применению у детей с 2-х месяцев в следующих дозировках: до 1 года – 1 капля, от 1 года до 12 лет – 5 капель, старше 12 лет – 10 капель 3 раза в день за 30 минут до еды. Курс лечения – не менее 3–4 недель. 2. Хепель. Комплексный гомеопатический препарат. Обладает противовоспалительным, желчегонным и гепатопротекторным действием, нормализует процессы вегетативной регуляции желчевыводящей системы. Форма выпуска – таблетки. Назначается сублингвально за 30 минут до еды.
При гипотонически-гипокинетической форме дискинезии назначают препараты, стимулирующие тонус и сократимость желчного пузыря:
Прокинетики: 1. метоклопрамид (церукал, реглан, перинорм, таблетки по 0,005 и 0,01; 0,1% раствор для приема внутрь во флаконах по 30, 100, 200 мл; 0,5% раствор для инъекций в ампулах по 2 мл) из расчета 0,25–0,5 мг/кг в сутки, но не более 30 мг в сутки; кратность приема – 3 раза в сутки; 2. домперидон (мотилиум, таблетки по 0,01; 0,1% суспензия для приема внутрь во флаконах по 200 мл) из расчета 0,2–0,4 мг/кг в сутки, разделенные на 2 приема; дозу сиропа для приема внутрь можно рассчитывать по 2,5 мл на каждые 10 кг массы тела; 3. тримебутин (дебридат, трибукс, таблетки по 0,1; сироп, в 5 мл которого содержится 24 мг препарата) в следующих дозировках: до 6 месяцев – 2,5 мл 2 раза в день, 6–12 месяцев – 5 мл 2 раза в день, 1–5 лет – 5 мл 3 раза в день, старше 5 лет – 10 мл 3 раза в день; детям старше 12 лет назначают по 1 таблетке 2 раза в день. 4. Адаптогены растительного происхождения (настойки лимонника китайского, левзеи, чилибихи, элеутерококка, аралии манжурской, женьшеня, заманихи, пантокрин) из расчета 1 капля на полный год жизни (разовая доза) 3 раза в день.
Холекинетики: 1. гепабене (капсулы); комбинированный препарат (дымянка аптечная, расторопша), обладает холекинетическим и гепатопротекторным действием; разрешен к применению у детей старше 6 лет; назначается по 1–2 капсулы 3 раза в день за 30 минут до еды; 2. хофитол (раствор для приема внутрь во флаконах по 120 мл, в 1 мл – 200 мг препарата; таблетки по 0,2; раствор для инъекций в ампулах по 5 мл, в 1 мл – 20 мг препарата); лекарственное средство на основе артишока полевого, обладает системным комплексным действием: гепатопротектор растительного происхождения, холекинетик, уменьшает внутрипеченочный холестаз, обладает мягким диуретическим эффектом, снижает содержание азотистых веществ в крови, улучшает антитоксическую функцию печени, уменьшает синтез холестерина гепатоцитами, нормализует внутриклеточный обмен фосфолипидов, снижает атерогенные фракции холестерина; детям с 6 до 12 лет назначают по 1 таблетке 2 раза в день (сироп – по 2 мл), старше 12 лет – по 1 таблетке (сироп – Змл) 3 раза в день до еды; для парентерального введения препарат назначается из расчета 2,5–3 мг/кг массы тела 1 раз в сутки; 3. карловарская (карлсбадская) соль натуральная, по У-1 чайной ложке на %-У стакана воды 2–3 раза в день за 30 минут до еды; 4. ксилит, получают из хлопковой шелухи, выпускается в виде плиток по 100–200 г; применяются в виде 10% раствора из расчета 35 мл на год жизни 3 раза в день за 30 минут до еды; 5. сорбит, образуется при гидрировании глюкозы; применяется в виде 10% раствора из расчета 3–5 мл на год жизни 3 раза в день за 30 минут до еды; 6. берберин (таблетки по 0,005); препарат содержит алкалоид листьев барбариса, принимается по 1–2 таблетки 3 раза в день перед едой.
Средний курс медикаментозного лечения при билиарной дисфункции составляет 2–3 недели. Для закрепления эффекта применяют фитотерапию. Выбор трав, обладающих желчегонным действием, достаточно широк: аир болотный, артишок посевной, барбарис обыкновенный, бессмертник песчаный, одуванчик лекарственный, мята перечная, сушеница топяная, кукурузные рыльца, шалфей лекарственный, зверобой продырявленный, горец змеиный, шиповник. Курс – 1 месяц. Хорошим дренажным действием обладают тюбажи по Демьянову. Утром натощак пациент принимает «желчегонный завтрак» – 2 яичных желтка либо теплое оливковое или кукурузное масло: до 3-х лет – 1,5 столовые ложки, после 3-х лет – 2,5 столовые ложки, либо 100 мл 10% раствора сорбита или ксилита, либо теплую минеральную воду из расчета 3 мл/кг массы тела. Затем пациента надо уложить на правый бок на теплую грелку на 45–60 минут. После завершения процедуры рекомендуется сделать 10–15 прыжков. Курс 8–10 процедур (1–2 раза в неделю).
Физиотерапия
При гипотонически-гипокинетическом варианте дискинезии: 1. местно на область правого подреберья назначается электрофорез с 5% раствором сернокислой магнезии, 10% раствором хлористого кальция, ультразвук низкой интенсивности, синусоидальные модулированные токи в режиме стимуляции; 2. ванны соляные, жемчужные по 6–8 минут через день, на курс 8–10; 3. разные виды струевого душа (дождевой, веерный, циркулярный); 4. иглорефлексотерапия №8–10.При гипертонически-гиперкинетическом варианте: 1. парафиновые или озокеритовые аппликации на область желчного пузыря №10–12; 2. грязевые аппликации №10–12; 3. индуктотермия или диатермия №10–12; 4. электрофорез с миотропными спазмолитиками (0,1% раствор папаверина); 5. ультразвук высокой интенсивности на область правого подреберья; 6. электросон, гальванический воротник по Щербаку с бромидом натрия № 8–10; 7. минеральные, хвойные ванны №6–10, ежедневно, по 5–12 минут; 8. иглорефлексотерапия №8–10.
Хронический холецистит
Хронический холецистит – воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями и изменениями физико-химических свойств желчи (дисхолией).Согласно МКБ-10, выделяют: К81. Холецистит К81.0. Острый холецистит К81.1. Хронический холецистит К81.8. Другие формы холецистита К81.9. Холецистит неуточненный
Классификация
По форме: 1. калькулезный; 2. некалькулезный.По степени тяжести: 1. легкая: частота обострений 1–2 раза в год; 2. средняя: частота обострений – 3 и более раз в год; 3. тяжелая: частота обострений – 1–2 раза в месяц и чаще.
По фазе: 1. обострение; 2. ремиссия.
По функциональному состоянию желчного пузыря: с ДЖВП или без ДЖВП.
Клиника
В клинике преобладает болевой синдром, который возникает в области правого подреберья, реже – в подложечной области. Боль иррадиирует в правую лопатку, ключицу, плечевой сустав, имеет ноющий, длительный характер. Возникновение боли или ее усиление чаще связано с нарушением диеты, физическим напряжением, интеркуррентной инфекцией. Обострению болевого синдрома обычно сопутствуют повышение температуры тела, тошнота, рвота, отрыжка, вздутие живота, чувство горечи во рту, нарушение стула. Выражен астенический синдром: вялость, раздражительность, нарушение сна. Возможно развитие холецисто-кардиального синдрома: неприятные ощущения или боли колющего характера в области сердца, тахикардия, экстрасистолы. При пальпации живота у больных хроническим холециститом определяются болезненность в области проекции желчного пузыря, положительные пузырные симптомы (см. выше).Инструментальные и клинико-биохимические исследования
При хроническом холецистите в фазе обострения повышается СОЭ, отмечается лейкоцитоз со сдвигом формулы влево, повышение уровня острофазных белков. Скрининговым методом является УЗИ, которое имеет ряд неоспоримых преимуществ: неинвазивность, отсутствие биологического воздействия, широкая доступность, невысокая стоимость, высокая информативность (диапазон ошибок 4–5%, разрешающая способность 1–2 мм), быстрота получения результатов. УЗИ-признаками хронического холецистита являются утолщение стенки желчного пузыря до 2,5 мм и ее уплотнение. Данные признаки определяются при длительности заболевания более трех лет.Лечение
В период выраженного обострения больные нуждаются в стационарном лечении. В период обострения больному рекомендуется постельный режим в течение 7–10 дней. В первые 1–2 дня назначается питье теплой жидкости (некрепкий сладкий чай, отвар шиповника, минеральная вода без газа) небольшими порциями. По мере улучшения состояния назначается в ограниченном количестве протертая пища: слизистые супы (овсяный, рисовый), каши (овсяная, рисовая), кисели, желе, муссы. Далее включается нежирный творог, нежирная отварная рыба, протертое мясо, белые сухари. Пища принимается 5–6 раз в день. После купирования болевого синдрома назначается диета №5 по Певзнеру. Питание дробное (небольшими порциями) и частое (5–6 раз в сутки), что способствует лучшему оттоку желчи. Установлено антилитогенное свойство диеты, богатой растительной клетчаткой (яблоки, морковь, арбуз, дыня, помидоры). Целесообразно добавлять к пище пшеничные отруби – до 15–30 граммов в сутки. Их обдают кипятком, запаривают; затем жидкость сливают, разбухшие отруби добавляют в блюда по 1–2 столовых ложки 3 раза в день. Курс лечения – 4- 6 недель. Больным хроническим холециститом не рекомендуются продукты, оказывающие раздражающее действие на печень: мясные бульоны, животные жиры (кроме сливочного масла), яичные желтки, острые приправы (уксус, перец, горчица, хрен), жареные и тушеные блюда, изделия из сдобного теста. При интенсивных болях в правом подреберье, тошноте и повторной рвоте назначаются периферические М-холинолитики: 0,1% раствор атропина сульфата из расчета 0,01 мг/кг или 0,2% раствор платифиллина, подкожно. Антибиотики назначаются при подозрении на бактериальную природу заболевания (лихорадка, лейкоцитоз, повышение уровня острофазных белков).«Идеальный антибиотик» для лечения инфекции желчного пузыря и желчных путей должен отвечать следующим требованиям: 1. хорошо проникать в желчь; 2. не разрушаться ферментными системами печени; 3. не обладать гепатотоксичным действием; 4. иметь широкий спектр антимикробной активности.
Антибиотики, накапливающиеся в желчи в высоких концентрациях Ампициллин – полусинтетический пенициллин, подавляет активность ряда грамотрицательных (кишечная палочка, энтерококки, протей) и грамположительных бактерий (стафилококки и стрептококки). Хорошо проникает в желчные пути даже при холестазе. Доза: 100–150 мг/кг/сутки, разделенные на 3–4 приема, но не более 3 граммов в сутки, внутрь или парентерально. Оксациллин – полусинтетический пенициллин, оказывает бактерицидное действие преимущественно на грамположительную флору (стафилококк, стрептококк), но неэффективен в отношении большинства грамотрицательных бактерий. В отличие от пенициллина, действует на пенициллиназообразующие стафилококки. Хорошо накапливается в желчи. Доза: 100–150 мг/кг/сутки, разделенная на 3–4 приема, но не более 3 граммов в сутки, внутрь или парентерально. Оксамп (ампициллин + оксациллин) – препарат бактерицидного действия широкого спектра, подавляет активность пенициллиназообразующих стафилококков. Создает в желчи высокую концентрацию. Доза: 100–150 мг/кг/сутки, разделенная на 3–4 приема, но не более 3 граммов в сутки, внутрь или парентерально. Сультасин (амписульбин) – ингибиторзащищенный пенициллин широкого спектра действия. Доза: 150 мг/кг/сутки, разделенная на 3 приема, парентерально. Рифампицин – полусинтетический бактерицидный антибиотик широкого спектра действия, не разрушается пенициллиназой, но, в отличие от ампициллина, не проникает в желчные пути при холестазе. Доза: 8–10 мг/кг/сутки в 1–2 приема внутрь. Эритромицин – природный 14-членный макролид, активен в отношении грамположительных бактерий, слабо влияет на грамотрицательные микроорганизмы, создает высокие концентрации в желчи. Доза: 20–40 мг/кг/сутки, разделенная на 2–3 приема, внутрь или парентерально (только в вену). Цефалоспорины III поколения (цефтриаксон, цефотаксим, цефтазидим) парентерально из расчета 50–100 мг/кг массы тела в сутки, но не более 3 граммов в сутки. В современной педиатрической практике такие антибиотики, как ампициллин, эритромицин используются редко ввиду большого количества побочных эффектов и высокой региональной резистентности к микроорганизмам. Антибиотики, накапливающиеся в желчи в концентрациях, достаточных для лечебного действия Пенициллин (натриевая соль бензилпенициллина) – бактерицидный препарат, активный в отношении грамположительной флоры и некоторых грамотрицательных кокков, на большинство грамотрицательных микроорганизмов не действует. Не активен в отношении пенициллиназообразующих стафилококков. Назначается парентерально из расчета 100 000-150 000 ЕД/кг в сутки, разделенных на 4 приема. Феноксиметилпенициллин назначается внутрь из расчета 100 000 ЕД/кг/сутки в 4–6 приемов до еды. Доксициклин назначается внутрь в 1-й день по 0,1 г 2 раза в день, затем по 0,1 г 1 раз в день. Разрешен к применению с 8 лет. Препараты фторхинолонов при данной патологии в педиатрии используются с 12 лет. Они обладают бактерицидными свойствами, широким спектром действия. Офлоксацин (таблетки по 0,2) из расчета 5–7,5 мг/кг на 2 приема. Ципрофлоксацин таблетки по 0,25 и 0,5; раствор для парентерального введения. Производные нитрофурана (фурадонин, фурагин, фурамаг) назаначаются из расчета 5–8 мг/кг в 3 приема после еды. При обострении хронического холецистита лечение антибактериальными средствами проводится в течение 7–10 дней. К антибиотикам, практически не проникающим в желчь, относятся все аминогликозиды, группа хлорамфеникола!
Применение желчегонных средств
Классификация желчегонных средств
Препараты, стимулирующие желчеобразовательную функцию печени (стимулируют образование печенью желчи) – холеретики.Подразделяются на: 1. препараты, содержащие желчные кислоты – истинные холеретики; 2. синтетические препараты; 3. препараты растительного происхождения; 4. препараты, увеличивающие секрецию желчи за счет ее водного компонента (гидрохолеретики).
Препараты, стимулирующие желчевыделение: 1. холекинетики – повышающие тонус желчного пузыря и снижающие тонус желчных путей; 2. холеспазмолитики – вызывающие расслабление тонуса желчных путей.
Механизм действия истинных холеретиков: 1. повышение секреции желчи непосредственно за счет стимуляции секреторной функции паренхимы печени; 2. стимуляция рецепторов слизистой оболочки тонкого кишечника, что усиливает образование желчи; 3. повышение осмотического градиента между желчью и кровью, что обусловливает осмотическую фильтрацию в желчные капилляры воды и электролитов; 4. увеличение тока желчи по желчным путям, что предупреждает восхождение инфекции и приводит к уменьшению воспалительного процесса; 5. увеличение содержания в желчи холатов, что снижает возможность выпадения холестерина желчи в осадок.
Хологон (дегидрохолевая кислота) – является одной из желчных кислот (трикетохолановой), выпускается в таблетках по 0,2 г. Принимается по 1–2 таблетки 3 раза в день после еды. Аллохол – выпускается в виде таблеток, содержащих сухую желчь животных – 0,08 г; сухой экстракт чеснока – 0,04 г; экстракт крапивы – 0,005 г; активированный уголь – 0,025 г. Назначается по 12 таблетки 3–4 раза в день после еды. Холензим – выпускается в таблетках по 0,3 г, содержащих желчи сухой 0,1 г, высушенной поджелудочной железы 0,1 г, высушенной слизистой тонких кишок убойного скота 0,1 г, т. е. имеет в своем составе ферменты, трипсин и амилазу, и оказывает желчегонное действие. Принимается по 2 таблетки 3 раза в день после еды. Лиобил – выпускается в таблетках по 0,2 г. Препарат лиофилизированной бычьей желчи, содержит в 5 раз больше желчных кислот, чем аллохол и холензим. Применяется по 1–3 таблетки 3 раза в день после еды.
Синтетические холеретики
Никодин (таблетки по 0,5). Обладает желчегонным, противовоспалительным и антимикробным действием. Назначается по 1–2 таблетки 3 раза в день до еды. Циквалон (таблетки по 0,1 г). Принимается по 1 таблетке 3–4 раза в день перед едой. Оксафенамид (таблетки по 0,25) – производное салициловой кислоты. Значительно увеличивает объем желчи, уменьшает ее вязкость, снижает уровень холестерина и билирубина в крови. Назначается по 1–2 таблетки 3 раза в день перед едой.Растительные холеретики
Эффект растительных холеретиков обусловлен наличием в них эфирных масел, смол, флавонов, фитостеринов. Цветки бессмертника применяются в виде отвара (6–12 г на 200 мл воды) из расчета 3 мл/кг 2–3 раза в день за 15 мин. до еды. Кукурузные рыльца – применяются в виде отвара (10 г на 200 мл воды) из расчета 3 мл/кг 3 раза перед едой или в виде жидкого экстракта на 70% спирте по 30–40 капель 2–3 раза в день перед едой. Фламин (таблетки по 0,05 г) – сухой концентрат бессмертника. Принимают по 1 таблетке 3 раза в день за 30 мин. до еды. Мята перечная – применяется в виде настоя (5 г на 200 мл воды) из расчета 3 мл/кг 2–3 раза в день за 15 мин. до еды. Холосас – сироп из сгущенного водного экстракта шиповника и сахара, принимают по 1–2 чайных ложки 2–3 раза в день перед едой. Холагол – содержит красящее вещество корня куркумы (0,0225 г), эмодин из крушины (0,009 г), магния салицилат, эфирные масла, спирт (0,8 г), оливковое масло (до 10 г), принимают по 5 капель на сахаре 3 раза в день перед едой. Корень петрушки применяется в виде отвара (6–12 г на 200 мл воды) из расчета 3 мл/кг в теплом виде 2–3 раза в день за 15 мин. до еды. Холафлукс – препарат, содержащий экстракт обезвоженных листьев шпината, плодов чертополоха, травы чистотела, травы тысячелистника, корня солодки, корневища ревеня, корня и травы одуванчика, алоэ, корневища и масла куркумы, травы ревухи. Оказывает желчегонное и спазмолитическое действие. Назначается по 1 чайной ложке порошка, растворенного в 100 мл горячей воды, 2–3 раза в день до еды. Растительными холеретиками являются также листья вахты трехлистной, корни и листья одуванчика, плоды тмина, цветки и трава тысячелистника, корень цикория, сок и трава чистотела. Все препараты этой группы повышают секрецию желчи, уменьшают ее вязкость, увеличивают содержимое холатов (бессмертник, шиповник, холагол), оказывают противомикробное (бессмертник, пижма, мята), противовоспалительное действие (олиметин, холагол, шиповник), обладают холеспазмолитическим эффектом (бессмертник, кукурузные рыльца).Гидрохолеретики
Механизм действия желчегонных средств этой группы: 1. увеличение количества желчи за счет водного компонента; 2. ограничение обратного всасывания воды и электролитов в желчном пузыре и в желчевыводящих путях; 3. повышение коллоидной устойчивости желчи и ее текучести.К препаратам этой группы относятся, в основном, минеральные воды: «Ессентуки» № 17 (сильно минерализованная) и № 4 (слабо минерализованная), «Джермук», «Ижевская», «Нафтуся», «Арзни», «Смирновская», «Славяновская». Эффект минеральных вод зависит от содержания анионов S04, связанных с катионами натрия (желчегонное действие) и магния (холекинетическое действие). Минеральные воды принимают в разовой дозе 3 мл/кг 2–3 раза в день, время приема определяется состоянием желудочной секреции. Гидрохолеретическим действием обладают также салицилаты и препараты валерианы.
Препараты, стимулирующие желчевыделение – холекинетики
Подробная характеристика препаратов этой группы приведена выше.Тактика применения желчегонных средств
При обострении хронического холецистита и наличии желчной колики применяются холеспазмолитики (платифиллин, атропин, ношпа, папаверин), в последующие несколько дней после обострения – желчегонные средства, оказывающие противовоспалительное и противомикробное действие (никодин, циквалон), в дальнейшем по мере купирования обострения воспалительного процесса назначаются и другие холеретики; через 7–8 дней после купирования обострения возможно применение холецистокинетиков (при гипотонии желчевыводящих путей).Физиотерапевтическое лечение.
В период обострения процесса противопоказано контактное тепло. Назначаются обезболивающие препараты (холеспазмолитики) с помощью электрофоретической методики на область проекции желчного пузыря. В период стихания процесса показано применение парафино-озокеритовых и грязевых аппликаций, индуктотермии, диатермии. Курс лечения – 6–8 процедур. Назначаются минеральные, хвойные ванны №6–10 по 5–12 минут ежедневно.Гельминтозы
Нематодозы
Харченко О. Ф. – доцент, канд. мед. наук
К этой группе относятся: 1. аскаридоз 2. токсокароз 3. энтеробиоз 4. трихоцефалез 5. трихинеллез 6. анкилостомидозы 7. стронгилоидоз.Энтеробиз
Энтеробиз – антропонозный контактный гельминтоз. Возбудителем являются острицы Enterabius vermicularis. Источник заражения – человек, механизм передачи – фекально-оральный. Заражение происходит при непосредственном контакте с больным, а также через загрязненные яйцами паразита предметы обихода, белье, продукты питания. Восприимчивость людей высокая. Болеют преимущественно дети, особенно в организованных коллективах, характерны также семейные очаги.Патогенез
После попадания яиц гельминта в желудочно-кишечный тракт из них в тонкой кишке выходят личинки, мигрирующие затем в толстый кишечник, которые здесь через 2 недели достигают половой зрелости. Гельминты выползают из кишечника и, отложив яйца в перианальных складках, погибают. Возможна аутоинвазия.Клинические симптомы энтеробиоза 1. ранняя стадия нередко клинически латентна; 2. в хроническую фазу отмечается зуд и жжение в области перианальной зоны, промежности, половых органов, внутренней поверхности бедер; 3. на коже указанных областей выявляются расчесы, пиодермия; 4. наблюдается нарушение сна, раздражительность; 5. иногда отмечается боль в животе, диарея с императивными позывами.
Осложнениями при данном гельминтозе могут быть сфинктерит, парапроктит.
Лабораторная диагностика
Основана на обнаружении яиц остриц при овоскопии с использованием липкой целлофановой ленты, накладываемой на перианальную область.В лечении используются препараты: 1. комбантрин (пирантел) в дозе 10 мг/кг однократно после еды; 2. вермокс (мебендазол) детям до 9 лет в дозе 2,5–3,0 мг/кг, а старше 9 лет – 100 мг. Принимают 1 раз после завтрака. Эффективность лечения определяется отрицательным результатом трехкратного контрольного исследования, проводимого с 14 дня после окончания лечения с интервалом в 2 дня.
Профилактика
В случае заболевания по утрам и вечерам больному следует подмываться с мылом, носить закрытые трусы, мыть руки с мылом, вычищая содержимое из-под ногтей. Нательное белье необходимо ежедневно кипятить и проглаживать утюгом. В помещении регулярно делают влажную уборку; посуду, игрушки, ночные горшки моют и ошпаривают кипятком.Аскаридоз
Аскаридоз – это антропонозный геогельминтоз. Возбудителем является круглый червь Ascaris lumbricoides. Источником заражения выступает инвазированный человек. Механизм передачи – фекально- оральный, пути передачи – пищевой, водный, бытовой. Чаще инфицированние происходит при употреблении немытых овощей и ягод, что определяет преимущественную заболеваемость детей. Риск зара-жения аскаридозом наиболее высок летом и осенью.Патогенез
При проглатывании человеком зрелых яиц из них в верхнем отделе тонкой кишки выходят личинки. Они мигрируют через стенку кишки в нижнюю полую вену, далее – в сосуды печени и легких, затем попадают в альвеолы и бронхи. Из дыхательных путей личинки снова проникают в глотку, и снова заглатываются в желудочно- кишечный тракт. Продолжительность жизни взрослых паразитов до 1 года.Клинические симптомы
В острый период могут отмечаться: 1. недомогание, слабость на фоне субфебрильной температуры тела; 2. полиморфная сыпь, зуд кожи; 3. кашель, одышка, боль в груди; 4. сухие или реже влажные хрипы при аускультации; 5. одиночные или множественные быстро перемещающиеся («летучие эозинофильные инфильтраты») тени в легких при динамическом рентгенологическом контроле.В хроническую фазу выявляются: 1. снижение аппетита, боль в животе, тошнота, рвота, явления энтерита; 2. снижение массы тела, сухая кожа, тонкие и ломкие волосы; 3. раздражительность, капризность, беспокойный сон – у детей раннего возраста, а у старших детей – утомляемость, рассеянность, приступы головной боли, плохая успеваемость. Возможно развитие серьезных осложнений, таких как аппендицит, панкреатит, желчная колика, кишечная непроходимость.
Лабораторная диагностика
Основана на обнаружении яиц аскарид в фекалиях или взрослых паразитов после диагностической дегельминтизации. Личинки аскарид можно обнаружить в мокроте. Для диагностики аскаридоза, особенно личиночной стадии, также используются иммунологические методы. В периферической крови часто отмечается эозинофилия до 20–30%.Лечение
Используются следующие препараты: 1. декарис (левамизол, таблеткии по 50 и 150 мг) в суточной дозе 2,5 мг/кг, которая дается однократно после еды; 2. комбантрин (пирантел памоат, таблетки по 250 мг) из расчета 10 мг/кг однократно после еды; 3. вермокс (мебендазол, таблетки по 100 мг) в суточной дозе 2,5 мг/кг, разделенной на 2 приема. Применяется в течение 3 дней; особо (!) эффективен при сочетании аскаридоза с трихоцефалезом; 4. альбендазол в дозе 400 мг однократно (возможно развитие агранулоцитоза, токсического гепатита).Эффективность лечения определяется на основании отрицательных результатов трехкратного контрольного исследования фекалий, проводимого с интервалом в 2 недели.
Профилактика
Для профилактики аскаридоза необходимо строгое соблюдение правил личной и общей гигиены (мытье рук с мылом после работ с землей, мытье употребляемых в пищу овощей и ягод).Трихоцефалез
Трихоцефалез – это антропонозный геогельминтоз. Возбудителем является власоглав Trichocephalus trichiuras. Источник заболевания – человек. Механизм передачи возбудителя – фекально-оральный, пути передачи – пищевой, водный, бытовой. Восприимчивость людей высокая. Инфицированние происходит при употреблении немытых овощей и ягод, загрязненной воды. Риск заражения трихоцефалезом наиболее высок летом и осенью.Патогенез
Гельминт паразитирует в слепой кишке, где самка откладывает незрелые яйца. Развитие яиц до инвазивной стадии происходит во внешней среде. После заглатывания человеком яиц паразита в кишечнике из них выходят личинки, проникающие в слизистую оболочку тонкой кишки, где они развиваются в течение недели. Затем личинки выходят в просвет кишечника, спускаются в слепую кишку. Внедрение головного конца власоглава в слизистую оболочку кишки приводит к ее травматизации, причем очень значительной при массивной инвазии (до образования эрозий и язв).Клинические симптомы
В хроническую стадию: 1. ухудшение аппетита, тошнота, рвота, обильное слюноотделение, дисфункция кишечника; 2. боль в правой подвздошной области; 3. потеря массы тела; 4.возможно выпадение прямой кишки; 5. дисбактериоз кишечника; 6. головная боль, быстрая утомляемость.Лабораторная диагностика
Основана на обнаружении в фекалиях яиц паразита по методу Калантарян. В общем анализе крови отмечается эозинофилия, при значительной инвазии – анемия.Лечение
Лечение проводится следующими препаратами: 1. вермокс (мебендазол) 2,5 мг/кг/сут в 3 приема после еды; курс – 3 дня; 2. медамин 10 мг/кг/сут в 3 приема после еды, курс – 3 дня; 3. альбендазол 400 мг однократно (возможны: агранулоцитоз, гепатит).Эффективность терапии оценивается по отрицательному результату трехкратного обследования по методу Калантарян: первое – через 20–30 дней после лечения, последующие – с интервалом в 10–15 дней. Все члены семьи обследуются каждую осень. Микроочаг снимают с учета при отсутствии регистрации заболеваний в течение 3-х лет.
Профилактика
Проводятся такие же мероприятия, как и при аскаридозе.Токсокароз
Возбудитель – Toxocara canis, собачья аскарида, круглая нематода размером около 10 см, паразитирует в желудке и 12-перстной кишке псовых. С фекалиями выделяется большое количество незрелых неинвазивных яиц, которые должны пройти цикл развития в земле, после чего они становятся инвазивными и для человека. Токсокару отличает высокая выживаемость во внешней среде (стадия яйца) и в тканях разных животных (стадия инкапсулированной личинки). Заражение происходит при употреблении зелени, ягод, загрязненных почвой, содержащей фекалии собак, при употреблении в пищу мяса (свинина, мясо птиц). Возможен водный путь заражения. Человек – случайный для токсокары хозяин, поэтому велика степень патологических реакций, вызванная этим паразитом. В кишечнике человека из яйца выходит личинка, внедряется в кровоток кишечной стенки, далее через портокавальную систему попадает в правые отделы сердца, затем в легкие, где проходит ряд стадий. Через систему легочных артериол и венул личинки токсокары попадают в большой круг кровообращения, проникая в различные органы и ткани. Часть из них погибает, часть, сохраняя жизнеспособность, выходит из просвета капилляров в окружающие ткани. В месте внедрения личинки образуется гранулема. Половозрелой стадии в кишечнике человека собачья аскарида никогда не достигает.Клиника
Поражение кожи – наиболее частый клинический признак. Очаги поражения характеризуются выраженной инфильтрацией, лихенизацией, обилием пруригинозных элементов или эритематозно- сквамозных высыпаний, множественными экскориациями. Часто наблюдается присоединение вторичной стрептостафилодермии. Кожа вне очагов поражения с серым оттенком, двухцветная, сухая, вплоть до ксеродермии; отмечается фолликулярный гиперкератоз, снижение эластичности кожи. Дистрофические изменения наблюдаются и со стороны придатков кожи (волос и ногтей). Гранулемы при токсокарозе могут образовываться в любом органе и ткани за счет механизмов реакции замедленного типа. Многочисленные гранулемы находятся в печени, легких, в поджелудочной железе, миокарде, мезентериальных лимфатических узлах, головном мозге. За счет гистаминлибераторного эффекта при токсокарозе нередки поражения легких, сопровождаемые кашлем – от легких форм до развития бронхиальной астмы. В легких одновременно с формированием гранулемы развивается пневмония, альвеолит. Другие висцеральные проявления токсокароза чаще бывают у детей: рецидивирующая лихорадка, гепатомегалия, эозинофилия, гипергаммаглобулинемия. Кроме перечисленных симптомов, при токсокарозе может развиться абдоминальный синдром, сопровождающийся болями в животе, вздутием живота, тошнотой, иногда рвотой, поносом. При миграции личинок токсокар в головной мозг выявляются признаки поражения центральной нервной системы в виде судорог типа petit mal, эпилептиформных припадков, парезов, параличей. У детей (обычно от 2 до 15 лет) может развиться токсокароз глаз. Поражение чаще бывает односторонним. Поражаются сетчатая оболочка, собственно сосудистая оболочка, где формируются воспалительные массы и специфические гранулемы. Нередко воспалительные массы принимают за ретинобластому или псевдоглиому, что требует проведения дифференциального диагноза. Следует помнить, что титры антител к собачьей аскариде при токсокарозе глаз низкие или ИФА дает отрицательный результат.Лабораторная диагностика
Ведущими в диагностике токсокароза являются иммунологические тесты. При токсокарозе возможна лишь диагностика этого заболевания методом ИФА с определением титра антител класса IgG к антигену Toxocara canis, диагностическим считается титр 1:800. Титры 1:200–1:400 возможны либо при токсокароносительстве, либо при токсокарозе глаз и центральной нервной системы.Лечение
Альбендазол: 5–10 мг/кг в сутки, в два приема, 10–15 дней, не более двух курсов. Препарат нарушает функцию микротубулярного аппарата клетки, вызывая повреждение тубулинового белка. Происходит подавление клеточного деления паразита на стадии метафазы, с которым связано угнетение яйцеклетки и развития личинок гельминтов. Вермокс: 5–10 мг/кг в сутки, в три приема, 10–14 дней. Минтезол (тиабендазол): 20–30 мг/кг в сутки для детей массой более 15 кг, курс 10–14 дней (препарат выпускается в Англии). Диспансеризация Контроль периферической крови и ИФА один раз в месяц после окончания курса лечения. Повторные курсы назначаются не ранее чем через 3 месяца. Длительность лечения иногда достигает 3 лет, а количество курсов специфической терапии – 5–6.Профилактика
1. снижение численности безнадзорных собак; 2. проведение сезонной дегельминтизации домашних собак; 3. недопущение загрязнения детских площадок, садовых участков, огородов фекалиями собак, высаживание на участке культур, препятствующих созреванию яиц нематод (бархатцы, календула, бобовые); 4. не употреблять в пищу продукты, загрязненные почвой; тщательно промывать горячей водой овощи, проточной водой – зелень, клубнику; сырые овощи промывать и обдавать кипятком; 5. мясо паратенических хозяев (свинина, птица домашняя и дикая) должно подвергаться термической обработке.Цестодозы
Тениаринхоз и тениоз – это зооантропонозные биогельминтозы. Возбудителем тениаринхоза является бычий (невооруженный) цепень Taeniarhynchus saginatus, а возбудителем тениоза – свиной (вооруженный) Taenia solium. Яйца этих гельминтов морфологически не отличаются друг от друга. Жизненный цикл паразита включает смену двух хозяев: человека (окончательный) и крупного рогатого скота или свиньи (промежуточный), поэтому источником возбудителя может быть как промежуточный, так и окончательный хозяин. Механизм передачи – фекально-оральный. Заражение человека происходит при употреблении в пищу термически недостаточно обработанного, малосоленого, вяленого мяса, содержащего инвазивные личинки (финны). Инфицирование возможно также в процессе приготовления пищи (проба сырого фарша). Сезонность заражения – ноябрь-декабрь. Гельминтозы распространены в Восточной Европе, Африке, Южной Америке, Австралии, Юго-Восточной Азии, а также в странах Закавказья и Средней Азии, в Сибири.Патогенез
Развитие гельминтов до половозрелой стадии происходит только в тонком кишечнике человека. Задние членики паразита с яйцами выделяются с фекалиями (у бычьего цепня они могут активно выползать из анального отверстия) во внешнюю среду, с травой они заглатываются скотом. В кишечнике животного из яиц выходят зародыши, которые проникают в кровеносное русло и с током крови разносятся по организму, чаще в мышцы – скелетные, жевательные, миокард. Здесь они превращаются в личинки (финны) или цистицерк. При употреблении зараженного мяса личинки гельминтов попадают в тонкий кишечник человека, где через 3 месяца формируются взрослые паразиты. Иногда возможно развитие личиночной стадии тениоза в организме человека из яиц взрослого цепня, паразитирующего в кишечнике. Зародыш паразита проникает через кишечную стенку человека в кровеносное русло и может попасть в мышцы языка, шеи, ребер, конечностей, подкожную клетчатку, глаза, головной мозг, сердце, печень, легкие, где образуются кисты цистицерка. Это состояние определяется как цистицеркоз.Клинические симптомы
В ранней стадии заболевания могут отмечаться аллергические реакции и астено-вегетативный синдром.В хронической стадии выражены: 1. боли в животе различной интенсивности и локализации, чаще в правой подвздошной области; 2. тошнота, изменение аппетита (при тениаринхозе чаще его повышение), диарея; 3. слабость, нарушение сна, раздражительность, головокружение.
Крайне опасен цистицеркоз мозга. Для него характерны резкая головная боль, нарушение зрения, эпилептиформные припадки, психические расстройства.
Лабораторная диагностика
Основана на обнаружении члеников бычьего цепня в фекалиях и овоскопия перианального соскоба по методу Като. При подозрении на цистицеркоз выполняются серологические исследования с цистицеркозным антигеном, биопсия узлов, рентгенологическое обследование, компьютерная томография.Лечение
Празиквантель (бильтрицид, цезол) 25мг/кг 2 раза в сутки в течение 3 дней. Празиквантель назначается с 2 лет. Возможно также назначение фенасала в дозе 2–3 г однократно перед сном. Лечение тениоза рекомендуется проводить в условиях стационара из-за опасности цистицеркоза. При цистицеркозе мозга и глаз проводится оперативное лечение – хирургическое удаление цистицерков. После этого назначается либо празиквантель по 25 мг/кг 3 раза в сутки в течение 1 месяца, либо альбендазол в суточной дозе 15 мг/кг в 3 приема в течение 1 месяца.Диспансерное наблюдение
Осуществляется на протяжении 6-ти месяцев после лечения, ежемесячно выполняются контрольные обследования (всего 4).Профилактика
Основным мероприятием является плановое обследование персонала животноводческих хозяйств, выявление лиц, зараженных цепнем, и их лечение. Обязательна ветеринарная экспертиза мяса. Зараженное мясо животных подлежит технической утилизации.Гименолепидоз
Гименолепидоз – контактный гельминтоз. Возбудитель – карликовый цепень Hymenolepis Человек является и промежуточным, и окончательным хозяином паразита, так как и личиночная, и половозрелая стадии проходят в кишечнике без выхода во внешнюю среду. Длительность жизни паразита – 2–3 года. Зараже-ние гименолепидозом происходит при непосредственном общении с больным, а также через игрушки, посуду, пищу, мебель, постельные принадлежности, ночные горшки. Гельминтоз поражает преимущественно городское население, чаще болеют дети 4–14 лет. Гименолепидоз широко распространен в южных странах (Латинская Америка, Африка, Италия, Иран, Афганистан, Молдавия, Азербайджан, Грузия, Армения). Отмечено, что в очагах аскаридоза гименолепидоз почти не встречается.Патогенез
При попадании в кишечник из яиц выходят личинки, которые созревают в ворсинках слизистой кишечника, разрушая их. Паразитирует карликовый цепень в нижнем отделе тощей и в верхнем отделе подвздошной кишки. Патогенное действие паразита обусловлено механическим повреждением кишечника, а также развитием токсикоаллергических реакций. Обычно гельминтоз протекает кратковременно (1–3 месяца), но при недостаточном иммунном ответе, особенно у детей младшего возраста, возможно длительное и упорное течение инвазии. К 10–14 годам чаще всего наступает самоизлечение.Клиника
Гименолепидоз часто протекает субклинически. В более тяжелых случаях отмечаются боли в животе разного характера, расстройство стула (понос со слизью), тошнота, рвота, снижение аппетита и массы тела, гепатомегалия; головная боль, головокружение, эпилептиформные припадки; субфебрильная температура.Лабораторная диагностика
Основывается на овоскопии фекалий (необходимо исследовать свежевыделенный кал) по методу Калантарян. В связи с периодичностью выделения яиц рекомендуется трехкратное обследование с интервалами в 2–3 недели. Возможно обнаружение взрослых особей в фекалиях.Лечение
В настоящее время наиболее эффективным препаратом считается празиквантель (бильтрицид, цезол) в дозе 25 мг/ кг однократно. Препарат назначается детям старше 2 лет. Контроль эффективности лечения проводится с помощью еженедельных анализов кала в течение 2 месяцев, а затем – ежемесячных исследований на протяжении 4-х месяцев. Длительность наблюдения – 1 год.Профилактика
Включает мероприятия по раннему выявлению больных и их своевременному лечению.Гломерулонефриты у детей
Хлебовец Н. И. – доцент, канд. мед. наук
Острый постстрептококковый ГН (острый гломерулонефрит, острый нефрит, постинфекционный ГН) – иммунокомплексное заболевание с диффузным поражением почек, преимущественно клубочков, возникающее через 10–14 дней после стрептококковой инфекции (ангины, импетиго, скарлатины, пиодермии и др.) и чаще всего характеризующееся нефритическим синдромом.Коды по МКБ-10
N04. Нефротический синдром. N00. Острый нефритический синдром.Острый постстрептококковый гломерулонефрит
Этиология и патогенез
Заболеваемость постстрептококковым ГН составляет в среднем 32,4 случая на 100 000 детей. Большинство случаев спорадические, эпидемические вспышки возникают редко. Зимой и весной возникновение постстрептококкового ГН ассоциируется с ОРВИ, летом и осенью – с пиодермией. В последние десятилетия в развитых странах отмечается снижение частоты ГН до 10–15% всех ГН, что связано с улучшением социально-экономических условий. В развивающихся странах постстрептококковый ГН – причина 40–70% всех ГН. Пик заболеваемости приходится на дошкольный и младший школьный возраст (5–9 лет), менее 5% детей переносят ГН до 2-летнего возраста. Постстрептококковый ГН в 2 раза чаще бывает у мальчиков. В последние годы в России увеличилась заболеваемость острым постстрептококковым ГН, что связано с увеличением частоты стрептококковой инфекции у детей из-за появления устойчивых штаммов к основным антибактериальным препаратам, используемым в клинической практике. Причина развития острого гломерулонефрита – нефритогенные штаммы бета-гемолитического стрептококка группы А. К нефритогенным М-штаммам бета-гемолитического стрептококка относят: штаммы 1, 4, 12, вызывающие острый ГН после фарингитов, и штаммы 2, 49, 55, 57, 60, вызывающие острый ГН после кожных инфекций. Провоцирующими факторами развития острого постстрептококкового ГН могут быть переохлаждение и ОРВИ. Стрептококк выделяет токсины и ферменты (стрептолизин, гиалуронидазу, стрептокиназу), инициирующие выработку специфических антител с последующим образованием ЦИК, локализующихся на капиллярной стенке клубочков и активирующих системы комплемента, который способствует выработке многочисленных медиаторов воспаления и цитокинов, вызывающих клеточную пролиферацию. Идентифицированы 2 стрептококковых антигена: зимоген и глицеральдегидфосфатдегидрогеназа. Они индуцируют выработку AT с последующей активацией медиаторов воспаления в гломерулярных клетках. Активированный иммунными комплексами комплемент, обладая хемотаксической активностью, привлекает в очаг поражения нейтрофилы. Освободившиеся из лизосом полинуклеоляров энзимы повреждают эндотелиальный покров базальной мембраны клубочка, что приводит к разрывам ее, появлению в пространстве Боумена белков плазмы, эритроцитов, фрагментов мембраны. Активированный комплемент способствует также активации факторов Хагемана, агрегации тромбоцитов. Наконец, в капиллярах клубочков происходит свертывание крови, отложение фибрина. При пункционной биопсии почек у больных ОСГН обнаруживают поражение 80–100% клубочков: увеличение в размерах, сужение их просвета за счет пролиферации мезангиальных клеток, увеличение толщины мезангиального матрикса, обилие нейтрофильных лейкоцитов и небольшое количество Т- лимфоцитов, сужение просвета капилляров клубочков. Вдоль базальных мембран капилляров клубочков и в мезангии находят гранулярные комковатые депозиты, состоящие из СЗ-комплемента и иммуноглобулина G.Классификация
Таблица 64 – Клиническая классификация острого гломерулонефрита (Винница 1976 г.)
Клинические проявления острого постстрептококкового ГН 1. Нефритический синдром. 2. Нефротический синдром (НС). 3. Изолированный мочевой синром. 4. НС с гематурией и гипертензией.Активность патологического процесса 1. Период начальных проявлений. 2. Период обратного развития. 3. Переход в хронический ГН
Состояние функций почек 1. Без нарушения функций почек. 2. С нарушением функций почек. 3. ОПН
Клиническая картина
Заболевание развивается через 10–14 дней после назофарингеальной инфекции (ангины) или через 3 нед. после кожных инфекций (импетиго, пиодермии). В типичных случаях острый постстрептококковый ГН проявляется нефритическим синдромом, для которого характерны незначительные отёки, АГ, мочевой синдром в виде гематурии и умеренной протеинурии (до 1 г/сут).Нефритический синдром
Диагностируется у детей старше 5 лет после перенесенной ангины, РВИ и характеризуется: 1. макрогематурией – моча цвета мясных помоев; 2. головной болью, рвотой; 3. умеренной протеинурией (до 1–3 г); 4. умеренными отеками; 5. повышением АД; 6. иногда эклампсией; 7. в ОАК – анемией, умеренным лейкоцитозом, эозинофилией, 8. умеренно ускоренным СОЭ до 40 мм/час; 9. в БАК: диспротеинемией с увеличением а2 и γ-глобулинов, гиперазотемией, нормохолестеринемией.Клиника складывается из двух групп симптомов: экстраренальных и ренальных.
Экстраренальные симптомы.
Недомогание, плохой аппетит, вялость, бледность (интоксикация), у ребёнка появляется умеренно выраженный отёчный синдром. Отёки носят нефритический характер, т. е. расположены в местах рыхлой соединительной ткани: выражены периорбитальные отёки по утрам, отёки передней брюшной стенки и стоп. В их основе лежит нарушение сосудистой проницаемости в условиях повышенного гидростатического давления. У большинства детей бывает гипертензионный синдром: головная боль, может быть рвота, изменение сердечно-сосудистой системы в виде тахикардии, систолического шума на верхушке. Повышение АД, как правило, не высокое и не продолжительное. Гипертензионный синдром связан со следующими механизмами: задержка Na и воды, что приводит к повышению ОЦК и сердечного выброса; активация ренин- ангиотензин-альдостероновой системы, а также симпато- адреналовой системы, что приводит к повышению периферического сопротивления сосудов; снижение функции депрессорной системы почки (активности простогландинов и калликреин-кининовой системы). Могут быть боли в поясничной области из-за растяжения капсулы почек.Ренальные симптомы.
Мочевой синдром (олигурия, протеинурия, гематурия, цилиндрурия, абактериальная лейкоцитурия лимфоцитарного типа). Олигурия (диурез ‹1 мл/кг/ч у детей до года или ‹0,5 мл/кг/ч у старших детей) развивается в связи с уменьшением массы функционирующих нефронов, в связи с наличием внутрисосудистых тромбов, отёчности сосудистого эндотелия и подоцитов, выраженной пролиферации эндотелия и мезангиума. Как следствие – гиперволемия и далее гиперальдостеронизм, уменьшение натрийурии, повышение секреции АДГ. Гематурия разной степени выраженности, от макрогематурии (цвета мясных помоев) в 50–25% случаев до микрогематурии из-за повышения проницаемости стенок капилляров клубочков, а также разрыва сосудов клубочка. Протеинурия, не достигающая нефротического уровня (до 1 г/л в сутки) – повышение проницаемости клубочкового фильтра, снижение реабсорбции белка. В общем анализе крови выявляют увеличение СОЭ до 40 мм/час, умеренный лейкоцитоз, анемию лёгкой степени, эозинофилию. Биохимический анализ крови. Повышение мочевины и креатинина из-за снижения перфузии почек и нарушения фильтрации в почках. Холестерин в сыворотке крови не изменён. У 50–80% больных отмечают повышенный титр антистрептолизина О (АСЛО) в крови. Ха-рактерный признак острого постстрептококкового ГН – снижение концентрации С3-компонента системы комплемента в крови при нормальной концентрации С4-компонента, что наблюдают у 90% больных в первые 2 нед. от начала заболевания. Течение благоприятное, у 80–85% детей наступает выздоровление. У 1–2% больных ОСГН трансформируется в быстропрогрессирующий ГН (БПГН). Хронический нефрит развивается у 3–5% детей, заболевших ОСГН в дошкольном возрасте, у 12–15% – в старшем школьном возрасте.Нефротический синдром
Диагностируется чаще у детей дошкольного возраста, развивается редко (2–5%).Нефротический синдром – клинико-лабораторный симптомокомплекс, включающий: 1. массивную протеинурию; 2. гипопротеинемию менее 60 г/л в сочетании с гипоальбуминемией менее 25–30 г/л; 3. выраженные периферические и полостные отёки; 4. гиперлипидемию (холестерин более 5,2 ммоль/л; 5. диспротеинемию (уменьшение уровня γ-глобулинов, увеличение уровня α2-глобулинов); 6. нормоазотемию; 7. в ОАК – резко ускоренное СОЭ; 8. АД – нормальное или сниженное.
Формы нефротического синдрома: (М. С. Игнатова, Ю.Е Вельтищев, 1989) 1. Полный (классический) 2. Неполный, при котором отсутствует один из симптомов (чаще отёки).
При гломерулонефрите НС может быть как в чистом виде, проявляющийся клинико-лабораторным симптомокомплексом при отсутствии гематурии и гипертензии, так и в смешанном – НС с гематурией, гипертензией (А. В. Сукало, 2002). Для НС характерна протеинурия «нефротического» уровня (более 2,0–3,0 г в сутки, или 40 мг/м /ч или 1 г/м в сутки, или более 50 мг/кг в сутки, или соотношение белка к креатинину в утренней порции мочи более 0,33 г/моль). В генезе её имеет место потеря анионов и отрицательного заряда стенки гломерулярных капилляров и скопление лейкоцитов, лизосомальные ферменты которых повреждают базальную мембрану (БМ) и повышают проницаемость гломерулярного фильтра для белка. Имеет значение и нарушение реабсорбции белка. При таком поражении БМ протеинурия чаще селективная (потеря белка с молекулярной массой менее 85 000 – альбумин и его полимеры). Прогноз при селективной протеинурии лучше, эти дети чувствительны к стероидной терапии. Неселективная протеинурия, когда в моче есть много крупномолекулярных белков, – чаще следствие фибропластического процесса, склероза в почках. В этом случае прогноз более серьёзный т. к. дети менее чувствительны к стероидной терапии. Олигурия: связана с гиповолемией, гиперальдостеронизмом, поражением канальцев, высокой активностью больных к АДГ. Из-за протеинурии относительная плотность мочи высокая, до 1,040. Отёки носят нефротический характер и характеризуются массивностью. Вначале появляются отёки век, лица, затем – поясничной области, конечностей, выявляются полисерозиты (асцит, гидроторакс, гидроперикард, анасарка).
Механизм развития отёчного синдрома нефротического типа 1. В результате массивной протеинурии развивается гипопротеинемия, снижение онкотического давления плазмы, гиповолемия. 2. Сижение внутрисосудистого давления. 3. Повышение секреции АДГ и повышение чувствительности к нему дистальных отделов канальца. 4. Вторичный гиперальдостеронизм. 5. Повышение реабсорбции Na и воды в почечных канальцах. 6. Увеличение ОЦК. 7. Повышение проницаемости капилляров, что способствует выходу жидкой части крови в ткани.
Биохимические исследования
Характерна гиперлипидемия (повышение холестерина › 5,2 ммол/л, триглицеридов, липопротеидов низкой и очень низкой плотности), что связано с нарушением функции печени. Есть мнение, что повышение уровня холестерина происходит компенсаторно вследствие снижения альбуминов. Содержание общего белка снижено до 40 г/л, в основном за счёт альбуминов (‹ 25 г/л) в связи с потерей белка с мочой, а также снижение белковосинтезирующей функции печени. Бывает гиперфибриногенемия из-за поражения печени. Мочевина и креатинин чаще не изменены. В ОАК выявляют значительное увеличение СОЭ – 50мм/час и выше. Артериальная гипертензия не характерна, реже кратковременное увеличение артериального давления за счет гиперволемии. Нередки изменения на глазном дне в виде диффузного отека сетчатки. Течение умеренно прогрессирующее, рецидивирующее.Нефротический синдром с гематурией и гипертензией
Сочетает в себе клинические и лабораторные проявления предыдущих двух клинических вариантов. Выраженные и стойкие периферические и полостные отеки, иногда до анасарки, сочетаются с выраженным гипертензионным синдромом (стабильно высокие цифры артериального давления, особенно диастолического, сопровождаются головной болью, с локализацией в височных отделах, боли носят пульсирующий характер). Отечный синдром диффузного характера, нередко сопровождается бледной окраской кожи, холодной на ощупь. Нефротическая протеинурия, гипопротеинемия, гипоальбуминемия, гиперальфа-2-глобулинемия, гиперхолестеринемия, гипертриглицеридемия, нередко азотемия. Гематурия разной степени выраженности. Цилиндрурия (гиалиновые) и нередко изменения клеточного состава мочи. Глазное дно: склероз артериол сетчатки, ее геморрагии. Течение неуклонно прогрессирующее. Нефротический синдром и нефротический синдром с гематурией и гипертензией в большинстве случаев трансформируются в хронический ГН.Изолированный мочевой синдром
Диагностируется тогда, когда есть указания в анамнезе на перенесенное накануне (за 2–3 недели) инфекционное заболевание (ангина, скарлатина, стрептодермия и др.), введение сывороток, вакцин и др. Отсутствие экстраренальных и ренальных синдромов. Имеет место лишь мочевой синдром в виде гематурии разной степени выраженности (10–50 в поле зрения), умеренной протеинурии не более 1 г/л или отсутствует (за сутки не более 1,0), абактериальной лимфоцитарной лейкоцитурии (10–50 в поле зрения). Эти больные зачастую требуют уточнения диагноза при торпидном течении болезни, и после биопсии почек у них часто диагностируют различные варианты хронического гломерулонефрита (ХГН) с медленно прогрессирующим течением и развитием ХПН. Клиническое течение заболевания в большинстве случаев характеризуется обратимым и последовательным разрешением проявлений ГН и восстановлением функций почек.Таблица 65 – Время нормализации клинических проявлений острого ГН: (М. В. Эрман, 1997)
| Артериальная гипертензия | после 1 недели |
| Гиперазотемия | через 1,5 недели |
| Отеки | через 2 недели |
| Протеинурия | через 4 недели |
| Гематурия | через 5 недель |
| СОЭ | после 5 недели |
Диагноз острого постстрептококкового ГН подтверждают: 1. наличие низкого уровня С3 фракции комплемента в крови при нормальном уровне С4 фракции комплемента в начале заболевания; 2. нарастание титра АСЛО в динамике (через 2–3 недели); 3. высев бета-гемолитического стрептококка группы А в мазке из зева.
Показания к биопсии почек при остром ГН: 1. снижение скорости клубочковой фильтрации (СКФ) ‹50% от возрастной нормы; 2. длительное снижение уровня С4 фракции комплемента в крови, сохраняющееся ›3 месяцев; 3. стойкая макрогематурия, сохраняющаяся ›3 месяцев; 4. развитие НС.
Морфологическим проявлением острого постстрептококкового ГН является экссудативно-пролиферативный эндокапиллярный ГН с пролиферацией эндотелиальных и мезангиальных клеток.
Дифференциальная диагностика
IgA-нефропатия (болезнь Берже). Характеризуется торпидной микрогематурией и персистирующей макрогематурией на фоне ОРВИ. Дифференциальную диагностику можно провести только при биопсии почек со световой микроскопией и иммунофлюоресценцией. Для IgA-нефропатии характерна гранулярная фиксация отложений IgA в мезангиуме на фоне пролиферации мезангиоцитов. Мембранопролиферативный ГН (МПГН) (мезангиокапиллярный). Протекает с нефритическим синдромом, но сопровождается более выраженными отёками, АГ и протеинурией, а также значительным увеличением концентрации креатинина в крови. При МПГН отмечается длительное (›6 нед.) снижение концентрации С3- компонента комплемента в крови, в отличие от транзиторного снижения С3-компонента комплемента при остром постстрептококковом ГН. Для диагностики МПГН необходимо проведение нефробиопсии. Болезнь тонких базальных мембран. Для неё характерна торпидная микрогематурия семейного характера на фоне сохранных функций почек. При биопсии выявляют типичные изменения почечной ткани в виде диффузного равномерного истончения базальной мембраны клубочков (‹200–250 нм более чем в 50% гломерулярных капилляров). Наследственный нефрит. Может впервые проявиться после ОРВИ или стрептококковой инфекции, в том числе и в виде макрогематурии. Однако при наследственном нефрите не типично развитие нефритического синдрома, а гематурия носит персистирующий характер. Кроме того, в семьях больных обычно имеются однотипные заболевания почек, случаи развития ХПН, нейросенсорная тугоухость. Наиболее часто встречается Х-сцепленный доминантный тип наследования наследственного нефрита, аутосомно-рецессивный и аутосомно-доминантный варианты встречаются реже. Предположительный диагноз ставят на основании анализа родословной.Для диагностики наследственного нефрита необходимо наличие 3 из 5 признаков: 1. гематурия у нескольких членов семьи; 2. больные с ХПН в семье; 3. истончение и/или нарушение структуры (расщепление) гломерулярной базальной мембраны (ГБМ) при электронной микроскопии нефробиоптата; 4. двусторонняя нейросенсорная тугоухость, определяемая при аудиометрии; 5. врождённая патология зрения в виде переднего лентиконуса (в России встречается редко).
При наследственном нефрите, особенно у мальчиков, в течении заболевания прогрессирует протеинурия, появляется АГ и снижается СКФ. Это не характерно для острого постстрептококкового ГН, протекающего с последовательным исчезновением мочевого синдрома и восстановлением функций почек. Выявление мутации в гене коллагена 4-го типа (COL4A3 и COL4A4) подтверждает диагноз наследственного нефрита при соответствующем симптомокомплексе заболевания. Быстропрогрессирующий гломерулонефрит. При развитии почечной недостаточности на фоне острого постстрептококкового ГН необходимо исключить быстропрогрессирующий ГН (БПГН), проявляющийся прогрессирующим увеличением концентрации креатинина в крови за короткий промежуток времени и НС. При остром посгстрептококковом ГН ОПН имеет кратковременный характер и функции почек быстро восстанавливаются. Для БПГН, связанного с микроскопическим полиангиитом, характерны признаки системной патологии и АНЦА в крови. При экстраренальных проявлениях патологии необходимо исключать поражение почек на фоне системных заболеваний и геморрагического васкулита. Для исключения системной патологии исследуют кровь на наличие маркёров: LE-клеток, антител к ДНК, АНФ, волчаночного антикоагулянта, антинейтрофильных цитоплазматических AT (АНЦА), антифосфолипидных и антикардиолипиновых AT. Также определяют концентрацию криопреципитатов.
Примеры формулировки диагноза
Острый постстрептококковый гломерулонефрит, нефритический синдром, период начальных проявлений с нарушением функций почек. Острый постстрептококковый гломерулонефрит, изолированный мочевой синдром, период обратного развития без нарушения функций почек. Острый постстрептококковый гломерулонефрит, нефротический синдром с гематурией и АГ, переход в хронический гломерулонефрит с нарушением функций почек.Лечение
Общие принципы лечения острого постстрептококкового ГН включают соблюдение режима и диеты, проведение этиотропной и патогенетической терапии в зависимости от особенностей клинического течения и осложнений заболевания.Немедикаментозное лечение
Режим. При выраженных экстраренальных проявлениях в течение 7–14 дней – строгий постельный, далее 2–3 недели постельный до исчезновения экстраренальных симптомов, ликвидации макрогематурии. Вставать с постели разрешается при снижении эритроцитов мочи до 30 в поле зрения, протеинурии – до 1%о. После этого режим полупостельный. К 5–6 неделе режим доводят до палатного. Диета с исключением соли, ограничением жидкости и белка. Соль даётся на 4–5 неделе на руки – 0,5 г/сутки, к 8 неделе до 1,5 г/сутки, с постепенным увеличением до % нормы. На протяжении первых двух лет пища должна быть слегка недосоленной. Суточное количество жидкости в разгар болезни должно быть равно вчерашнему диурезу с учётом экстраренальных потерь, а при отсутствии сведений о нём – 15 мл/кг/массы тела (неощутимые потери воды в сутки). Больным с азотемией необходимо ограничение белка. В первый день после поступления назначают сахарно-фруктовый день: сахар, яблоки, груши, варенье, мёд. Могут быть рисовый или манный пудинг, булочки, сахарно-маслянные шарики 0,3х0,3 см, посыпанные сахаром и замороженные. Важно, чтобы ребёнок съедал предложенную пищу, ибо голодание вызывает катаболизм и повышение азотемии. В дальнейшем ребёнку предлагают рисовые и картофельные блюда, могут быть овощи – морковь, капуста, тыква; ягоды – черника, ежевика, брусника, клюква; крупы, сахар, мармелад, зефир, растительное масло, т. е. только растительные белки (белок 0,5–1 г/кг/сутки). К 3–5 дню расширяют диету, постепенно вводя молочный белок, к 7 дню белок составляет 2,5 г/кг (физиологическая норма). Расширение диеты проводится постепенно: сначала в рацион вводят яйцо, пшеничный хлеб, затем рыбу, творог и лишь потом мясо и поваренную соль для подсаливания (это соответствует диете №7). Длительность такой диеты не более 1 месяца, а затем показана диета, соответствующая столу №5 по Певзнеру, до 2–5 лет. До 6 месяцев от начала ремиссии исключаются мясные, рыбные, грибные, куриные бульоны, копчености, острые приправы, консервы. В первые дни болезни следует избегать продуктов, богатых калием (опасность гиперкалиемии), а в период схождения отёков рекомендуется калиевая диета: изюм, чернослив, арбузы, печёный картофель, сухофрукты. При изолированном мочевом синдроме без экстраренальных проявлении острого постстрептококкового ГН обычно нет необходимости ограничивать режим и диету. Назначают стол № 5 по Певзнеру.Медикаментозное лечение
Вне зависимости от клинического течения заболевания необходимо проведение антибактериальной терапии с учётом чувствительности стрептококковой флоры. Чаще используют антибиотики пенициллинового ряда: амоксициллин внутрь в дозе 30 мг/кг в сут., в 2–3 приёма на 2 нед., или амоксициллин + клавулановая кислота внутрь по 20–40 мг/кг в сут., в 3 приёма на 2 нед. (амоксиклав, аугментин, флемоклав солютаб).Вторым курсом оптимально применять макролиды II или III поколений: 1. джозамицин внутрь по 30–50 мг/кг в сут. в 3 приёма в течение 2 нед.; 2. мидекамицин внутрь 2 раза в день перед едой: детям до 12 лет по 30–50 мг/кг в сут., детям старше 12 лет по 400 мг 3 раза в сут. на 7–10 дней; 3. рокситромицин внутрь по 5–8 мг/кг в сут. 2 раза в день, не более 1 0 дней. Длительность антибактериальной терапии – 4–6 нед.
Некоторые специалисты назначают бициллин-5 внутримышечно в течение 4–5 мес.: 1. детям дошкольного возраста по 600 000 ЕД 1 раз в 3 нед.; 2. детям с 8 лет – по 1 200 000 ЕД 1 раз в 4 нед.
При наличии аллергии оправдано чередование коротких курсов димедрола, пипольфена, супрастина, тавегила (по У-1 табл. 2–3 р/день). Показаны курсы витаминов В6, А, Е (как стабилизаторов клеточных мембран). Режим, диета, антибактериальная, антигистаминная и витаминотерапия составляют базисную терапию ОГН и назначаются всем больным независимо от клинического синдрома. Базисной терапией практически исчерпывают лечение ОСГН, нефритического синдрома и изолированного мочевого синдрома.
При выраженной гиперкоагуляции с повышением концентрации фибриногена в крови более 4 г/л используют: 1. антиагреганты – дипиридамол внутрь по 5–7 мг/кг в сут. в 34 приёма на 3 мес.; 2. антикоагулянты: 3. гепарин натрия по 200–250 ЕД/кг в сут. 4 раза в день подкожно, 2–4 недели; 4. низкомолекулярные гепарины – надропарин (фраксипарин) кальция (подкожно 1 раз в сут. в дозе 171 МЕ/кг или 0,01 мл/кг курсом на 3–4 нед.), далтепарин (фрагмин) натрия (подкожно 1 раз в сут. в дозе 150–200 МЕ/кг, разовая доза не должна превышать 18 000 ME, курс – 3–4 нед.).
При АГ у детей с острым постстрептококковым ГН в качестве гипотензивных средств, используют тиазидные диуретики и блокаторы медленных кальциевых каналов. Из тиазидных диуретиков применяют фуросемид внутрь (в/м или в/в по показаниям) по 1–2 мг/кг массы тела 1–2 раза в сут., при необходимости дозу увеличивают до 3–5 мг/кг. Из блокаторов медленных кальциевых каналов используют нифедипин сублингвально в дозе 0,25–0,5 мг/кг в сут., разделяя общую дозу на 2–3 приёма, или амлодипин внутрь по 2,5–5 мг 1 раз в сут., до нормализации АД. При сохранении функций почек и отсутствии гиперкалиемии, а также в случае недостаточной эффективности блокаторов медленных кальциевых каналов назначают ингибиторы АПФ: каптоприл внутрь по 0,5–1,0 мг/кг в сут. в 3 приёма, или эналаприл внутрь по 5–10 мг/сут в 1–2 приема. В качестве гипотензивных средств у подростков с острым стрептококковым ГН возможно использование блокаторов рецепторов ангиотензина II (лозартан внутрь по 25–50 мг 1 раз в сут., валсартан внутрь по 40–80 мг 1 раз в сут.). Значительно реже у детей применяют β-адреноблокаторы. Больным с НС, сохраняющимся более 2 недель, стабильным повышением концентрации креатинина в крови (без тенденции к нарастанию и нормализации) при отсутствии возможности проведения биопсии почек следует назначить преднизолон внутрь в дозе 1 мг/кг в сут. (детям до 3 лет ‹2 мг/кг в сут.) в течение 2–3 нед. до восстановления функций почек.
Лечение эклампсии: 1. Дибазол 5%, папаверин 1 % по 0,1 мл каждого р-ра на 2. кг/массы тела, в/мышечно; 3. Лазикс – 2 мг/кг/массы тела в/венно, в/мышечно; 4. Диазепам (реланиум, седуксен, себазон) – 0,3–0,5 мг/кг/массы тела, в/мышечно.
Хирургическое лечение
Тонзиллэктомия необходима: 1. при хроническом тонзиллите; 2. при установленной связи ГН с обострением хронического тонзиллита или с ангиной; 3. при повышении активности АСЛО в крови и положительном результате мазка из зева на гемолитический стрептококк группы А.Тонзиллэктомию проводят не ранее чем через -12 нед. от начала острого постстрептококкового ГН.
Профилактика
Профилактика острого постстрептококкового ГН заключается в предупреждении и раннем лечении стрептококковой инфекции зева, миндалин, кожи и придаточных пазух носа. Профилактическое значение имеют выявление и санация очагов хронической инфекции в полости рта и носоглотке (хронического тонзиллита, гайморита, аденоидита, кариеса). Важны также и общеукрепляющие мероприятия: закаливание, занятия физической культурой, соблюдение правил личной гигиены.Хронический гломерулонефрит
Хронический гломерулонефрит (ХГН) – группа заболеваний почек с преимущественным поражением клубочков, имеющих разные этиологию, патогенез, клинико-морфологические проявления, течение и исход. Основные клинические типы ГН (острый, хронический и быстропрогрессирующий) –самостоятельные нозологические формы, но их характерные признаки могут встречаться и при многих системных заболеваниях. ХГН – заболевание, как правило, с прогрессирующим течением, приводящим к развитию ХПН при большинстве морфологических вариантов уже в детском возрасте. В педиатрической нефрологии ХГН занимает 2-е место в структуре причин ХПН после группы врождённых и наследственных нефропатий.Коды по МКБ 10
Согласно МКБ-10, ХГН может относиться к следующим разделам в зависимости от клинических проявлений и морфологического варианта течения (табл. 32–1).Таблица 66 – Классификация различных клинических и морфологических вариантов хронического гломерулонефрита в соответствии с МКБ-10
| Синдром | Патологический признак | Код по МКБ-10 |
|---|---|---|
| Рецидивирующая и устойчивая гематурия | Рецидивирующая и устойчивая гематурия | N02 |
| Хронический нефритический синдром | Хронический нефритический синдром | N03 |
| Нефротический синдром | Нефротический синдром | N04 |
| Изолированная протеинурия с уточнённым морфологическим поражением | Изолированная протеинурия с уточнённым морфологическим поражением | N06 |
Эпидемиология
Заболеваемость ГН в среднем составляет 33 на 10 000 детей. Каждый год в США выявляют 2-х новых больных с первичным нефротическим синдромом на 100 000 детей. В последние годы отмечают тенденцию к увеличению частоты стероидрезистентного нефротического синдрома (СРНС) у детей и взрослых, преимущественно за счёт фокально-сегментарного гломерулосклероза (ФСГС). ФСГС у детей с НС выявляют в 7–10% всех почечных биопсий, произведенных в связи с протеинурией. НС чаще встречается в Азии, чем в Европе. Мембранозная нефропатия – один из наиболее частых вариантов ХГН у взрослых пациентов и составляет в среднем 20–40% в структуре всех ГН. У детей мембранозная нефропатия с НС встречается менее чем в 1% случаев. МПГН достаточно редко встречается у детей – лишь в 1–3% всех биопсии. Наиболее часто ГН у детей выявляют в возрасте от 5 до 16 лет. Манифестация идиопатического НС в большинстве случаев происходит в 2–7 лет. Заболевание у мальчиков возникает в 2 раза чаще, чем у девочек. IgA-нефропатия – одна из наиболее часто встречаемых форм первичных гломерулопатий в мире: её распространённость варьирует от 10–15% в США до 50% в Азии. IgA-нефропатию чаще выявляют у лиц мужского пола в соотношении 2:1 (в Японии) и 6:1 (в Северной Европе и США). Семейные случаи наблюдают у 10–50% больных в зависимости от региона проживания. Частота БПГН до настоящего времени не установлена, что связано с редкостью патологии, особенно у детей. Большинство исследований БПГН носят описательный характер и проводились в небольших группах пациентов.Этиология
Этиологический фактор устанавливают у 80–90% пациентов с острым ГН и лишь в 5–10% случаев ХГН. Выделяют 4 основные группы этиологических факторов, инициирующих развитие ХГН.Инфекционные факторы: 1. микробные (β-гемолитический стрептококк группы А, стафилококк, возбудители туберкулёза, малярии, сифилиса); 2. вирусные (вирусы гепатитов В и С, цитомегаловирус, вирус иммунодефицита человека, герпес-вирусы и др.).
Механические и физические воздействия: 1. травма; 2. инсоляция; 3. переохлаждение.
Аллергические и токсические воздействия: 1. пищевые продукты (облигатные аллергены, глютен и др.); 2. химические вещества (соли тяжёлых металлов, препараты золота); 3. лекарственные средства; 4. наркотические вещества; 5. Вакцинации.
Факторы риска перехода острого ГН в хронический 1. Отсутствие клинико-лабораторной ремиссии в течение 6 месяцев от начала заболевания. 2. Наличие двух и более обострений патологического процесса в течение 6 месяцев от манифестации ГН. 3. Выраженная лейкоцитурия в дебюте заболевания. 4. Снижение канальцевых функций почек более 6 месяцев от начала заболевания. 5. Сохраняющиеся более 1 месяца экстраренальные симптомы. 6. Сочетание гематурии с протеинурией, рецидивирование макрогематурии в течение 3 месяцев. 7. Увеличение на 60% от нормы площади почек (УЗИ).
Патогенез
Определяющая роль иммунопатологического процесса в патогенезе ХГН у большинства детей не вызывает сомнений. При этом решающее значение может иметь либо повреждение почки, ведущее к длительному и массивному поступлению почечных антигенов в кровоток (вызванному как иммунологическими причинами – иммунными комплексами, аутоантителами, цитотоксическими лимфоцитами, так и неиммунными – нестабильностью мембран исфрона, повреждением гистогематического барьера разными факторами, в том числе лекар-ствами, дисплазией почек разного генеза), либо расстройства иммунологической реактивности, при которых возможен аутоиммунный процесс в неповрежденной ткани (чаще это системные болезни, при которых поражение почек вторично, то есть, является одним из проявлений болезни). Персистирующие вирусные инфекции способны вызвать оба процесса, так как у определенных индивидуумов они могут интенсивно повреждать почку, а также обладают способностью угнетать функцию Т-супрессоров, макрофагов. Дефицит Т-супрессоров бывает наследственно обусловленным. Длительная циркуляция у человека микроорганизмов и их антигенов может быть предопределена генетически. В зависимости от патогенетических механизмов развития ХГН выделяют несколько его форм. ГН, связанный с нарушением заряда гломерулярной базальной мембраны (ГБМ) у детей с минимальными изменениями. Иммунокомплексный ГН (составляющий в структуре всех ГН до 80–90%), обусловленный повышенным образованием патогенных ЦИК, образованием иммунных комплексов in situ, снижением фагоцитоза. Антительная форма ГН, обусловленная появлением антител к ГБМ (синдром Гудпасчера, некоторые варианты БПГН). В большинстве случаев эти патогенетические механизмы сочетаются, но обычно присутствует один ведущий.Классификация
В основу наиболее распространенной отечественной классификации ХГН заложены клинико-лабораторные синдромыТаблица 67 – Классификация первичного хронического гломерулонефрита у детей (Принята Всесоюзным симпозиумом, Винница, 1976)
Форма 1. Хронический гломерулонефрит: • нефротическая форма • гематурическая форм • смешанная форма 2. Подострый (злокачественный) гломерулонефритПериоды активности 1. Обострения 2. Частичной ремиссии 3. Полной клинико-лабораторной ремиссии
Состояние функций почек 1. Без нарушения функции почек 2. С нарушением функции почек 3. ХПН (хроническая почечная недостаточность)
В настоящее время широко используют морфологическую классификацию ХГН, выделяющую 7 основных морфологических вариантов: 1. минимальные изменения; 2. мембранозный ГН; 3. мембрано-пролиферативный гломерулонефрит (МПГН); 4. мезангиопролиферативный ГН (МзПГН); 5. фокально-сегментарный гломерулосклероз (ФСГС); 6. фибропластический ГН; 7. быстропрогрессирующий гломерулонефрит (экстракапиллярный с полулуниями) (БПГН).
Отдельно рассматривают IgA-нефропатию – вариант МзПГН, которая характеризуется персистирующей микро- и/или макрогематурией с преимущественной фиксацией IgA в мезангии.
В зависимости от патогенетических механизмов развития выделяют следующие ГН: 1. неиммунные гломерулопатии: • минимальные изменения; • ФСГС; • мембранозная нефропатия; 2. иммуновоспалительные пролиферативные ГН: • МзПГН; • диффузный эксгракапиллярный ГН (с полулуниями); • фокальный ГН.
По течению ХГН может быть: 1. рецидивирующим (периодически возникают спонтанные или лекарственные ремиссии); 2. персистирующим (наблюдают постоянную активность ГН с длительным сохранением нормальной функции почек); 3. прогрессирующим (активность ГН постоянная, но с постепенным снижением СКФ и формированием ХПН); 4. быстропрогрессирующим (формирование ХПН происходит в течение нескольких месяцев).
Как вариант персистирующего течения, можно выделить латентное (торпидное) течение – с низкой активностью и малосимптомными проявлениями ХГН. В зависимости от чувствительности к ГК выделяют следующие варианты НС. Стеооид-чувствительный НС (СЧНС) характеризуется развитием полной клинико-лабораторной ремиссии заболевания на фоне приёма преднизолона внутрь в дозе 2 мг/кг в сут. (‹60 мг/сут) в течение 6–8 нед. СРНС – протеинурия сохраняется после курса преднизолона внутрь в дозе 2 мг/кг в сут. (‹60 мг/сут) в течение 6–8 нед. и последующих 3-х внутривенных введений метилпреднизолона в дозе 20–30 мг/кг, но не более 1 г на введение. Часто рецидивирующий НС (ЧРНС) характеризуется возникновением рецидивов заболевания чаще чем 4 раза в год или более 2 раз за 6 мес. (при условии проведения курса глюкокортикоидной терапии с применением рекомендованных доз и сроков лечения). Стероид-зависимый НС (СЗНС) характеризуется развитием рецидивов заболевания при снижении дозы преднизолона или в течение 2-х недель после его отмены (при условии проведения рекомендованного курса глюкокортикоидной терапии). Существует понятие стероид-токсичность при наличии осложнений от стероидтерапии.
Клиническая картина
ХГН чаще всего имеет первично хроническое течение, реже возникает как следствие острого ГН. Для ГН характерна триада синдромов: мочевой, отёчный (нефритического или нефротического типа) и АГ. В зависимости от сочетания этих 3 основных синдромов выделяют следующие клинические формы ХГН: гематурическую, нефротическую и смешанную. При гематурической форме ХГН имеют место симптомы, характерные для нефритического синдрома в ОСГН, однако, экстраренальные симптомы менее выражены. Могут отсутствовать жалобы. Изменения в моче выявляются часто при плановом обследовании. Иногда беспокоит головная боль, боли в пояснице, утомляемость. Может быть повышение АД. Мочевой синдром в виде гематурии разной степени выраженности, у некоторых больных имеет волнообразное течение (болезнь Берже). При биопсии почек выявляются мезангиопролиферативный ГН, IgA-нефропатия. Клиника нефротической формы более манифестна. Она проявляется массивной протеинурией (› 3г/сут) и разной выраженности отёками. Развиваются гипопротеинемия, гиперлипидемия и другие проявления, характерные для НС, торпидные к лечению. При биопсии почек обнаруживается мезангиопролиферативный ГН, или мембранозный ГН. Смешанная форма ХГН в виде сочетания гематурии, отёков, гипертензии, массивной протеинурии. Часто начало болезни как острого ГН, но курабельность процесса невелика. Упорный гипертензионный синдром. Изменения на глазном дне подтверждают гипертоническую ангиоретинопатию. При биопсии выявляют пролиферативно- фибропластический гломерулит. Течение неблагоприятное, ХПН наступает через 1–2 года.Таблица 68 – Показания к проведению биопсии почек у детей с хроническим гломерулонефритом
| Клинический синдром или заболевание | Показания для биопсии почек |
|---|---|
| НС | СРНС |
| НС на первом году жизни | |
| Вторичный НС | |
| Протеинурия | Персистирующая протеинурия >1 г за сут. |
| Снижение функций почек | |
| Подозрение на системную или семейную патологию | |
| Гематурия | Подозрение на наследственную патологию почек |
| Длительная гломерулярная гематурия | |
| Протеинурия >1 г за сут. | |
| Острый нефритический синдром | Прогрессирование заболевания через 6–8 нед. от манифестации (нарастание протеинурии, стойкая АГ, снижение функций почек) |
| Системные заболевания: васкулиты, волчаночный нефрит | Для уточнения диагноза |
| Снижение функций почек | |
| БПГН | Во всех случаях |
| ХПН | Для уточнения характера поражения почек в целях уточнения прогноза заболевания после заместительной терапии (в начальной стадии ХПН и при отсутствии уменьшения размеров обеих почек) |
При IgA-нефропатии возможно развитие 5 клинических синдромов: 1. бессимптомной микрогематурии и незначительной протеинурии – наиболее распространённое проявление заболевания, их выявляют у 62% больных; 2. эпизодов макрогематурии, преимущественно на фоне или сразу после ОРВИ, возникающих у 27% пациентов; 3. острого нефритического синдрома в виде гематурии, протеинурии и АГ, – характерен для 12% больных; 4. НС – отмечается у 10–12% больных; 5. в редких случаях IgA-нефропатия может дебютировать в виде
БПГН с выраженной протеинурией, АГ, снижением СКФ. БПГН. Ведущий синдром – быстрое снижение почечных функций (удвоение исходного уровня креатинина крови в сроки от нескольких нед. до 3 мес.), сопровождаемое НС и/или протеинурией, гематурией и АГ. Нередко БПГН – проявление системной патологии (СКВ, системные васкулиты, эссенциальная смешанная криоглобулинемия и др.). В спектре форм БПГН выделяют ГН, связанный с AT к ГБМ (синдром Гудпасчера – с развитием геморрагического альвеолита с лёгочным кровотечением и дыхательной недостаточностью) и с АНЦА (гранулематоз Вегенера, узелковый периартериит, микроскопический полиангиит и другие васкулиты).
Дифференциальная диагностика
Нередко дифференциальная диагностика между острой и хронической формами ГН затруднена. Важно уточнить срок от начала инфекционного заболевания до появления клинических проявлений ГН. При остром ГН этот период составляет 2–4 нед., а при ХГН может быть всего несколько дней или чаще не отмечают связи с перенесёнными заболеваниями. Мочевой синдром может быть одинаково выражен, но стойкое уменьшение относительной плотности мочи ниже 1015 и снижение фильтрационной функции почек более характерны для хронического процесса. Кроме того, для острого постстрептококкового ГН характерна низкая концентрация С3-фракции комплемента в крови при нормальном содержании С4. При ХГН выражены анемический синдром, а также ретинопатия сетчатки. Чаще всего возникает необходимость проводить дифференциальную диагностику между разными морфологическими вариантами ХГН. Течение МПГН в ряде случаев может напоминать проявления IgA-нефропатии, но сопровождается, как правило, более выраженной протеинурией и АГ, характерно снижение концентрации С3-фракции комплемента в крови, нередко в комбинации со снижением концентрации С4. Диагноз подтверждают только при нефробиопсии.Дифференциальная диагностика
С IgA-нефропатией возможна только на основании изучения биоптатов почек с проведением иммунофлюоресцентного исследования и выявлением преимущественно гранулярного отложения депозитов IgA в мезангии. Кроме того, дифференциальную диагностику проводят с заболеваниями, протекающими с торпидной гематурией. Наследственный нефрит (синдром Альпорта) проявляется персистирующей гематурией разной степени выраженности, нередко в сочетании с протеинурией. Характерен семейный характер патологии почек, ХПН у родственников, нередко отмечают нейросенсорную тугоухость. Наиболее частый тип наследования – Х-сцепленный доминантный, редко встречаются аутосомнорецессивный и аутосомно- доминантный. Болезнь тонких базальных мембран. Наряду с торпидной гематурией, часто семейного характера, при ЭМ почечной ткани отмечают диффузное равномерное истончение ГБМ (‹200–250 нм более чем в 50% гломерулярных капилляров). Отсутствуют свойственные IgA-нефропатии отложения депозитов IgA в мезангии и расширение мезангиального матрикса. Нефрит при геморрагическом васкулите (болезни Шенлейн- Геноха), в отличие от IgA-нефропатии, сопровождают экстраренальные клинические проявления в виде симметричной геморрагической сыпи, преимущественно на голенях, нередко в сочетании с абдоминальным и суставным синдромами. Гистопатологические изменения в нефробиоптатах в виде фиксированных депозитов IgA в мезангии клубочков идентичны таковым при IgA-нефропатии. Нередко возникает необходимость исключать поражение почек при системных заболеваниях соединительной ткани: СКВ, узелковом периартериите, микроскопическом полиангиите, синдроме Вегенера и др. Для уточнения диагноза необходимо определять в крови маркёры системной патологии: АНФ, антитела к ДНК, АНЦА (перинуклеарные и цитоплазматические), ревматоидный фактор, концентрацию фракций комплемента, LE-клетки, криопреципитины в крови. Исследование антител к ГБМ и АНЦА проводят для уточнения природы БПГН и обоснования терапии. Манифестация волчаночного нефрита по клинической картине может быть сходна с IgA-нефропатией, однако в дальнейшем, как правило, присоединяются системные экстраренальные клинические проявления, отмечают повышение титра антител к ДНК и снижение концентрации компонентов системы комплемента в крови, обнаруживают волчаночный антикоагулянт, антитела к кардиолипинам М и G, реже выявляют LE-клетки.Примеры формулировки диагноза
Хронический гломерулонефрит, гематурическая форма, IgA- нефропатия, период обострения, без нарушения функции почек (ХБП1) Хронический гломерулонефрит, нефротическая форма (стероидчувствительный нефротический синдром), период полной, клиниколабораторной ремиссии, без нарушения функций почек (ХБП 1). Хронический гломерулонефрит, смешанная форма (стероидрезистентный нефротический синдром с АГ, фокально-сегментарный гломерулосклероз), с нарушением функций почек (ХБП 3).Цели лечения
Терапевтическая тактика при ХГН у детей включает патогенетическое лечение с использованием ГК и, по показаниям, иммуносупрессантов, а также проведение симптоматической терапии с применением диуретиков, гипотензивных средств, коррекцию осложнений заболевания. У детей с врождённым или инфантильным нефротическим синдромом до применения глюкокортикоидной и иммуносупрессивной терапии необходимо проведение нефробиопсии. Раннее выявление причин развития врождённого и инфантильного нефротического синдрома позволяет избежать необоснованного назначения иммуносупрессивной терапии.Немедикаментозное лечение
При наличии нефритического синдрома или НС больные ХГН должны соблюдать постельный режим до нормализации АД, исчезновения или значительного уменьшения отёчного синдрома. При улучшении самочувствия, снижении АД и исчезновении отёков режим постепенно расширяют. При ХГН стол без соли назначается на период обострения: при гематурической форме – на 1–2 недели, при нефротической и смешанной формах – на 2–4 недели. По мере исчезновения отёков, нормализации АД и улучшения анализов мочи и крови – расширение диеты: вначале добавляют мясо, через неделю соль (с 1 г увеличивая до 3 г/сут). При гематурической форме расширение диет идёт быстрее, при нефротической и смешанной – более осторожно. Жидкость в острой фазе назначают в зависимости от диуреза, прибавляя к величине диуреза накануне 0,3–0,5 или 0,25 литра на м2 поверхности тела. При малосимптомном течении ХГН, и у детей с гематурической формой ХГН обычно нет необходимости в ограничении режима и диеты. Используют печёночный стол (диета № 5 по Певзнеру). Аглютеновая диета с исключением продуктов, богатых злаковым белком глютеном (все виды хлеба, макаронные изделия, манная, овсяная, пшённая, пшеничная крупы, сладости из пшеничной и ржаной муки), показана больным с IgA-нефропатией только при наличии AT к антигенам глиадинсодержащих (глютен содержащих) продуктов.Медикаментозное лечение
Терапия ХГН зависит от особенностей клинического течения, чувствительности к ГК при наличии НС, морфологического варианта патологии и степени нарушения функций почек. Детям с разными морфологическими вариантами ХГН, особенно при СРНС, необходимо проведение посиндромной терапии; это связано с частым развитием отёчного синдрома и АГ. Для коррекции отёчного синдрома применяют фуросемид внутрь, внутримышечно, внутривенно в дозе 1–2 мг/кг 1–2 раза в сут., при необходимости дозу увеличивают до 3–5 мг/кг. При рефрактерных к фуросемиду отёках детям с НС назначают внутривенно капельно 20% раствор альбумина из расчёта 0,5–1 г/кг на введение в течение 30–60 мин. Используют также спиронолактон (верошпирон) внутрь по 1–3 мг/кг (до 10 мг/кг) 2 раза в сутки во вторую половину дня (с 16 до 18 часов). Диуретический эффект наступает не ранее чем на 5–7-й день лечения. В качестве гипотензивной терапии детям с АГ, обусловленной ХГН, назначают ингибиторы АПФ, преимущественно пролонгированного действия (эналаприл внутрь по 5–10 мг в сутки в 2 приёма или др.). Широко применяют блокаторы медленных кальциевых каналов (нифедипин внутрь по 5 мг 3 раза в сутки, подросткам возможно увеличение дозы до 20 мг 3 раза в сутки; амлодипин внутрь до 5 мг 1 раз в сутки). В качестве гипотензивных средств у подростков с ХГН возможно использование блокаторов рецепторов к ангиотензину II: козаар (лозартан) – по 25–50 мг 1 раз в сутки, диован (валсартан) – по 40–80 мг 1 раз в сутки. Значительно реже у детей с ХГН применяют кардиоселективные В1-адреноблокаторы (атенолол внутрь до 12,5–50 мг 1 раз в сутки). Назначение антикоагулянтов и антиагрегантов показано для профилактики тромбозов детям с ХГН с выраженным НС при гипоальбуминемии менее 20–15 г/л, повышенном уровне тромбоцитов (›400·109/л) и фибриногена (›6 г/л) в крови. В качестве антиагрегантов, как правило, используют дипиридамол внутрь в дозе 5–7 мг/кг в сутки в 3 приёма в течение 2–3 мес. Назначают гепарин под кожу брюшной стенки из расчёта 200–250 ЕД/кг/сут, разделённые на 4 введения, курс – 4–6 недель. Используют также низкомолекулярные гепарины: фраксипарин (подкожно 1 раз в сут. по 171 МЕ/кг или по 0,1 мл/10 кг, курс – 3–4 нед.) или фрагмин (подкожно 1 раз в сут. по 150–200 МЕ/кг, разовая доза не должна превышать 18 000 ME, курс – 3–4 нед.). При манифестации НС [исключая врождённый (инфантильный НС) и НС, связанный с наследственной патологией или генетическим синдромом] назначают преднизолон внутрь по 2 мг/кг/сут или по 60 мг/м2 (‹80 мг/сут) ежедневно в 3–4 приёма (2/3 дозы в утренние часы) до отрицательных анализов суточной мочи на белок (около 8 нед.); затем переводят на альтернирующий курс приёма ГК из расчёта 2 мг/кг через день – 4–6 нед.; после -1,5 мг/кг через день – две недели, затем 1 мг/кг через день – 4 недели, затем 0.5 мг/кг через день – 2 недели с последующей отменой (Н. Д. Савенкова, А. В. Папаян, 1997 г.). Лечение редко рецидивирующего СЧНС заключается в назначении преднизолона внутрь в дозе 2 мг/кг/сут или по 60 мг/м2 (‹80 мг/сут), ежедневно в 3–4 приёма (% дозы в утренние часы), до исчезновения протеинурии в 3 последовательных анализах мочи, затем – перевод на альтернирующий курс приёма преднизолона из расчёта 2 мг/кг через день в течение 4 нед. с последующим постепенным снижением дозы до полной отмены в течение 2–4 недель. Больным с ЧРНС и СЗНС, имеющим в большинстве случаев выраженные стероид-токсические осложнения, при достижении ремиссии с использованием ГК на фоне альтернирующего курса преднизолона назначают иммуносупрессивные препараты, которые способствуют удлинению ремиссии заболевания. В последующем дозу преднизолона постепенно снижают до полной отмены в течение 2–4 недель. Рекомендуют строго регламентировать курсовую дозу препаратов, которая не должна превышать предельно допустимую (для хлорбутина – 10–11 мг/кг, для циклофосфана – 200 мг/кг). При увеличении этих доз резко возрастает потенциальный риск развития отдалённых осложнений, особенно гонадотоксичных. Хлорбутин используют внутрь из расчёта 0,15–0,2 мг/кг/сут в течение 8–10 нед. под контролем клинического анализа крови для исключения цитопенического эффекта. Циклофосфан назначают внутрь в дозе 2,5–3 мг/кг в сут. в течение 8–10 нед. под контролем уровня эритроцитов крови. Циклоспорин А применяют внутрь из расчёта 5 мг/кг в сут. в 2 приёма под контролем концентрации препарата в крови (целевой уровень – 80–160 нг/мл) при переходе на альтернирующий приём преднизолона в течение 3 мес. Затем дозу циклоспорина А постепенно снижают до 2,5 мг/кг в сут. и продолжают терапию до 9 мес. (иногда дольше). Отмену препарата производят постепенно, снижая дозу препарата по 0,1 мг/кг в неделю. Микофенолата мофетил используют внутрь из расчёта 1–2 г в сут. в 2 приёма в течение 6 мес., при эффективности лечение продолжают до 12 мес. По сравнению с другими иммуносупрессантами спектр побочных токсических эффектов микофенолата мофетила наименьший. В качестве препарата выбора у детей с ЧРНС и СЗНС, у которых обострения НС спровоцированы ОРВИ, используют левамизол в дозе 2,5 мг/кг через день при переходе на альтернирующий приём преднизолона в течение 6–12 мес. Применение данного препарата позволяет снизить частоту рецидивов и отменить ГК примерно у половины больных. При приёме левамизола еженедельно проводят контрольные анализы крови. При выявлении лейкопении (‹2500 в мл) дозу препарата уменьшают вдвое или препарат временно отменяют до восстановления содержания лейкоцитов в крови. При рецидивах НС на фоне приёма левамизола назначают преднизолон по обычной схеме, левамизол временно отменяют и назначают снова при переходе на альтернирующий курс преднизолона. Выбор иммуносупрессивной терапии у пациентов с СРНС зависит как от функционального состояния почек, так и от морфологического варианта ГН, выраженности тубуло-интерстициального и фибропластического компонентов в почечной ткани. Все иммуносупрессивные препараты, используемые при СРНС, назначают, как правило, на фоне альтернирующего курса преднизолона внутрь в дозе 1 мг/кг через день (‹60 мг за 48 ч) в течение 6–12 мес. с постепенным снижением дозы до полной отмены. Ниже приведены часто применяемые режимы патогенетической терапии СРНС. Циклофосфан вводят внутривенно капельно или струйно медленно по 10–12 мг/кг 1 раз в 2 нед. (повторять двукратно), затем по 15 мг/кг 1 раз в 3–4 нед. в течение 6–12 мес. (суммарная курсовая дозадо 200 мг/кг). Циклофосфан применяют внутрь по 2–2,5 мг/кг в сут. в течение 12 недель. Циклоспорин А используют внутрь по 5 мг/кг в сут. в 2 приёма под контролем концентрации препарата в крови (целевой уровень в точке С0 – 80–160 нг/мл) в течение 3 мес. на фоне альтернирующего приёма преднизолона, затем по 2,5 мг/кг в сут. в течение 9 мес. и более с постепенным снижением дозы препарата по 0,1 мг/кг в нед. до полной отмены или длительно применяют дозу 2,5 мг/кг в сут. Микофенолата мофетил назначают внутрь по 1–2 г в сут. в 2 приёма на фоне альтернирующего приёма преднизолона в течение не менее 6 мес., при эффективности лечение продолжают до 12–18 мес. В целях контроля возможных токсических проявлений стартовая доза микофенолата мофетила в первые 1–2 нед. терапии должна составлять % от полной терапевтической дозы. При СРНС и ФСГС оптимально назначение циклоспорина. А как в виде монотерапии, так и в комбинации с альтернирующим курсом перорального приёма преднизолона или в сочетании с пульстерапией метилпреднизолоном (30 мг/кг/в/венно через день, 1–2 недели, затем 1 раз в неделю №8). При мембранозной нефропатии с изолированной протеинурией (‹3 г в сут.) без признаков НС и нарушения функционального состояния почек целесообразна выжидательная тактика в отношении назначения иммуносупрессивных препаратов в связи с высокой частотой развития спонтанной ремиссии заболевания. В этот период назначают только ингибиторы АПФ. При мембранозной нефропатии с НС или с изолированной протеинурией с нарушением функций почек возможно комбинированное применение пульс-терапии метилпреднизолоном с пероральным приёмом преднизолона и хлорамбутина. При быстропрогрессирующем течении ХГН применяют плазмаферез и назначают комбинированную пульс-терапию метилпреднизолоном и циклофосфаном на фоне перорального приёма преднизолона внутрь в дозе 1 мг/кг в сут. в течение 4–6 нед., затем по 1 мг/кг через день – 6–12 мес. с последующим постепенным снижением дозы до полной отмены. У детей с гематурической формой ХГН (как правило, это МзПГН и IдАнефропатия), протекающей с протеинурией менее 1 г в сут. или с изолированной гематурией и сохранными функциями почек, лечение заключается в длительном (годами) применении в качестве нефропротекторов ингибиторов АПФ.Прогноз
У детей с ХГН прогноз зависит от клинической формы заболевания, морфологического варианта патологии, функционального состояния почек и эффективности проводимой патогенетической терапии. У детей с ХГН, протекающим с изолированной гематурией в виде МзПГН, или с СЧНС без нарушения функций почек и без АГ, прогноз благоприятный. Для ХГН с СРНС характерно прогрессирующее течение заболевания с развитием ХПН в течение 5–10 лет более чем у половины больных. Течение МПГН прогрессирующее, приблизительно у 50% детей ХПН развивается в течение 10 лет. Прогноз мембранозного ГН относительно благоприятный, возможны спонтанные ремиссии (до 30%). У больных с ФСГС в среднем период от появления протеинурии до развития ХПН составляет 6–8 лет. Для IgA-нефропатии характерно медленное прогрессирование заболевания: через 5 лет от начала заболевания ХПН развивается у 5% детей, через 10 – у 6%, через 15 – у 11%. Прогноз больных БПГН определяют по распространённости поражения и, в первую очередь, по количеству клубочков с полулуниями. При наличии полулуний более чем в 50% клубочков БПГН редко подвержен ремиссии, и без специальной терапии почечная выживаемость не превышает 6–12 месяцев.Профилактика
Основа профилактики ХГН – своевременное выявление и устранение очагов инфекции в организме, регулярное исследование мочевого осадка после интеркуррентных заболеваний, что позволяет своевременно выявлять и лечить скрытые, латентно протекающие формы ХГН. Важные профилактические мероприятия – укрепление организма ребёнка: закаливание, физическая культура, соблюдение гигиенических мероприятий.Острая почечная недостаточность у детей
Жемойтяк В. А. – доцент, канд. мед. наук
Определение
Острая почечная недостаточность (ОПН) – неспецифический, клинико-лабораторный синдром различной этиологии, возникающий в связи с острой утратой всех гомеостатических функций почек. ОПН – клинический синдром, развивающийся чаще всего вследствие острого повреждения почек с нарушением их функции, сопровождающиеся повышением уровня креатинина в крови в течение 48 часов более 25цшо1/1 или более 50% исходной величины и/или снижением диуреза менее 0,5мл/кгчас в течение более 6 часов. ОПН – это всегда критическое состояние, возникающее при нарушении почечного кровотока, гипоксии почечной ткани, повреждении канальцев, развитии интерстициального отека, что ведет к нарушению основных почечных функций: клубочковой фильтрации, канальцевой реабсорбции и секреции. Синдром проявляется электролитным дисбалансом, нарушением способности к выделению воды, ацидозом, нарастающей азотемией, расстройством деятельности сердца, органов дыхания, печени, центральной нервной системы и других органов и систем. Синонимами диагноза ОПН являются: в англоязычной литературе – «острая почечная недостаточность», во французской – «острый тубулярный некроз», в немецкой – «некронефроз».Эпидемиология
У детей почечная недостаточность наблюдается относительно часто в связи с воздействием патогенных факторов или развитием прогрессирующего патологического процесса на фоне недостаточной морфологической и функциональной зрелости почек и большой лабильностью водно-минерального обмена, высокой частотой аномалий почек и мочевыводящих путей, высокой частотой наследственных и приобретенных нефропатий. В среднем ОПН встречается у 3 детей на 1 000 000 населения, из них У составляют дети грудного возраста. ОПН служит причиной 8–24% всех поступлений в отделение интенсивной терапии и реанимации новорожденных. В возрасте от 6 месяцев до 5 лет заболеваемость ОПН составляет 4–5 детей на 100 000 детей. В данной возрастной группе основная причина ОПН – гемолитико-уремический синдром. В школьном возрасте частота ОПН зависит от распространенности заболеваний гломерулярного аппарата почек и составляет 1 на 100 000 детей.Этиология
По причинам развития, в зависимости от уровня воздействия повреждающего фактора, выделяют следующие формы ОПН: 1. преренальную 2. ренальную 3. постренальнуюПреренальная ОПН (результат резкого снижения перфузии почек).
Причины 1. Гиповолемия: • дегидратация – потери через желудочно-кишечный тракт: рвота, диарея (в т. ч. при гастроэнтеритах), хирургический дренаж; потеря жидкости через почки: диуретики, осмотический диурез при сахарном диабете, надпочечниковая недостаточность, диуретики, тубулопатии); • потери жидкости в «третье пространство»: послеоперационные, ожоги, кишечная непроходимость, острый панкреатит, перитонит, обширные травмы, отеки при потерях белка – тяжелая гипоальбуминемия (нефротический синдром, синдром мальабсорбции), заболевания печени, сочетанные заболевания печени и почек; • кровопотеря: вследствие травмы, хирургического вмешательства, акушерских осложнений. 2. Снижение сердечного выброса, не связанное с гиповолемией – болезни сердечной мышцы, клапанов и перикарда, нарушение ритма сердца, сердечная недостаточность, эмболия легочной артерии, ИВЛ повышенным давлением. 3. Нарушение давления в почечных сосудах: расширение кровеносных сосудов: коллапс, шок, в том числе септический, анафилаксия, фармакологическое воздействие (антигипертензивные средства – вазодилататоры), спазм почечных артерий (гиперкальциемия, норадреналин, адреналин, циклоспорин, такролимус, амфореррицин В), цирроз печени с асцитом (печеночно-почечный синдром). 4. Гипоперфузия почек с нарушением ауторегуляции: ингибиторы циклоксигеназы, ингибиторы конвертазы ангиотензина, блокаторы рецептора ангиотензина. 5. Синдром повышенной вязкости крови – гистиоцитоз, эритремия. 6. Непроходимость почечных сосудов (одно- или двухсторонняя) – стеноз почечных артерий (как следствие тромбоза, системного васкулита), расслаивающая аневризма аорты, непроходимость почечных вен (следствие тромбоза или сдавления из вне). 7. Смешанные причины: септицемия, ДВС синдром, гипотермия, гипоксия (пневмония, РДС), пережатие аорты.Наиболее частыми причинами преренальной ОПН у детей являются дегидратация на фоне острых кишечных инфекций и потери в «третье пространство».
При своевременном устранении причины заболевания преренальная ОПН быстро претерпевает обратное развитие Своевременно не распознанная и не корригированная преренальная ОПН (более 24 часов) переходит в ренальную
Ренальная ОПН обусловлена повреждением паренхимы почек при различных заболеваниях почек, в том числе воспалительных, сосудистых, токсических воздействиях: 1. Ишемическое поражение почек (если не ликвидированы причины!). 2. Заболевания паренхимы почек: иммунные гломерулопатии – гломерулонефрит (ГН) постстрептококковый, волчаночный, мембранозно-пролиферативный, идиопатический быстропрогрессирующий, наследственный нефрит, ГН при пурпуре Шенлейна-Геноха, синдром Гудпасчера. 3. Васкулиты: • Поражения сосудов при узелковом периартериите, системной красной волчанке, сывороточной болезни, гранулематозе Вегенера, болезни Хашимото. • Микроангиопатии: ГУС, диссеминированная внутрисосудистая коагулопатия, тромботическая тромбоцитопеническая пурпура, геморрагический васкулит. 4. Токсические повреждения канальцев: • Нефротоксины, вызывающие первичные тубулярные повреждения – интерстициальные нефриты (ТИН): фенацетин, нестероидные противовоспалительные средства, антибактериальные препараты, ампициллин, метициллин, сульфаниламиды, рифампицин и др., соли тяжелых металлов, сулема. • Инфильтративные (злокачественные опухоли, саркоидоз Бека). 5. Смешанные: гемолитико-уремический синдром, тромбоз почечных вен, гемоглобинурия, миоглобинурия, опухоли, инфекция, мочекислая нефропатия, аномалии развития (поликистоз, гипоплазия/дисплазия/аплазия почек).
Ренальные причины зависят от возраста. У новорожденных и детей раннего возраста ведущими являются неустраненные преренальные причины, ГУС. У дошкольников и школьников превалируют иммунные гломерулярные болезни, васкулиты, интерстициальные нефриты.
Постренальная ОПН
Ее причины: 1. Уретральные (стриктуры уретры, уретероцеле, клапаны уретры, фимоз). 2. Пузырные (нейрогенный мочевой пузырь). 3. Мочеточниковые: двухсторонний стеноз устья мочеточников, гидронефроз на фоне сужения мочеточников, ретроперитонеальный фиброз, радиационные поражения, хирургические (перевязка лигатурой).К приобретенным обструктивным уропатиям относят также: пузырно-мочеточниковый рефлюкс, камни, сгустки крови, опухоли, воспалительные заболевания мочевыводящих путей. В отличие от взрослых, у детей постренальная олигурия встречается крайне редко.
Таблица 69 – Частота причинных факторов в возрастных группах (%)
| Новорожденные, ранний возраст | Дошкольники, школьники | Взрослые | |
|---|---|---|---|
| преренальные | 60% | 20% | 30% |
| ренальные | 30% | 70% | 60% |
| постренальные | 10% | 10% | 10% |
Патогенез
ОПН развивается в период от нескольких часов до нескольких дней. Ведущие патофизиологические звенья в развитии симптомов ОПН – водно-электролитные нарушения, метаболический ацидоз, накопление углекислоты, усиление вентиляции, поражение легких и патологическое дыхание. Синдром ОПН редко бывает изолированным. Чаще всего он развивается в составе полиорганной недостаточности. Особенность течения ОПН – его цикличность с возможностью полного восстановления нарушенных почечных функций.Основа патоморфологических изменений в почках: 1. Главным образом поражаются проксимальные отделы нефрона, так как они особенно чувствительны к повреждающим факторам из-за высокой активности обменных процессов. 2. ОПН развивается, когда поражено не менее 70% канальцев. 3. Тубуло-эпителиальныепоражения. Гломерулы, как правило, неповреждены или минимально изменены (исключая ОПН при гломерулонефрите). Изменения канальцев: ишемия почечной ткани приводит к острому тубулярному некрозу с механической обструкцией канальцев слущенным эпителием. Различают тубулонекроз (некроз эпителия при сохранении базальной мембраны) при токсических нефропатиях и тубулорексис (кроме некроза эпителия, разрушается и базальная мембрана). Наблюдаются: межуточный отек, дезорганизация соединительной ткани, полнокровие капилляров клубочка, интерстициальный отек и расширение мезангия. Сохранность базальной мембраны канальцев указывает на возможную токсическую этиологию ОПН. У детей часто наблюдается микротромбоз капилляров, почечных телец, иногда сегментарный или тотальный некроз коркового вещества почек.
Независимо от причины ОПН микроскопическая картина одинакова. Нефронекроз – уже через 10–15 минут после поражения почек видно набухание, а через 48 часов – некроз. В большей степени поражаются проксимальные канальцы. Расширение канальцев, прекращение реабсорбции воды приводит к повышению давления в канальцах, их резкому отеку и разрыву извитых канальцев Кортикальный некроз – самая тяжелая форма поражения клубочков (необратимая).
Несмотря на многообразие этиологических факторов органической ОПН, ее патогенез состоит из следующих основных патологических процессов: 1. почечной вазоконстрикции, вызывающей тканевую ишемию; 2. снижения проницаемости гломерулярных капилляров, приводящих к падению скорости клубочковой фильтрации (СКФ); 3. обструкции канальцев клеточным детритом; 4. трансэпителиального обратного тока фильтрата в околоканальцевое пространство; 5. тромботическая микроангиопатия клубочка почки – характерная черта гемолитико-уремического синдрома (ГУС), ведущей причины острой почечной недостаточности у детей.
Гемодинамический фактор играет доминирующую роль в патогенезе синдрома ОПН. Его описывает известный феномен (тубулогломерулярная обратная связь), суть которого – повреждение эпителиальных клеток проксимальных канальцев вследствие воздействия каких-либо факторов, приводящих к снижению реабсорбции солей и воды в начальной части нефрона. Повышенное поступление ионов Na и воды в дистальные отделы нефрона служит стимулом для освобождения юкстагломерулярным аппаратом вазоактивных веществ (ренина). Ренин вызывает и поддерживает спазм приводящих артериол с перераспределением почечного кровотока, запустением артериол и уменьшением СКФ. Все это приводит к уменьшению экскреции солей и воды. Сигнал обратной связи, подаваемый канальцами для снижения потока крови и СКФ в условиях избыточной экскреции растворов, называют тубулогломерулярной обратной связью. В физиологических условиях он обеспечивает механизм безопасности для ограничения СКФ при перегрузке функциональной способности канальцев. Однако при остром почечном повреждении активация этого механизма еще больше снижает почечный кровоток, ограничивая доставку питательных веществ и усугубляя повреждение канальцев. При снижении почечного кровотока до 30% клубочковая фильтрация не определяется. В олигурическую стадию ОПН гемодинамический фактор уже не играет доминирующей роли. Попытки повышения ренального кровотока, когда почечное повреждение уже произошло, не дают существенного повышения СКФ и не улучшают течение ОПН. Впоследствии значительное повреждение реабсорбционной способности нефронов, изменения нормального кортикомедулярного осмотического градиента в условиях снижения скорости фильтрации приводит к увеличению фракционной или абсолютной экскреции воды. Это объясняет развитие полиурической стадии ОПН. В стадию восстановления роль гемодинамического фактора вновь выступает на первый план. Повышение почечного кровотока параллельно повышает СКФ и усиливается диурез. Длительность восстановительной стадии определяется остаточной массой действующих нефронов, а скорость восстановления почек находится в прямой зависимости от почечного кровотока в фазе восстановления. В настоящее время своевременное использование консервативных методов детоксикации и заместительной почечной терапии позволяет трактовать синдром ОПН как обратимое состояние.
 Рисунок 11 – Патогенез олигурии при острой почечной недостаточности (по Н. П. Шабалову, 1993)
Рисунок 11 – Патогенез олигурии при острой почечной недостаточности (по Н. П. Шабалову, 1993)
Клиника и течение ОПН
Так как ОПН характеризуется быстрым или внезапным снижением клубочковой фильтрации, клинически это проявляется снижением диуреза, нарушением азотовыделительной функции, водно- электролитного и других обменов, патологическим поражением практически всех систем и функций.ОПН – процесс циклический, классически проходящий 4 последовательные стадии: 1. начальную; 2. олигоанурическую; 3. восстановления диуреза и полиурии; 4. исхода (выздоровления?).
I стадия ОПН – начальная (шоковая, преданурическая)
Продолжительность – от 6 до 24 часов. В клинической картине доминируют признаки основного заболевания, вызвавшего острую почечную недостаточность и снижение диуреза. Клинически проявляется в зависимости от причины ОПН (картина острой инфекции или отравления, тяжелые гемодинамические расстройства, характерные для шока и коллапса; при гломерулонефрите может быть повышено АД).Часто наблюдаются: 1. беспокойство; 2. помрачение сознания; 3. высокая температура, 4. рвота; 5. боли в животе, пояснице, 6. нарастающее снижение диуреза и плотности мочи (!).
Следует помнить, что: 1. Олигурия – снижение скорости диуреза ‹ 0,5 мл/кг*час (у детей 1 года жизни – ‹ 1,0 мл/кг*час). 2. Суточный диурез менее 300 мл/м2/сут или 10–12 мл/кг/сут. 3. Анурия – снижение скорости диуреза ‹ 0,3 мл/кг*час (у детей 1 года жизни ‹ 0,5 мл/кг*час). 4. Суточный диурез менее 60 мл/м2/сут или менее 50 мл/сут. 5. Полиурия – повышение скорости диуреза › 2,5 мл/кг*час.
Нельзя отождествлять понятия «олигурия» и «ОПН» – это не синонимы! ОПН – это утрата гомеостатических функций почек. Олигурия может быть защитной физиологической реакцией почек на снижение почечного кровотока в ответ на дегидратацию, гиповолемию, артериальную гипотензию, гипотермию и др. Если степень снижения ренального кровотока отражается на состоянии фильтрационной функции почек и приводит к умеренному развитию азотемии (повышение сывороточного креатинина на 20–50%), правомочно говорить о развитии преренальной почечной недостаточности. В тех случаях, когда функциональные нарушения приводят к структурным из-менениям паренхимы почек, олигурия отражает развитие ренальной ОПН и всегда сопровождается выраженной азотемией.
II стадия – олигоанурическая
Наиболее типичная, в ней проявляются все признаки ОПН. Продолжительность – от нескольких дней до недель. В клинической картине становится очевидным поражение практически всех органов и систем: нарастает уремическая интоксикация, гипергидратация на фоне снижения диуреза (до 50–100 мл в сутки), гиперкалиемия. Общее состояние больного тяжелое.Признаками, характерными для поражения различных систем, являются: 1. Нервной системы: • утомляемость, слабость; • вялость; • сонливость; • прострация; • делирий; • нарушение сна; • сильная головная боль; • подергивание мышц. Олигоанурия, гипергидратация: периферические, полостные и висцеральные отеки, отек легких, мозга с комой и судорогами, нарастание массы тела. Азотемия:
• запах аммиака изо рта; • кожный зуд; • отвращение к пище. 2. Кожа и слизистые: • бледность, иктеричность склер и кожных покровов; • геморрагические петехии, экхимозы; • сухость во рту, стоматит, трещины слизистой оболочки рта и языка. 3. Дыхательная система: • диспноэ (ацидотическое дыхание – глубокое и шумное); • застойные хрипы в легких; • интерстициальный отек легких «Fluid lung» (характерным признаком на рентгенограмме является расположение отека в центре легких в виде «бабочки», при этом периферия легких свободна от отека); • повышенное содержание среднемолекулярных уремических токсинов (олигопептидов) приводит к шунтодиффузионной дыхательной недостаточности, шоковому легкому, декомпенсации системной гемодинамики. 4. Сердечно-сосудистые нарушения: • признаки сердечной недостаточности; • расширение границ сердца; • глухость сердечных тонов; • тахикардия; • систолический шум по мере нарастания интоксикации и анемии становится более грубым; • аритмии; • артериальная гипотензия или гипертензия; • перикардит; • изменения на ЭКГ (в том числе фибрилляция желудочков); 5. Желудочно-кишечный тракт: • анорексия; • тошнота, рвота; • боли в животе; • увеличение печени; • парез кишечника; • понос; • гастрит; уремический энтероколит. 6. Мочевыделительная система: • моча мутная, темная, кажется кровавой, удельный вес – низкий, эритроциты, лейкоциты, цилиндры, глыбки гемоглобина; • боли в пояснице; • болезненность при поколачивании поясницы.
Электролитные нарушения и нарушения кислотно-основного равновесия.
Клинические признаки инфекционного заболевания или реинфекции.
Изменяются лабораторные показатели гомеостаза: 1. Мочевина 25–35 ммоль/л; 2. Креатинин 0,3–0,5 ммоль/л. Содержание креатинина нарастает быстрее, чем мочевины. При нарастании азотемии – полиорганные токсические изменения (в том числе и энтероколиты, усугубляющие водно-электролитные расстройства). 3. Водно-электролитные нарушения (гиперкалиемия › 6–7 ммол/л, гиперфосфатемия › 4–5ммол/л, гипермагниемия – 2–3 ммоль/л, снижен натрий, кальций, белок крови (альбумин!). Особо опасна гиперкалиемия (результат тканевого распада и задержки калия, выводимого почками): брадикардия, экстрасистолия, асистолия…, может развиться миокардит, реже – эндокардит, СН. Данные нарушения – частая причина смерти больных в этой фазе. 4. Клубочковая фильтрация снижается до 10–15 мл/мин. 5. КЩС – метаболический ацидоз со снижением резервной щелочности. 6. В крови: высокая СОЭ, лейкоцитоз, анемия.На олигоанурическую стадию приходится более 70% летальных исходов от ОПН. При успешной терапии процесс переходит в стадию восстановления.
III стадия – стадия восстановления диуреза и полиурии
Для нее характерно: повышенный диурез с наклонностью к гипоэлектролитемии. Состояние больного – тяжелое. Условно выделяют два периода: Ранний (нарастает диурез, но сохраняется азотемия) и поздний (нормализуется азотистый обмен).Характерно: 1. Постепенное восстановление водовыделительной функции почек. Увеличение количества мочи. Плотность мочи низкая. Возможны два варианта течения – постепенное нарастание диуреза или внезапное увеличение количества мочи. Выделение воды преобладает над выведением натрия, что приводит к гипернатриемии, а значительные потери с мочой калия – к гипокалиемии. В ранней полиурической стадии – диурез до 3-х литров в сутки, позже (к 5–6 дню) – до 2-х литров. 2. Возникающая дегидратация и дизэлектролитемия проявляется потерей массы тела, астенией, вялостью, заторможенностью, мышечной гипотонией, рвотой гипертензией. 3. Постепенно нормализуется азотовыделительная функция. 4. Часто присоединяется инфекционная патология.
На стадию восстановления диуреза приходится около 30% летальных исходов от ОПН. Наиболее частыми причинами их являются тяжелые расстройства водно-электролитного баланса и инфекционные осложнения. Длительность этой стадии 1–3 месяца.
IV стадия – стадия исхода (выздоровление?)
Начинается с момента нормализации уровня азотистых шлаков. Заканчивается: восстановлением функций почек или формированием ХПН. Продолжительность – 6–24 мес. Отмечается медленное восстановление парциальных почечных функций (концентрационная, фильтрационная, ацидоаммониогенез), нормализуются водно- электролитный обмен и кислотно-основное равновесие, ликвидируются симптомы поражения сердечно-сосудистой и других систем. Длительность: 6–36 месяцев.Осложнения:
Наиболее частые: 1. анемия; 2. острый отек легких и мозга; 3. острая сердечно-сосудистая недостаточность; 4. кровотечения и кровоизлияния; 5. септическая инфекция, пиелонефрит, интерстициальный нефрит; 6. формирование ХПН.Исход заболевания зависит от причины и степени повреждения почек. Летальный исход наблюдается у 10–50% больных (детей раннего возраста – 25–40%, у детей старшего возраста – 10–25%). ХПН, как исход ОПН, развивается у 10–20% детей в первые 3–5 лет после перенесенной ренальной ОПН. Летальность от ОПН: до 20% с использованием почечной заместительной терапии (ПЗТ) и до 40 % – без ПЗТ.
Диагностика
Основными признаками ОПН являются: быстрое повышение уровня креатинина в крови либо снижение почасового диуреза. Данные признаки являются независимыми друг от друга и для постановки диагноза ОПН достаточно одного из них. Для выяснения причины ОПН необходимо располагать данными анамнеза, основных и дополнительных методов обследования.При подозрении на ОПН следует: 1. Оценить диурез (снижен абсолютно или относительно, реже – полиурия, в III стадии – типичный симптом). 2. Определить плотность мочи (у большинства больных с ОПН плотность снижена). 3. Физиологическая гипостенурия бывает только при полиурии! 4. Максимальная плотность мочи: • К концу 1 года жизни до 1015. • В раннем возрасте до 1020. • В старшем возрасте до 1030. 5. Исследовать мочевой осадок (обнаруживается протеинурия, эритроцитурия, гемоглобинурия, лейкоцитурия, цилиндрурия).
Характеристика осадка определяется причиной ОПН.
Периферическая кровь (ОАК) – характерно: 1. Анемия (при ОПН как признак гемолиза или кровотечения) 2. Тромбоцитопения 3. Снижение гематокрита 4. Гемолиз (при ГУС) 5. Нейтрофилез со сдвигом влево 6. Лимфопения 7. Моноцитопения 8. Эозинопения
Биохимический анализ крови (БАК) – характерно: 1. Рост концентрации мочевины крови (норма до 8,55 ммоль/л). 2. Рост содержания креатинина крови (быстрее, чем мочевины) (норма до 0,088 ммоль/л). 3. Динамика повышения уровней креатинина и мочевины зависит от степени тяжести повреждения почек и скорости их проявления, особенно повышенной в состояниях катаболизма. 4. Рост уровня К+ крови (норма 3,7–5,2 ммоль/л) ~ 60% больных, ацидоз усиливает гиперкалиемию, алкалоз уменьшает. 5. Рост содержания Mg (норма 0,8–1,1 ммоль/л). 6. Рост концентрации Р (норма 0,65–1,62 ммоль/л). 7. Снижение уровня Са (норма 2,3–2,7 ммоль/л). 8. Снижение содержания Cl (норма 96–107 ммоль/л). 9. Умеренное снижение концентрации Na (норма 135–145 ммоль/л).
Все данные приведены для возраста 4–15 лет.
Кислотно-основное состояние (КОС): 1. Метаболический ацидоз. 2. Респираторный алкалоз (ацидоз он, как правило, не компенсирует).
Коагулограмма: 1. Ускорение времени свертывания. 2. Рост концентрации фибриногена. 3. Увеличение продуктов деградации фибрина (ПДФ). 4. Снижение фибринолитической активности. 5. ЭКГ-признаки электролитных нарушений. 6. Принципиально важным для лечения является распознавание преренальной и ренальной ОПН. В большинстве случаев бастрое улучшение почечной перфузии приводит к улучшению функции почек. Ниже приведены основные признаки, помогающие в дифференциальной диагностике, одкако ни один из них не может быть использован в случае, когда ОПН наступила на фоне ХПН.
Таблица 70 – Критерии дифдиагностики преренальной и ренальной ОПН
| Показатели | Преренальная | Ренальная |
|---|---|---|
| Осмоляльность мочи (мосм/кг) | >500 | <350 |
| Относительная плотность мочи | >1025 | <1010 |
| Концентрация Nа в моче (ммоль/л) | <20 | >40 |
| Соотношение концентрации мочевины в моче и плазме | >8 | <8 |
| Соотношение концентрации креатинина в моче и плазме (индекс креатинина) | >40 | <20 |
| Фракционная экскреция Nа, % | <1 | >2 |
| Индекс почечной недостаточности | <1 | 1> |
| Уровень калия в моче мэкв/л | Не менее 40 | менее 40 |
| Проба с водной нагрузкой: 0,9% NаСl 10 мл/кг за 1 час | Диурез ↑ | Нет эффекта |
ФЭ Na =U Na/P Na·100%
U cr/P cr U Na – концентрация натрия в моче, ммоль/л; P Na – концентрация натрия в плазме, ммоль/л; U сr – концентрация креатинина в моче, ммоль/л; P сr – концентрация креатинина в плазме, ммоль/л.Индекс почечной недостаточности (ИПН):
ИПН =U Na U cr/P cr
U Na – концентрация натрия в моче, ммоль/л; U cr – концентрация креатинина в моче, ммоль/л; P cr – концентрация креатинина в плазме, ммоль/л.– преренальной и ренальной ОПН
Таблица 71 – Критерии дифдиагностики ОПН и ХПН
| ОПН | ХПН | |
|---|---|---|
| Анамнез, указывающий на патологию почек у пациента в прошлом | нет | да |
| Размеры почек | нормальные | уменьшенные |
| Динамика повышения уровня креатинина | быстрая | медленная |
| Фосфорно-кальциевый обмен | малой или средней степени выраженности (зависит от этиологии ОПН) | высокий уровень фосфатов и повышение щелочной фосфатазы в сыворотке крови, рентгенологические признаки почечной остеодистрофии, кальцинаты в мягких тканях |
| Формула крови | чаще нормальная | анемия |
| Глазное дно | чаще без изменений | часто изменения, характерные для диабетической ретинопатии или артериальной гипертензии |
Лечение
При возможности желательно ликвидировать причину ОПН и факторы, ухудшающие работу почек, особенно нефротоксические лекарственные препараты. Контроль баланса жидкости, мониторирование диуреза, взвешивание пациента. Частый контроль (как минимум, один раз в сутки) уровня креатинина, мочевины, калия, натрия и кальция в сыворотке крови, морфологии крови, КОС. Адаптация дозы лекарств к степени потери функции почек.Адекватное питание. 1. Лечение преренальной ОПН направлено на восстановление перфузии и функции почек Катетеризируют вену для введения жидкости и лекарственных средств – под контролем ЦВД (60–80 мм Н2О) и мочевой пузырь – для контроля диуреза. В отсутствие сердечной недостаточности для восстановления ОЦК внутривенно вводят изотонический раствор натрия хлорида в дозе 10–20 мл/кг (или СЗП, 5% раствора альбумина в дозе 3–10мл/кг) в течение 0,5–2 часов. При острой кровопотере – переливание отмытых эритроцитов по гематокриту. После стабилизации гемодинамики и нормализации ОЦК – внутривенно вводят фуросемид в дозе 1–2мг/кг, что имеет как лечебное, так и диагностическое значение. Увеличение диуреза (2мл/час) является признаком преренальной ОПН, а отсутствие эффекта может указывать на ренальную ОПН. Если диурез не воостановился, продолжают инфузию в объеме 5–10 мл/час (контроль ЦВД каждый час!) и повторно через 2–4 часа вводят фуросемид. Введение допамина в дозе 1,5–3 мкг/кг/мин потенцирует его действие. Если причиной ОПН явилась сердечная недостаточность, используют добутамин и другие средства патогенетической терапии СН. При ОПН у детей с нефротическим синдромом используют раствор альбумина – 1–25% раствор в дозе 1г/кг в течение 2–4 часов, сочетая его инфузию с введением фуросемида. 2. Лечение ренальной ОПН олигурической стадии Необходимо поддержание водного баланса – введение жидкости в зависимости от гидратации. После восполнения ОЦК при дегидратации при сохраняющейся олигурии или анурии объем вводимой жидкости ограничивают до 300–400 мл/м2, или 10 мл/кг/сут (неощутимые потери) с добавлением количества жидкости, равного суточному диурезу. При гипергидратации прекращают прием жидкости внутрь. Возможно отсутствие восполнения неощутимых потерь. При наличии патологических потерь жидкость вводят в объеме 300- 400мл/м2 в сутки, суммируя с суточным диурезом и патологическими потерями. Диуретики назначают при отсутствии дефицита ОЦК. Используют маннитол в виде 20% раствора (0,2–0,5 г/кг) в течение 30–60 минут. При увеличении диуреза более 0,5 мл/кг/час – круглосуточное титрование в дозе 0,5–1 г/кг/сут. Для борьбы с гипергидратацией и гиперкалиемией вводят фуросемид в дозе 1–2 – (5)мг/кг внутривенно 3–6 раз в день. Препарат ототоксичен. Скорость его внутривенного ведения не должна превышать 4 мг/мин. Для улучшения почечного кровотока и усиления действия фуросемида назначают допамин (1,53 мкг/кг/мин). Для улучшения регионарного почечного кровотока и, как следствие, – увеличения диуреза, титруют эуфилин в дозе 0,4–0,8 мг/кг/час. Отсутствие эффекта является показанием для почечной заместительной (диализной) терапии (ПЗТ).
Таблица 72 – Показания к экстренному диализу при острой почечной недостаточности (А. В. Сукало, 2002)
| Клинические признаки уремии | |
|---|---|
| анурия | >24 ч |
| олигурия | > 36–48 ч |
| мочевина сыворотки крови | > 30 ммоль/л |
| креатинин сыворотки крови | > 350 мкмоль/л |
| гиперкатаболическая ОПН с повышением уровня мочевины | > 10 ммоль/л в сутки |
| Не поддающиеся консервативной терапии: | гипергидратация (отек легких, отек мозга, гипертензия, перикардит); неврологические нарушения, связанные с уремией или электролитным дисбалансом |
| гиперкалиемия | > 6 ммоль/л |
| метаболический ацидоз с рН | <7,2 |
| или бикарбонатом | < 10 ммоль/л |
| гипонатриемия | < 125 ммоль/л |
| гипернатриемия | > 160 ммоль/л |
| дисбаланс кальция и фосфора: | гипокальциемия с судорогами при высоком уровне фосфатов в сыворотке |
Показаниия к диализу: (Н. П. Шабалов, 2004).
Уровень в сыворотке крови: мочевины – более 24 ммоль/л, калия – более 7 ммоль/л (при отеке мозга, легких – более 6,5 ммоль/л), фосфора – более 2,6 ммоль/л, рН крови – менее 7,2 и дефицит оснований – более 10 ммоль/л, а также суточный прирост в плазме крови мочевины – более 5 ммоль/л, калия – более 0,75 ммоль/л, креатинина – более 0,18 ммоль/л, анурия – свыше 2 сут., выраженная гипонатриемия (менее 120 ммоль/л), перегрузка жидкостью с отеком легких или мозга. Не все эти признаки могут быть у одного больного, но как показание к гемодиализу – достаточно двух.Таблица 73 – Преимущества и недостатки современных способов почечной заместительной терапии (ПЗТ)
| Вид ПЗТ | Преимущества | Недостатки |
|---|---|---|
| Интермиттирующий (периодический) гемодиализ | Эффективное и быстрое удаление жидкости и небольших молекул. | Необходим центральный венозный доступ. |
| Экономически выгоден, легко доступен | Непереносим у пациентов с нестабильной гемодинамикой | |
| Требует назначения антикоагулянтов. | ||
| Непрерывная гемофильтрация (низкопоточный) диализ | Отличный контроль объема жидкости. | Необходим центральный венозный доступ. |
| Свобода в использовании питания, препаратов крови и т. п. | Требует назначения антикоагулянтов. | |
| Хорошо удаляются и более крупные молекулы. | Необходимы большие трудовые и экономические затраты | |
| Может применяться у пациентов с гипотензией | ||
| Перитонеальный диализ | Не требуются антикоагулянты. | Медленное удаление уремических токсинов. |
| Принципиально не важна стабильность гемодинамики. | Риск развития перитонита. | |
| Экономически целесообразен | Плохая переносимость у лиц с гипоперфузией внутренних органов |
Коррекция электролитных расстройств: 1. Гиперкалиемия. Лечебные мероприятия необходимо начинать уже при повышении уровня калия выше 5.5 ммоль/л. Диета – исключают продукты, богатые калием (картофель, соки, фрукты). Прекращают назначение пациентам калийсодержащих препаратов. При гиперкалиемии (содержание калия свыше 6 ммоль/л): • кальция глюконат 10% раствор 0,5 мл/кг внутривенно в течение 5–10 минут 3–4 раза в день; • натрия гидрокарбонат 8,4% раствор 2–3 моль/кг в 10% растворе глюкозы в соотношении 1 к 2 внутривенно в течение 20–30 минут; • инфузия глюкозы в дозе 0,5 г/кг в течение 30 минут с инсулином (1 ЕД инсулина на 4 г глюкозы). 2. Коррекция фосфорно-кальциевого баланса. Ограничивают поступление фосфора с пищей. При тетании на фоне гипокальциемии внутривенно необходимо ввести 0,5–1,0 мл на кг массы тела 1% раствора глюконата кальция. 3. Гипонатриемия при пониженном диурезе корректируется за счет ограничения жидкости. Снижение натрия в сыворотке крови ниже 120 ммоль/л приводит к отеку головного мозга и кровоизлияниям, которые проявляются рвотой, судорогами, энцефалпатией. Лечение – ограничение водной нагрузки и диализ. При гипонатиемии, обусловленной повышенными его потерями с мочой, необходима его коррекеция. 4. Гипертонический криз – внезапный выраженный подъем АД с признакими энцефалопатии или нарушения кровообращения – купироуют нифедипином в разовой дозе 0,05–0,5 мг/кг (0,2–0,5–1,0 мг/кг в минуту) сублингвально или внутривенно капельно. Используют также внутривенно капельно натрия нитропруссид (0,5–8,0 мкг/кг в минуту), фуросемид 1–2-5 мг/кг внутривенно, клонидин 2–6 кг/кг (половину дозы внутримышечно, другую половину – внутривенно). При артериальной гипертензии для постоянного приема применяют препараты в суточной дозе (в 3 приема): пропранолол 1–5 мг/кг, нифедипин 0,3–1 мг/кг, каптоприл 0,5–5 мг/кг, фуросемид 1–5 мг/кг, гидрохлортиазид 0,5–2 мг/кг, спиронолактон 1–3-5 мг/кг. 5. Судорожный синдром. Возвышенное положение верхней половины туловища для оптимальной ликвородинамики. Внутривенно или ректально вводят диазепам в дозе 0,2–0,3 и 0,5–0,7 мг/кг, соответственно. 6. Борьба с белковым катаболизмом. Основной задачей является сохранение калорийности в минимальной возрастной потребности. В связи с невозможностью полноценного энтерального питания из-за наличия отеков и диспептических явлений показано назначение частичного парентерального питания. Используют концентрированные растворы (так как необходимо ограничение жидкости) глюкозы с инсулином в сочетании с аминокислотами и жирами. 7. Борьба с анемией. Переливание отмытых эритроцитов при снижении гематокрита ниже 0,25 и уровне гемоглобина ниже 70/л. Для поднятия уровня гемоглобина на 10г/л надо перелить отмытых эритроцитов в дозе 1,5 мл/кг.
Профилактика инфекционных осложнений показана при наличии очагов бактериальной инфекции. Дозы антибактериальных и противогрибковых средств – 30–50% возрастных.
Лечение ОПН в стадию полиурии
Изменяют водный режим и электролитную нагрузку. Расширяют диету, увеличивая каллораж. Жидкость и соль не ограничивают. Дополнительно назначают препараты калия, жирорастворимые витамины, мембранопротекторы.Профилактика ОПН
Необходимы: 1. своевременная коррекция снижения ОЦК; 2. адекватные мероприятия, направленные на борьбу с шоком, гипоксически-ишемическим поражением органов и систем; 3. исключение нефротоксических препаратов; 4. наблюдение за хирургическими больными в послеоперационном периоде в плане предупреждения развития у них ДВС- синдрома и инфекционных осложнений; 5. проведение УЗИ почек у детей с первых месяцев жизни для исключения врожденных аномалий развития органов мочевой системы.Диспансеризация больных, перенесших ОПН
Домашний режим в течение 3–6 месяцев. Полноценное питание, прогулки. Избегать контакта с инфекционными больными.Ограничить: 1. посещение детских дошкольных учреждений; 2. проведение профилактических прививок; 3. назначение гамма-глобулина до года.
Осмотр ребенка проводится через 1,3, затем – 6 месяцев в течение 5 лет, с контролем анализов крови: эритроциты, лейкоциты, Hb, СОЭ, мочевина, креатинин, электролиты; клубочковой фильтрации, пробы Зимницкого, общего анализа мочи. Рентгенологическое обследование – через 1,5–2 года после выздоровления. УЗИ почек каждые 6–12 месяцев с контролем размеров и эхогенности паренхимы почек.
Хроническая почечная недостаточность у детей
Жемойтяк В. А. – доцент, канд. мед. наук
Если острая почечная недостаточность считается в принципе обратимым процессом, то хроническая почечная недостаточность (ХПН) – это клинико-лабораторный синдром, при котором в связи со склерозом почечной ткани развивается необратимое нарушение всех гомеостатических функций почек.По определению ВОЗ, ХПН считают ситуацию, когда в течение более 3-х месяцев: 1. клиренс эндогенного креатинина ниже 20 мл/мин; 2. концентрация сывороточного креатинина выше 0,176 ммоль/л; 3. уровень мочевины выше 8,55 ммоль/л.
Для ХПН характерно неуклонно прогрессирующее течение
Этиология
Врожденные и наследственные болезни почек, тубулопатии, дисплазии почек, гломерулонефрит, пиелонефрит, системные заболевания соединительной ткани (СКВ, узелковый периартериит, склеродермия), ПМР, обструктивные уропатии, ГУС.Причины терминальной ХПН в РБ (А. В. Сукало, 2009): 1. Врожденные и наследственные аномалии развития почек и мочевыводящих путей – 60,8% 2. Хронический гломерулонефрит – 18,5% 3. Нефросклероз, как исход ОПН (ГУС, ОКИ) – 8,9% 4. Неуточнённая – 7,6% 5. Системная красная волчанка – 2,5% 6. Туберкулез почек – 2,5% 7. Хронический пиелонефрит – 1,3%
Патологическая анатомия
В основе развития ХПН лежит склерозирование клубочков, атрофия канальцев и склероз интерстиция. Все это ведет к постепенному уменьшению размеров почек. В терминальной фазе ХПН все морфологические изменения однотипны и проявляются замещением нефронов соединительной тканью с утратой морфологических особенностей, характерных для заболевания, приведшего к ХПН. Причиной склероза, фиброза и сморщивания почек являются воспалительные (иммунные и неиммунные) и дистрофические изменения клубочков, канальцев, стромы.При гистологическом исследовании выявляют: 1. кистозно-расширенные канальцы, в просвете которых находится коллоид (тироидизация); 2. интерстициальный склероз; 3. при окраске нефробиоптатов с MSB (марциус-алый-голубой) соединительная ткань окрашивается в голубой цвет; 4. склероз клубочка; 5. перигломерулярный склероз; 6. гиалинизированные клубочки; 7. атрофия нефроэпителия; 8. круглоклеточная инфильтрация в интерстиции; 9. интерстициальный склероз.
Патогенез
Исходя из того, что почки регулируют: 1. артериальное давление 2. метаболизм кальция и фосфора 3. эритропоэз 4. выведение натрия и калия 5. выведение токсинов и воды 6. pH крови – при ХПН происходит нарушение данных процессов, и это проявляется синдромами и симптомами, приведенными в таб.74.Таблица 74 – Синдромы, характерные для ХПН
| Синдромы | Причины развития | Клинические проявления |
|---|---|---|
| Азотемия (уремия) | Задержка азотистых метаболитов в крови из-за снижения КФ, усиленный катаболизм, повышение в крови. ММ (middle molecular) | Астения, анорексия, психоневрологические расстройства, гастроэнтероколит, перикардит, артриты |
| Анемия | Дефицит белка, железа, эритропоэтинов. Кровопотери, гемолиз | Бледность, вялость, слабость. Дистрофические изменения в органах. Анемический шум на сосудах |
| Водно-электролитный дисбаланс | Гломерулярно-тубулярный дисбаланс, внутрипочечные нарушения транспорта электролитов. Усиленный катаболизм | Клинические симптомы в зависимости от превалирования гиперкалиемии, гипокальциемии, отечный синдром |
| Нарушение КОС (типично метаболический ацидоз) | Нарушения клубочковой фильтрации (КФ), аммоний - и ацидогенеза. Истощение щелочного резерва | Тошнота, рвота. Проявления компенсаторной деятельности органов дыхания |
| Артериальная гипертензия | Усиленная продукция ренина, ангиотензина, угнетение продукции простагландинов. Водно-электролитный дисбаланс. | Головная боль. Гипертонические кризы. Ретинопатия. |
| Нарушение роста и развития | Почечный дизэмбриогенез или нефросклероз. Нарушения гормональных воздействий. Дефицит белка, энергии, витаминов, азотемия, ацидоз | Гипостатура. Отсутствие или недоразвитие вторичных половых признаков. Уменьшение массо-ростовых показателей |
| Остеодистрофия | Нарушение продукции активных метаболитов витамина Д, гиперпаратиреоидизм. | Боли в костях. Рентгенологические и морфологические проявления изменения костей |
| Синдром нарушения гемостаза | Нарушения тромбообразования, реологических свойств крови. | Геморрагические проявления в различных тканях и органах |
| Иммунодефицитное состояние | Белковый дефицит. Гормональный дисбаланс, первичный и индуцированный лекарствами. Нарушение иммунологического гомеостаза. | Частые бактериальные и вирусные инфекции (в том числе гепатит). Септические осложнения. Склонность к опухолевым процессам |
Таблица 75 – Стадии ХПН
1. I компенсированная (impaired function – IF) - Резервные возможности почек снижены (выявляется при проведении нагрузочных проб) без нарушения гомеостатических констант. Общее состояние не нарушено. Клинические симптомы ХПН отсутствуют, за исключением умеренной гипертензии 2. II субкомпенсированная (chronic renal insuficiency – CR I) -Выявляется лабильная гиперазотемия в сочетании с нарушениями парциальных ренальных функций (снижение на 50–75%). Возможно возникновение гиперкалиемии, ацидоза, анемии, ОПН (при дегидратации) 3. III декомпенсированная (chronic renal failure –CRF) - Отчетливо проявляются все признаки ХПН – анемия, гипертензия, остеодистрофия. Объем почечных функций – менее 25% нормы. Наблюдается нарушение КОС и водно-электролитного обмена 4. IV терминальная (уремия) (end stage renal disease - ESRD) - Остаточная функция почек менее 5%. Отмечаются олигурия и полиорганные нарушения: слабость, анорексия, тошнота, сердечная недостаточность, желудочно-кишечные кровотечения, гипертензия, кома. Усугубляются азотемия, электролитные нарушения, ацидоз, анемизацияТаблица 76 – Стадии ХПН
| Стадия | Уровень сывороточного креатинина | Скорость клубочковой фильтрации (СКФ) (мл/мин 1,73 м2) | Клинические проявления |
|---|---|---|---|
| I-я стадия (компенсированная) | менее 0,17 ммоль/л | 70–50 | Полиурия. АГ. Анемия |
| II-я стадия (субкомпенсированная) | 0.17–0,44 ммоль/л | 50–30 | Анорексия. Нарушение функции ЖКТ. Геморрагический синдром |
| III-я стадия (декомпенсированная) | 0.44–0,88 ммоль/л | 30–10 | Уменьшение объема мочи. Поражение внутренних органов. |
| IV-я стадия (терминальная уремия) | выше 0,88 ммоль/л | менее 10 | Олигоанурия |
Скорость клубочковой фильтрации (СКФ)
СКФ – наиболее надежный показатель функции почек.Зависит от: 1. возраста 2. пола 3. площади поверхности тела (измеренную СКФ принято относить к стандартной поверхности тела – 1,73 м2)
СКФ отражает степень сохранности/утраты массы функционирующей почечной паренхимы, или массы действующих нефронов. Снижение СКФ менее 60 мл/мин/1,73 м2 указывает на потерю более 50% нефронов.
Клубочковая фильтрация
Рэф = Р – (Ро+Рс)
Рэф – эффективное фильтрационное давление Р – гидростатическое давление в капиллярах клубочков = 45–65 мм рт.ст. Ро – онкотическое давление плазмы 24 мм рт.ст. Рс – гидростатическое давление капсулы клубочков – 15 мм рт.ст. Рэф = 6–26 мм рт.ст. Если АД низкое – нет фильтрации Клиренс – объём плазмы, очищенный за 1 мин.Нормальные показатели клиренса: 1. у новорожденных – 10–25; в 1 год – 65; 2. после года и у взрослых – 100±20 мл/мин
Расчет величины клубочковой почечной фильтрации (клиренса эндогенного креатинина) по формуле Barrat: 1. у детей раннего возраста:
КФ=(0,55·длина тела в см)/креатинин плазмы в мг%
2. у детей старшего возраста:КФ=(0,45·длина тела в см)/креатинин плазмы в мг%
Примечание: коэффициенты 0,45 и 0,55 подобраны эмпирически. Формула Шварца для простейшего определения СКФ (Н. С. Игнатова, Н. А. Коровина, 2007 г.) СКФ мл/мин/1,73м2 =(38·дл. тела (см))/креатинин крови (мкмоль/л) Расчет величины клубочковой почечной фильтрации (клиренса эндогенного креатинина) по формуле Шварца в зависимости от возраста: 1. у детей 1–2 года:КФ=(40·длина тела в см)/креатинин плазмы в мкмоль/л
2. у детей с 2 до 12 лет и у девочек старше 12 лет:КФ=(49·длина тела в см)/креатинин плазмы в мкмоль/л
3. у мальчиков старше 12 лет:КФ=(62·рост в см)/креатинин плазмы в мкмоль/л Примечание: коэффициенты 40, 49 и 62 подобраны эмпирически.
Канальцевая реабсорбция воды в % = [(С-V)/С]·100
С – клиренс V – минутный диурезКанальцевая реабсорбция воды в норме – 97–99%
Таблица 77 – Характеристика хронической почечной недостаточности (В. И. Наумова, 1991)
| Стадии и степени ХПН (по современным классификациям) | Симптомы ХПН | Международный эквивалент терминов стадий ХПН | |
|---|---|---|---|
| При гломерулопатиях | При тубулоинтерстициальных болезнях почек | ||
| Тубулярная почечная недостаточность | Артериальная гипертензия, анемия, ацидоз, повышение концентрации мочевины в крови, ограничение скорости клубочковой фильтрации и тубулярных функций | Остеопатия, анемия, ацидоз, нарушение тубулярных функций | Renal insufficiency; полиурическая стадия |
| Нормальное содержание креатинина в крови | |||
| Тотальная почечная недостаточность | |||
| При концентрации креатинина в крови 0.17–0.44 ммоль/л | Гипертензия, геморрагический синдром, ацидоз, ограничение скорости клубочковой фильтрации и тубулярных функций | Остеопатия, анемия, ацидоз, ограничение клубочковой фильтрации и тубулярных функций | То же |
| При концентрации креатинина в крови 0.44–0.88 ммоль/л | То же, поражение внутренних органов | То же, поражение внутренних органов, геморрагический синдром | Renal failure; полиурическая стадия |
| При концентрации креатинина в крови выше 0.88 ммоль/л | Симптомы уремии, независимо от этиологии ХПН | End Stage Renal Disease; олигоанурическая стадия | |
Таблица 78 – Синдромы хронической почечной недостаточности, причины их развития и клинические проявления (М. С. Игнатова, П. Гроссман, 1986)
| Синдромы | Причины развития | Клинические проявления |
|---|---|---|
| Нарушение роста и развития | Почечный дизэмбриогенез и/или нефросклероз, нарушения гормональных воздействий, дефицит белка, калорий, витаминов, азотемия, ацидоз | Гипостатура, отсутствие или недоразвитие вторичных половых признаков, снижение показателей роста и массы тела |
| Азотемия (уремия) | Задержка азотистых метаболитов в крови из-за снижения фильтрации, усиленный катаболизм, накопление в крови средних молекул | Астения, анорексия, психоневрологические расстройства гастроэнтероколит, перикардит |
| Анемия | Дефицит белка, железа, эритропоэтинов, остеопатия | Бледность, вялость, слабость, дистрофические изменения в органах, анемический шум |
| Водно-электролитный дисбаланс | Гломерулотубулярный дисбаланс, внутрипочечные нарушения транспорта электролитов, усиленный катаболизм | Клинические симптомы в зависимости от превалирования гиперкалиемии, гипокальциемии, гипонатриемии, отечный синдром |
| Нарушение равновесия кислот и оснований (типичный метаболический ацидоз) | Нарушение фильтрации, аммонио- и ацидогенеза, истощение щелочногорезерва. | Тошнота, рвота, проявления компенсаторной деятельности органов дыхания |
| Артериальная гипертензия | Усиленная продукция ренина, угнетение продукции простагландинов, водноэлектролитный дисбаланс | Головная боль, гипертонические кризы, ретинопатия |
| Остеодистрофия | Нарушение продукции активных метаболитов витамина Д, гиперпаратиреоидизм | Боли в костях, рентгенологически и морфологически обнаруживаемые изменения костей ДВС-синдром |
| ДВС-синдром | Нарушения тромбообразования, реологических свойств крови | Геморрагические проявления в различных тканях и органах |
| Иммунодефицитное состояние | Белковый дефицит, гормональный дисбаланс, первичный и индуцированный лекарствами, нарушение иммунологического гомеостаза | Частые бактериальные и вирусные инфекции (в том числе гепатит), септические осложнения, предрасположенность к опухолевым процессам |
Таблица 79 – Главные патогенетические факторы развития ХПН (K. Scharer, H. Utmer, 1987)
| Признаки | Механизм |
|---|---|
| Задержка натрия | Нефротический синдром. Застойная сердечная недостаточность. Олигурия. Избыточное введение солей |
| Истощение натрия | Солевой диурез. Тубулярные повреждения |
| Дефект концентрационной функции | Уменьшение массы нефронов. Солевой диурез. Уменьшение модулярного кровотока |
| Гиперкалиемия | Уменьшение скорости клубочковой фильтрации. Ацидоз. Избыточное введение калия. |
| Гипоальдостеронизм | Почечная остеодистрофия Уменьшение интестинальной абсорбции кальция. Нарушение продукции 1.25-дигидрооксивитамина Д почками, гипокальциемия и гиперфосфатемия. Вторичный гиперпаратироидизм |
| Задержка роста | Дефицит белка и кальция |
| Почечная остеодистрофия | |
| Ацидоз | |
| Анемия | |
| Неизвестные факторы | |
| Анемия | Уменьшение продукции эритропоэтина. |
| Умеренная степень гемолиза кровотечения. | |
| Уменьшение срока жизни эритроцитов. | |
| Недостаточное всасывание железа. | |
| Недостаточное всасывание фолиевой кислоты, ингибирование эритропоэза | |
| Тенденция к кровоточивости. Инфекция | Тромбоцитопения. |
| Дефект функции тромбоцитов. | |
| Дефект функции гранулоцитов. | |
| Нарушение клеточного звена иммунитета | |
| Неврологические (усталость, отвлекаемость, головная боль, невнятная речь, мышечная слабость, судороги, инсульты, кома, периферическая нейропатия) | Уремические факторы. |
| Токсичность алюминия | |
| Гастроинтестинальные язвы | Гиперсекреция, повышение кислотности желудочного сока |
| Гипертензия | Задержка натрия и воды. Избыточная продукция ренина |
| Гипертриглицеридемия | Снижение липопротеинлипазной активности плазмы |
| Перикардит и кардиомиопатия | Неизвестен |
ХПН I 1. Проявляется признаками основного заболевания. 2. Нарушения функций почек незначительны. 3. Усталость, недомогание, снижение аппетита.
ХПН II 1. Снижение клубочковой фильтрации на 50%. 2. Повышение креатинина до 0,15–0,35 ммоль/л. 3. Полиурия, полидипсия, никтурия, гипостенурия.
ХПН III 1. Снижение клубочковой фильтрации на 75%. 2. Креатинин повышен до 0,35–0,5 ммоль/л. 3. Гипостенурия, гипокалиемия, гипокальциемия, метаболический ацидоз.
Полная и развернутая клиническая картина ХПН
ХПН III-IV (по органам и системам) 1. ЦНС – энцефалопатия: • Плаксивость; • Раздражительность; • расстройства сна; • головные боли; • эмоциональная лабильность; • эклампсия; • полинейропатия. 2. Кожа – Бледность кожи, субиктеричность, гипертрихоз, кожный зуд. 3. Желудочно-кишечный тракт: • снижение аппетита; • тошнота; • рвота; • отвращение к пище; • стоматит; • гастрит; • панкреатит; • колит. 4. Сердечно-сосудистая система: • брадикардия; • приглушенность тонов; • систолический шум; • гипертензия; • гипертрофия и дилатация левых отделов сердца; • левожелудочковая сердечная недостаточность; • перикардит. 5. Органы дыхания: • жесткое дыхание; • усиление легочного рисунка; • округлые тени у корня легких; • облаковидные инфильтраты по периферии; • уремический катар верхних дыхательных путей; • экссудативный плеврит. 6. Гематологические признаки: • анемия; • геморрагический синдром; • кровоизлияния в плевру, перикард, мозг. 7. Кости, фосфорно-кальциевый обмен: • остеопатия; • остеопороз; • при алкалозе – тетания.Лечение
Поддерживающая терапия: 1. питание 2. замещение альбумина 3. Thyroxin 4. АнтикоагулянтыИнгибиторы АПФ (non Fin-major or minor) Билатер/унилатеральн. нефрэктомия Почечная трансплантация (вес › 9kg)
Додиализная терапия ХПН предусматривает: 1. лечение основного заболевания; 2. коррекцию обменных нарушений; 3. устранение вторичных изменений и осложнений; 4. общеукрепляющие воздействия.
Режим. Щадящий плюс ЛФК, в терминальной стадии и при обострениях основного заболевания – постельный.
Диета. 1. В I-й стадии белок можно не ограничивать. 2. Во II-й – снизить на 50%. 3. В III-й – диета Джованетти (белок – 0,6 г/кг, натрий – 200 мг/сут). 4. Потребление натрия под контролем уровня в крови и артериального давления. 5. Контроль концентрации калия.
Для улучшения гемодинамики и снижения азотемии применяются следующие средства: 1. эуфиллин 2. курантил 3. трентал 4. салуретики 5. леспенефрил 6. хофитол
Для коррекции анемии используются: 1. препараты железа 2. медь 3. эритропоэтин 4. эритроцитарная масса
При сердечной недостаточности применяют гликозиды, однако дозы должны быть снижены в 1,5–2 раза. Лечение инфекционных осложнений требует снижения доз антибактериальных препаратов в 1,5–2 раза. При отсутствии эффекта от консервативной терапии показаны диализ и трансплантация почки. До пересадки совместимой почки показания для гемодиализа решаются в каждом конкретном случае.
Показания к гемодиализу. 1. скорость клубочковой фильтрации ниже 10 мл/(мин • 1,73 м2); 2. креатинин крови выше 0.7 ммоль/л; 3. гиперкалиемия выше 6.5 ммоль/л; 4. «неконтролируемая» гипертензия; 5. уремический перикардит.
Противопоказания к гемодиализу: 1. множественные пороки развития; 2. психические заболевания; 3. злокачественные опухоли; 4. низкая масса тела; 5. отказ родителей от диализной терапии.
Последние комментарии
10 часов 35 минут назад
14 часов 55 минут назад
16 часов 42 минут назад
17 часов 55 минут назад
19 часов 1 минута назад
20 часов 10 минут назад